31/10/2014 ABECASSIS Anna L3 CR : REYNAUD Théo

APPAREIL RESPIRATOIRE- Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
31/10/2014
ABECASSIS Anna L3
CR : REYNAUD Théo
Appareil respiratoire
Pr Pascal Thomas
14 pages
Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
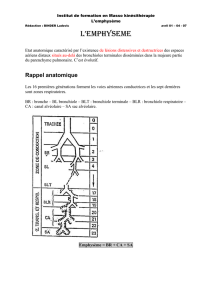
A. Notions d'anatomie
Rappels :
Les bronches terminales donnent lieu aux sacs alvéolaires, qui contiennent les alvéoles, constituant l'interface
entre l'air et la vascularisation et où se produit les échanges gazeux entre O2 et CO2 avec le sang.
B. Définition de l'emphysème
C'est un processus destructif , il faut imaginer des trous dans le
parenchyme pulmonaire.
Sur cette image, on voit un emphysème centrolobulaire, c'est celui
qui prédomine chez les fumeurs.
La fumée de tabac va préférentiellement dans les zones apicales (lobe
supérieur, segment apical du lobe inférieur etc...) simplement parce
que l'homme est bipède et que la fumée remonte.
1/14
Plan
A. Notions d'anatomie
B. Définition de l'emphysème
C. Facteurs étiologiques
I. Bronchopulmonaires
II. Cardiaques-Hémodynamique
III. Périphériques-musculaires
IV. Psychogènes
V. Evaluation
D. Traitements
I. Traitement du syndrome obstructif
II. Traitement de la dénutrition, atrophie et fatigabilité musculaire
III. Traitement psychologique
IV. Traitement des syndromes obstructifs, de l'inadéquation ventilation/perfusion, des troubles
mécaniques ventilatoires et des troubles hémodynamiques
V. Traitement de la destruction de l'échangeur
E. Indications des traitements

APPAREIL RESPIRATOIRE- Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
Ceci est lié directement à l'agent pathogène, la fumée de tabac, mais les substances carcinogènes peuvent
induire un cancer du poumon dans ces mêmes zones. C'est également le cas des maladies infectieuses comme
la tuberculose : cette fois-ci le vecteur est l'air. Les cavernes tuberculeuses seront aussi présentes dans ces
zones apicales.
→EMPHYSEME
– Distension anormale et permanente des espaces aériens en aval des bronchioles terminales (commence
donc avant l'alvéole)
– Avec destruction des parois alvéolaires
– Mais absence de fibrose (malgré l'émergence récente du fibro-emphysème)
– C'est un processus diffus, évolutif (si la cause qui l'engendre persiste) et irréversible
Chaque inhalation de tabac produit une destruction et cette destruction est irréversible.
➢Pathogenèse
La fumée de tabac contient 5000 à 8000 composants (nicotine, phénols, gaz rares, radicaux libres) qui
inactivent les anti protéases et facilite ainsi la destruction tissulaire. Cette action toxique est directe sur le tissu
pulmonaire en particulier alvéolaire. Même si elle prédomine au niveau de l'alvéole, elle se fait partout (sur les
bronches, à tous les niveaux).
2/14

APPAREIL RESPIRATOIRE- Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
➢Histopathologie
Voici deux coupes sagittales cadavériques :
A gauche : emphysème post tabagique (95% des cas), l'atteinte est hétérogène (même si elle concerne les deux
lobes on voit une prédominance pour les zones apicales du poumon).
A droite : emphysème pan lobulaire (plus exceptionnel), on voit une atteinte de façon homogène de l'ensemble
du lobule. L'emphysème pan lobulaire est observé dans les déficits congénitaux tels que le déficit en alpha 1
antitrypsine ou antiprotéases. C'est le ''poumon évanescent'' : il a l'aspect d'une vaste éponge, l'atteinte est
diffuse et homogène.
L'atteinte histopathologique différente est à l'origine de 2 présentations cliniques différentes. Dans la réalité les
emphysèmes centrolobulaires très avancés, même si ils commencent par le centre du lobule, vont finalement
atteindre l'ensemble du lobule et donneront l'aspect d'un emphysème pan lobulaire.
Il faut tout de suite faire la différence avec la bulle d'emphysème, qui peut être une destruction très localisée
du parenchyme alors que le parenchyme environnant est relativement conservé. Ici on voit une destruction
bulleuse de la partie supérieure du poumon gauche alors que la partie inférieure de ce même poumon est bien
conservée, tout comme le poumon controlatéral.
Si on peut supprimer la bulle cela améliore les symptômes : c'est la seule situation dans laquelle l'indication
chirurgicale est aisée.
3/14

APPAREIL RESPIRATOIRE- Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
C. Facteurs étiologiques
Les motifs de consultation sont le plus souvent la dyspnée, il faut analyser cette dyspnée afin de déterminer les
causes associées et les causes prédominantes dans le but de traiter.
Il existe plusieurs causes de dyspnée : bronchopulmonaires, cardiaques, musculaires et centrales.
I. Bronchopulmonaires
a. Syndrome obstructif
Le syndrome obstructif fonctionnel respiratoire est dû à une altération qui porte principalement sur les débits
alors que les volumes respiratoires sont conservés.
La courbe débit-volume est étêtée, le patient n'arrive pas à obtenir le débit normal expiratoire.
L'inspiration globalement est superposable au sujet sain mais l'expiration est plus difficile.
Alors que dans un syndrome restrictif, les volumes sont atteints mais pas les débits.
Dans l'emphysème on va avoir ce prototype de syndrome respiratoire (schéma du milieu).
C'est le tissu élastique qui maintient ouvert les bronchioles terminales. Or dans l'emphysème, il y a une
destruction du tissu élastique de soutien autour des voies aériennes distales.
Par conséquent dans l'emphysème, ce qui maintient les voies aériennes distales ouvertes, c'est le débit aérien.
En fin d'expiration il y a un collapsus et donc une obstruction des voies aériennes distales.
→ il y a une perte de la force de rétraction élastique, collapsus expiratoire des voies aériennes distales.
Ceci explique le signe du sifflet observé chez l'emphysémateux sévère: en fin d'expiration, il réduit le calibre
de sa bouche de façon à maintenir ses bronchioles ouvertes.
4/14

APPAREIL RESPIRATOIRE- Intégration des concepts physiopathologiques dans les bases de traitements médicaux,
physiothérapeutiques et chirurgicaux : exemple de l'emphysème
i. Bronchite chronique et emphysème
Dans l'immense majorité des cas le patient a une bronchite chronique caractérisée par :
– Une inflammation chronique de la muqueuse des bronches
– Un œdème inflammatoire de la muqueuse. En effet la muqueuse est épaissie, réduisant ainsi le calibre de la
bronche et participant au syndrome obstructif
– Une muqueuse œdémateuse qui sécrète un contenu visqueux participant au syndrome obstructif
– Une surinfection bactérienne (expectorations purulentes qui réduisent le calibre des bronches et majorent le
syndrome obstructif)
ii. Bronchectasies
Le processus destructif peut aussi concerner les voies aériennes plus proximales ce qui entraîne les dilatations
des bronches. On les voit en post tuberculeux, dans la mucoviscidose, mais on les voit aussi chez des
bronchopathes chroniques qui développent, suite à des infections récurrentes de l'arbre respiratoire, des
destructions des bronches plus proximales, comme sur l'image ci-dessus des bronches segmentaires.
Augmentation du calibre de ces bronches qui n'ont plus aucune motricité, un épithélium dont la composante
ciliaire a quasiment disparu, ce sont en réalité des sacs de pus.
Le patient peut avoir un emphysème prédominant avec également des bronchectasies, cela fait partie des
éléments à rechercher en premier sur des examens radiologiques.
iii. Bronchoconstriction
La bronchoconstriction intervient aussi pour réduire le calibre des bronches, et concerne des bronches de calibre
proximal. On connaît bien le rôle directement bronchoconstricteur du tabac. En faisant souffler un fumeur avant
et après une cigarette on aperçoit une différence de débit du peak-flow qui peut atteindre 20-25%
L'asthme (réaction allergique ou maladie intrinsèque) est une pathologie qui se caractérise par une
bronchoconstriction.
Il n'y a aucun intérêt à donner des bronchodilatateurs chez un malade à un stade avancé de destruction
parenchymateuse.
5/14
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%