Douleurs neurogènes – Evolution végétative - Fibromyalgie

Douleurs et Neuropathies
Douleurs et Neuropathies
J-Y SALLE
J-Y SALLE
Service de médecine physique et de réadaptation
Service de médecine physique et de réadaptation
P VERGNE-SALLE
P VERGNE-SALLE
Service de Rhumatologie et consultations de la douleur
Service de Rhumatologie et consultations de la douleur
CHU Limoges
CHU Limoges

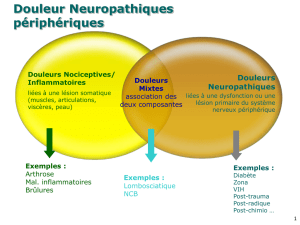
Selon l’IASP: douleur neuropathique
« douleur provoquée par une lésion ou un dysfonctionnement
primaire du système nerveux »
Neuropathie diabétique
Neuropathies iatrogènes
Neuropathie alcoolique
Infectiologie : zona, SIDA
Rhumatologie : radiculopathies, syndromes canalaires, SDRC
Traumatologie : lésions nerveuses tronculaires, plexus
Chirurgie : thoracotomie, douleur du membre fantôme
Lésions médullaires
AVC
SEP

Un homme de 38 ans consulte pour une lombosciatique gauche chronique
Un homme de 38 ans consulte pour une lombosciatique gauche chronique
évoluant depuis plus d
évoluant depuis plus d’
’un an. Il a été opéré d
un an. Il a été opéré d’
’une hernie discale L4-L5 il y
une hernie discale L4-L5 il y
a deux ans, réopérée 6 mois après pour récidive. Il allait mieux pendant
a deux ans, réopérée 6 mois après pour récidive. Il allait mieux pendant
les 3 mois qui ont suivi la deuxième intervention puis la douleur est
les 3 mois qui ont suivi la deuxième intervention puis la douleur est
progressivement réapparue.
progressivement réapparue.
Actuellement, il décrit des douleurs quasi-permanentes à type de brûlures
Actuellement, il décrit des douleurs quasi-permanentes à type de brûlures
associées à des paroxysmes douloureux qu
associées à des paroxysmes douloureux qu’
’il décrit comme des décharges
il décrit comme des décharges
électriques. Il se plaint également de paresthésies du dos du pied et de
électriques. Il se plaint également de paresthésies du dos du pied et de
sensations de serrement du mollet comme un étau.
sensations de serrement du mollet comme un étau.
Examen: raideur lombaire modérée (
Examen: raideur lombaire modérée (Schöber
Schöber = + 3 cm)
= + 3 cm)
Pas de
Pas de lasègue
lasègue, hypoesthésie au tact territoire L5 G, ROT présents, pas de
, hypoesthésie au tact territoire L5 G, ROT présents, pas de
déficit moteur
déficit moteur
Il prend une association
Il prend une association paracétamol/dextropropoxyphène
paracétamol/dextropropoxyphène et un anti-
et un anti-
inflammatoire (
inflammatoire (celebrex
celebrex) avec une efficacité insuffisante
) avec une efficacité insuffisante

1/ douleur neuropathique
car douleur permanente décrite comme des brûlures
avec des paroxysmes, des paresthésies et une sensation d’étau.
2/ Examen clinique
Pas de signe de conflit disco-radiculaire
Signes positifs de douleur neuropathique!:
hypoesthésie dans le territoire radiculaire
allodynie ?
3/ IRM lombaire:

 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
1
/
67
100%