Manifestations oculaires au cours de la maladie - chu

Journal
de
pédiatrie
et
de
puériculture
(2013)
26,
257—260
Disponible
en
ligne
sur
www.sciencedirect.com
ARTICLE
ORIGINAL
Manifestations
oculaires
au
cours
de
la
maladie
de
Behc¸et
chez
l’enfant
Ocular
manifestations
in
Behcet’s
disease
in
children
N.
Chaker∗,
M.
Bouladi,
A.
Chebil,
A.
Baba,
S.
Feki,
F.
Mghaieth,
L.
El
Matri
Department
B
of
ophthalmology,
Hedi
Rais
Institute
of
Ophthalmology,
faculty
of
medicine
of
Tunis,
university
of
El
Manar,
Tunis,
Tunisie
Rec¸u
le
7
avril
2013
;
accepté
le
16
juillet
2013
MOTS
CLÉS
Maladie
de
Behc¸et
;
Enfant
;
Uvéite
;
Pronostic
Résumé
But.
—
Rapporter
l’incidence
et
décrire
les
caractéristiques
cliniques
de
l’atteinte
oculaire
au
cours
de
la
maladie
de
Behc¸et
(MB)
chez
l’enfant.
Patients
et
méthodes.
—
Dans
une
étude
rétrospective
réalisée
durant
la
période
allant
de
janvier
2005
à
décembre
2012,
on
a
recensé
cinq
cas
(huit
yeux)
de
MB
ayant
une
atteinte
ophtalmologique
parmi
50
enfants
suivis
dans
notre
consultation
spécialisée
d’uvéite.
Nous
avons
étudié,
l’âge
de
début
des
symptômes,
la
forme
anatomoclinique
de
l’uvéite
et
ses
complications.
Résultats.
—
L’incidence
de
la
MB
chez
les
enfants
atteints
d’uvéite
était
de
10
%
dans
notre
série.
L’âge
de
début
des
manifestations
ophtalmologiques
variait
de
neuf
à
14
ans.
L’atteinte
oculaire
était
représentée
par
une
panuvéite
(trois
yeux),
une
uvéite
intermédiaire
(trois
yeux),
une
uvéite
antérieure
(deux
yeux)
et
une
vascularite
(deux
yeux).
Les
principales
complications
étaient
la
cataracte
et
l’œdème
maculaire.
Acuité
visuelle
moyenne
était
de
3/10.
Conclusion.
—
La
MB
chez
l’enfant
est
rare,
mais
grave
aboutissant
à
la
cécité
du
fait
de
ses
complications.
Elle
doit
être
évoquée
quelle
que
soit
la
forme
clinique
de
l’uvéite
chez
l’enfant
particulièrement
dans
les
zones
d’endémie.
Le
pronostic
reste
réservé.
©
2013
Elsevier
Masson
SAS.
Tous
droits
réservés.
∗Auteur
correspondant.
Boulevard
9-avril,
1006
Bab
saadoun
Tunis,
Tunisie.
Adresse
e-mail
:
chaker
(N.
Chaker).
0987-7983/$
—
see
front
matter
©
2013
Elsevier
Masson
SAS.
Tous
droits
réservés.
http://dx.doi.org/10.1016/j.jpp.2013.07.003

258
N.
Chaker
et
al.
KEYWORDS
Behc¸et’s
disease;
Uveitis;
Children;
Prognosis
Summary
Aims.
—
Clarify
the
incidence
and
the
clinical
characteristics
of
ocular
findings
in
Behcet’s
disease
(MB)
in
children.
Patients
and
methods.
—
In
a
retrospective
study
from
2005
to
2012,
five
cases
(eight
eyes)
of
Behcet’s
disease
with
ocular
manifestations
were
identified
among
50
children
followed
in
our
clinic
for
uveitis.
We
studied,
the
onset
age
of
symptoms,
anatomical
uveitis
type
and
its
complications.
Results.
—
The
incidence
of
uveitis
in
Behcet’s
disease
in
children
was
10%
in
our
series.
The
onset
age
manifestations
ranged
from
9
to
14
years.
Ocular
involvement
was
represented
by
panuveitis
(three
eyes),
intermediate
uveitis
(three
eyes),
anterior
uveitis
(two
eyes)
and
vas-
culitis
(two
eyes).
The
main
complications
were
cataract
and
macular
edema.
The
average
visual
acuity
was
3/10.
Conclusion.
—
Behcet’s
disease
in
children
is
rare
and
mostly
serious.
It
must
be
mentioned,
whatever
the
clinical
uveitis
form
in
children
especially
in
endemic
areas.
The
prognosis
remains
reserved
©
2013
Elsevier
Masson
SAS.
All
rights
reserved.
Introduction
Le
diagnostic
de
maladie
de
Behc¸et
(MB)
repose
sur
les
critères
diagnostiques
de
l’International
Study
Group
for
Behcet’s
Disease
[1,2].
L’atteinte
oculaire
dans
la
MB
de
l’enfant
est
relativement
rare
et
son
tableau
est
difficile
à
préciser.
Peu
d’études
tunisiennes
se
sont
penchées
sur
ce
sujet.
Le
but
de
notre
travail
est
de
préciser
l’incidence
et
les
caractéristiques
cliniques
de
l’atteinte
oculaire
au
cours
de
la
MB
chez
l’enfant.
Patients
et
méthodes
Il
s’agit
d’une
étude
rétrospective
menée
au
service
B
de
l’institut
d’ophtalmologie
Hédi-Rais
de
Tunis
durant
la
période
allant
de
janvier
2005
à
décembre
2012.
Nous
avons
colligé
cinq
enfants
(huit
yeux),
atteints
de
MB,
parmi
les
50
patients
de
moins
de
16
ans
suivis
pour
uvéite.
Tous
les
enfants
ont
bénéficié
d’un
examen
ophtalmologique
bilaté-
ral
et
complet,
comportant
une
mesure
de
l’acuité
visuelle
(AV)
corrigée
de
loin
et
de
près,
un
examen
minutieux
du
segment
antérieur
à
la
recherche
de
signes
inflammatoires
avec
mesure
du
tonus
oculaire
et
un
examen
du
fond
d’œil.
Une
angiographie
à
la
fluorescéine
(AF)
et
une
tomographie
en
cohérence
optique
(OCT)
ont
été
indiquées
chaque
fois
que
les
milieux
oculaires
transparents
le
permettaient.
Les
critères
de
classification
des
uvéites
étaient
basés
sur
ceux
de
l’International
Uveitis
Study
Group
[1].
Le
diagnostic
de
la
MB
s’est
basé
sur
les
critères
de
l’international
Study
Group
for
Behcet
Disease.
Nous
avons
étudié
en
particulier,
pour
chaque
enfant,
l’âge
de
début
des
symptômes,
le
type
anatomique
de
l’uvéite,
et
les
complications
oculaires.
Tous
les
enfants
ont
été
hospitalisés
dans
un
service
de
pédiatrie
pour
complément
du
bilan
général,
confirmation
de
la
MB
et
éventuellement
un
typage
HLA.
Le
traitement
corticoïde
était
topique
à
chaque
fois
qu’il
y
avait
une
inflammation
dans
la
chambre
antérieure
et
par
voie
générale
lorsqu’il
y
avait
une
AV
inférieure
à
5/10,
une
hyalite
à
plus
de
deux
croix,
une
complication
oculaire
à
type
d’œdème
maculaire,
d’œdème
papillaire
ou
de
territoires
de
non-perfusion,
ou
en
cas
d’atteinte
systémique
associée
nécessitant
une
cor-
ticothérapie
générale.
Résultats
L’incidence
de
l’uvéite
dans
le
cadre
de
MB
chez
l’enfant
était
de
10
%
dans
notre
série.
L’âge
de
nos
patients
variait
de
neuf
à
16
ans
avec
un
âge
moyen
de
13,4
ans
et
une
pré-
dominance
masculine
:
trois
garc¸ons
et
deux
filles,
soit
une
sex-ratio
de
1,5.
Le
recul
moyen
était
de
15
mois
(cinq
mois
à
24
mois).
L’atteinte
oculaire
était
bilatérale
chez
trois
enfants.
Tous
les
enfants
ont
consulté
pour
baisse
de
vision
associée
à
des
signes
irritatifs
rapidement
progressive.
La
baisse
de
l’AV
était
d’installation
brutale
chez
trois
enfants
et
progressif
dans
deux
yeux.
L’AV
initiale
moyenne
était
de
3/10
avec
des
extrêmes
allant
de
1/20eà
8/10e.
L’intensité
et
le
siège
de
l’inflammation
étaient
variables
(Tableau
1),
avec
prédominance
de
la
panuvéite
dans
trois
yeux
et
l’uvéite
intermédiaire
(UI)
dans
trois
yeux
suivies
de
l’uvéite
antérieure
(UA)
dans
deux
yeux.
Une
vascularite
rétinienne
touchant
les
gros
vaisseaux
ou
les
capillaires
(capillarite)
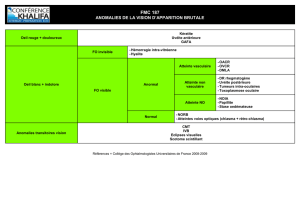
(Fig.
1
et
2)
et
un
œdème
papillaire
(Fig.
2)
étaient
observés
dans
deux
yeux.
Ils
étaient
associés
à
une
panuvéite
dans
un
cas
et
à
une
UI
dans
l’autre
cas.
Les
manifestations
extraocu-
laires
étaient
à
type
d’aphtose
buccale
chez
quatre
enfants,
à
type
d’aphtose
génitale
chez
un
enfant,
à
type
pseudofolli-
culite
chez
deux
enfants,
à
type
d’érythème
noueux
chez
un
enfant
et
à
type
d’hypersensibilté
cutanée
chez
un
enfant.
Le
type
HLA
était
pratiqué
chez
trois
enfants,
il
était
de
type
B5
chez
deux
enfants
et
B51
chez
un
enfant.
Le
traitement
était
topique
chez
l’enfant
présentant
une
uvéite
antérieure
et
par
voie
générale
dans
tous
les
autres
cas
(trois
bolus
de
méthylprednisolone
relayés
par
la
voie
orale
à
la
dose
de
1
mg/kg
par
jour
avec
dégression
progressive).
L’AV
finale
moyenne
étaie
de
6/10
avec
des
extrêmes
allant
de
3/10
à
9/10e.
L’évolution
était
émaillée
de
complications
à
type
;
d’œdème
maculaire
dans
quatre

Manifestations
oculaires
au
cours
de
la
maladie
de
Behc¸et
chez
l’enfant
259
Tableau
1
Caractéristiques
épidémiologiques
et
cliniques
des
enfants.
Patients
Âge
(ans)
Sexe
Bilatéralité
AV
Forme
anatomo-clinique
complications
Patient
1
9
♂
Unilatérale
OG
10/10
OD
1/10
OG
Panuvéite
0P
+
vascularite
—
Patient
2
15
♂
Bilatérale
1/20
ODG
Panuvéite
OM,
MEM
Atrophie
optique
ODG
Patient
316
♀
Unilatérale
OD
3/10
OD
10/10
OG
UI
0P
+
vascularite
OM
OD
Patient
414
♂
Bilatérale
1/10
OD
1/10
OG
UI
Cataracte
OD
OM
OG
Patient
5
13
♀
Bilatérale
8/10
ODG
UA
—
AV
:
acuité
visuelle
;
OD
:
œil
droit
;
OG
:
œil
gauche
;
OP
:
œdème
papillaire
;
MEM
:
membrane
épimaculaire
;
OM
:
œdème
maculaire.
Figure
1.
Angiographie
rétinienne
à
la
fluorescéine
:
vascularite
rétinienne
périphérique.
Figure
2.
Angiographie
rétinienne
à
la
fluorescéine
:
œdème
papillaire
et
capillarite.
yeux,
atrophie
optique
dans
deux
yeux
et
cataracte
dans
un
œil
(Tableau
1).
Discussion
Les
uvéites
de
l’enfant
représentent
5
à
10
%
de
l’ensemble
des
uvéites
[3,4]
et
constituent
des
inflammations
potentiel-
lement
graves
du
globe
oculaire,
pouvant
mettre
en
jeu
le
pronostic
visuel.
Il
s’agit
d’une
pathologie
rare,
d’évolution
le
plus
souvent
insidieuse
et
pouvant
constituer
le
premier
signe
clinique
révélateur
d’une
pathologie
systémique
grave
[5].
La
MB
représente
la
troisième
étiologie
la
plus
fré-
quente
d’uvéite
de
l’enfant,
après
les
uvéites
idiopathiques
et
infectieuses
[6,7].
La
MB
est
une
maladie
inflammatoire
chronique
de
cause
inconnue,
évoluant
par
poussées
et
survenant
générale-
ment
chez
l’adulte
jeune.
Elle
est
rare
chez
l’enfant
et
sa
fréquence
est
variable
allant
de
0,9
à
7,6
%
[8,9].
Dans
notre
série,
elle
atteignait
10
%.
Dans
la
littérature,
les
plus
grandes
séries
rapportées
proviennent
d’Extrême
Orient
ou
de
Turquie
(26
%)
[10].
L’âge
d’apparition
des
manifestations
ophtalmologiques
au
cours
de
la
MB
se
situe
entre
13
et
14
ans
[11,12].
La
moyenne
d’âge
dans
notre
série
était
de
13,4
ans,
avec
une
légère
prédominance
masculine
et
une
sex-ratio
de
1,5.
Pour
Zouboulis
[8]
la
sex-ratio
était
de
2,3
et
de
3,1
pour
Citirik
[13].
L’atteinte
oculaire
dans
la
MB,
retrouvée
chez
60
%
des
adultes,
est
cependant
plus
rare
et
d’installation
plus
tardive
dans
les
séries
pédiatriques
[10,14].
Elle
a
été
rap-
portée
chez
10
à
52,5
%
des
enfants
[7]
et
elle
est
souvent
bilatérale,
dans
la
MB
[12,15].
Dans
notre
série,
elle
était
bilatérale
dans
60
%
des
cas.
Comme
chez
l’adulte,
la
forme
clinique
prépondérante
est
la
panuvéite
avec
une
fréquence
de
86,2
%
[12].
Eldem
et
al.
[16]
ont
rapporté
que
l’uvéite
postérieure
était
la
forme
anatomoclinique
la
plus
fréquente
au
cours
de
la
MB
chez
l’enfant
(75
%).
Une
vascularite
rétinienne
a
été
notée
chez
tous
les
enfants
atteints
de
MB
avec
uvéite
[7,12].
Dans
notre
série,
nous
avons
noté
une
prédominance
de
la

260
N.
Chaker
et
al.
panuvéite
(37,5
%)
et
de
l’UI
(37,5
%)
suivies
de
l’UA
dans
25
%
des
cas
et
une
vascularite
rétinienne
a
été
observée
dans
2
yeux
;
associée
à
une
panuvéite
dans
un
cas
et
à
une
UI
dans
l’autre
cas.
La
forme
anatomo-clinique
d’UI
dans
la
MB
n’est
pas
habituelle.
Les
complications
sont
plus
précoces
chez
l’enfant,
ce
qui
en
fait
une
pathologie
grave.
Le
pronostic
visuel
est
menacé
par
la
survenue
de
cataracte,
d’œdème
maculaire,
et
d’atrophie
optique
qui
sont
observées
respectivement
dans
46,9,
45,4,
et
39,4
%
des
cas
[6,12].
Dans
notre
série,
l’évolution
a
été
marquée
par
la
survenue
d’un
œdème
maculaire
dans
quatre
yeux
(50
%),
une
atrophie
optique
dans
deux
yeux
(25
%)
et
une
cataracte
dans
un
œil
(12,5
%).
Le
typage
HLA,
qui
représente
un
élément
pronostique
de
l’atteinte
oculaire,
montre
la
fréquence
du
B5
et
également
du
B51,
retrouvé
chez
l’enfant
dans
près
de
80
%
des
cas
[14].
Dans
une
étude
internationale
incluant
86
patients
atteints
de
MB,
l’uvéite
était
moins
fréquente
chez
l’adulte
que
l’enfant
(25
%),
mais
de
pronostic
plus
sévère
[14].
Kesen
et
al.
[17]
ont,
cependant,
rapporté
que
l’uvéite
au
cours
de
la
MB
avait
une
présentation
clinique
similaire
chez
l’adulte
et
l’enfant
mais
de
pronostic
plus
sévère
chez
l’adulte.
Plu-
sieurs
études
[18,19]
ont
noté
que,
cinq
à
dix
ans
après
le
début
des
manifestations
oculaires
au
cours
de
la
MB
chez
les
adultes,
50
à
74
%
des
patients
avaient
une
AV
inférieure
à
7/10e.
Pour
Pivetti-Pezzi
[7],
40,6
%
des
enfants
avaient
une
AV
de
plus
de
4/10
après
un
suivi
de
7,8
ans.
Conclusion
La
MB
de
l’enfant
est
rare
et
grave.
Elle
doit
être
évo-
quée
quelle
que
soit
la
forme
clinique
de
l’uvéite
chez
l’enfant
particulièrement
dans
les
zones
d’endémie.
Le
pro-
nostic
reste
réservé
du
fait
de
la
fréquence
et
la
sévérité
de
ses
complications
nécessitant
un
traitement
lourd
chez
des
enfants
en
pleine
croissance.
Références
[1]
Bloch-Michel
E,
Nussenblatt
RB.
International
Uveitis
Study
Group
recommendations
for
the
evaluation
of
intraocular
inflammatory
disease.
Am
J
Ophtalmol
1987;103:234—5.
[2]
International
Study
Group
of
Behcet’s
disease.
Criteria
for
diag-
nosis
of
Behcet’s
disease.
Lancet
1990;335(8697):1078—80.
[3]
Saari
KM,
Paivonsalo-Hietanen
T,
Vaahtoranta-Lehtonen
H,
Tuominen
J,
Sillanpaa
M.
Epidemiology
of
endogenous
uveitis
in
South-Western
Finland.
Acta
Ophthalmol
Scand
1995;73:345—9.
[4]
Holland
GN,
Stiehm
ER.
Special
considerations
in
the
evalu-
tion
and
management
of
uveitis
in
children.
Am
J
Ophtalmol
2003;135:867—78.
[5]
Loukil
I,
Naija
O,
Wathek
C,
Hachicha
F,
Mallouch
N,
Hijazi
A,
Bhiri
R.
Les
uvéites
de
l’enfant.
J
Pediatr
Puericult
2012;25:193—8.
[6]
Mili-Boussen
I,
Kriaa
L,
Anane
R,
Marrakchi
I,
Ouertani
A.
La
maladie
de
Behc¸et
de
l’enfant
à
propos
de
trois
observa-
tions
tunisiennes
et
revue
de
la
littérature.
J
Fr
Ophtalmol
1999;22:635—8.
[7]
Pivetti-Pezzi
P,
Agortini
M,
Abdulaziz
MA,
Lacava
M,
Torella
M,
Riso
D.
Behcet’s
disease
in
children.
J
Fr
Ophtalmol
1995;39:309—14.
[8]
Zouboulis
CC,
Kotter
I,
Djawari
D,
Kirch
W,
Kohl
PK,
Och-
sendorf
FR,
et
al.
Epidemiological
features
of
Adamantiades-
Behcet’s
disease
in
Germany
and
in
Europe.
Yonsei
MedJ
1997;38:411—22.
[9]
Shafaie
N,
Shahram
F,
Nadji
A,
Davatchi
F,
Akbarian
M,
Ghaib-
doost
F,
et
al.
Iran’s
aspects
of
Behcet’s
disease
in
children,
the
1996
survey.
Rev
Rhum
Engl
Ed
1996;63:535.
[10]
Fujikawa
S,
Suemitsu
T.
Behcet’s
disease
in
children:
a
nation-
wide
retrospective
survey
in
Japan.
Acta
Pediatrica
Japonica
1997;39:285—9.
[11]
Atmaca
L,
Boyvat
A,
Yalc¸ında˘
g
FN,
Atmaca-Sonmez
P,
Gur-
ler
A.
Behc¸et
disease
in
children.
Ocul
Immunol
Inflamm
2011;19(2):103—7.
[12]
Tugal-Tutkun
I,
Urgancioglu
M.
Childhood-onset
uveitis
in
Behc¸et
disease:
a
descriptive
study
of
36
cases.
Am
J
Ophthal-
mol
2003;136:1114—9.
[13]
Citirik
M,
Berker
N,
Songur
MS,
Soykan
E,
Zilelioglu
O.
Ocular
findings
in
childhood-onset
Behcet
disease.
JAAPOS
2009;13:391—5.
[14]
Kone-Paut
I,
Yurdakul
S,
Bahabri
SA,
Shafae
N,
Ozen
S,
Ozdo-
gan
H,
et
al.
Clinical
features
of
Behcet’s
disease
in
children:
an
international
collaborative
study
of
86
cases.
J
Pediatr
1998;132:721—5.
[15]
Laghmari
M,
Karim
A,
Allali
F,
Elmadani
A,
Ibrahimy
W,
Haj-
jaj
Hassouni
N,
et
al.
Childhood
Behcet’s
disease:
clinical
and
evolutive
aspects.
About
13
cases.
J
Fr
Ophtalmol
2002;25:
904—8.
[16]
Eldem
B,
Onur
C,
Ozen
S.
Clinical
features
of
pediatric
Behcet’s
disease.
J
Pediatr
Ophthalmol
Strabismus
1998;35:159—61.
[17]
Kesen
MR,
Goldstein
DA,
Tessler
HH.
Uveitis
associated
with
pediatric
Behcet
disease
in
the
American
Midwest.
Am
J
Oph-
thalmol
2008;146:819—27.
[18]
Zierhut
M,
Saal
J,
Pleyer
U,
K¨
otter
I,
D¨
urk
H,
Fierlbeck
G.
Behcet’s
disease:
epidemiology
and
eye
manifestations
in
German
and
Mediterranean
patients.
German
J
Ophthalmol
1995;4:246—51.
[19]
Pivetti-Pezzi
P,
Gasparri
V,
DeLiso
P,
Catarinelli
G.
Prognosis
in
Behcet’s
disease.
Ann
Ophthalmol
1985;17:20—5.
1
/
4
100%