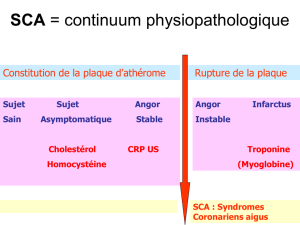
Ischémie coronaire per et postopératoire : diagnostics et

IschémIe coronaIre per et
postopératoIre:
dIagnostIcs et épIdémIologIe en 2012
Yannick Le Manach, Hadrien Gibert
Département d’Anesthésie Réanimation, Groupe Hospitalier Pitié
Salpêtrière, 47-83 boulevard de l'Hôpital 75013 Paris.
INTRODUCTION
Prévenir de façon efcace la survenue d’un infarctus du myocarde et ainsi
préserver l’espérance de vie du coronarien à chaque étape de la prise en charge
péri-opératoire est une véritable démarche qualité, intégrant d’une part des
objectifs de soins et d’autre part des indicateurs assurant que la prise en charge
de l’opéré coronarien a atteint son but : éviter tout dommage myocardique
péri-opératoire.
Le cardiologue et l’anesthésiste réanimateur ont un rôle prépondérant dans
cette prise en charge de l’opéré souffrant d’une pathologie coronarienne:
• En préopératoire, en s’assurant que l’opéré bénécie d’un traitement médical
«optimal» adapté à ses facteurs de risque, et en dénissant comment devront
être administrés les traitements cardiovasculaires pris au long cours par l’opéré.
• En proposant des thérapeutiques prophylactiques adaptées à l’évaluation
préopératoire.
• Tout au long de la période opératoire en détectant toute instabilité de la mala-
die coronarienne et en mettant en place en urgence un traitement médical
spécique à cette pathologie.
• En postopératoire en contrôlant l’ensemble des facteurs qui déstabilisent
la maladie coronarienne. Ces facteurs vont bien au-delà de la décharge
catécholergique; ils concernent la dysfonction endothéliale, l’inammation
et l’hyperagrégabilité plaquettaire.
• A la sortie du milieu chirurgical en prescrivant à l’opéré ayant présenté un signe
d’instabilité de la maladie coronarienne pendant la période opératoire une
prévention secondaire de la maladie coronarienne et un bilan cardiologique.
L’ensemble de ces interventions nécessite une bonne communication entre
les praticiens, qui passe, entre autre, par une dénition uniforme de l’événement
coronaire postopératoire.

MAPAR 2012
100
1. DIAGNOSTIC DES ÉVÉNEMENTS CORONAIRES POSTOPÉRA-
TOIRES
La dénition des événements coronaires postopératoires a évolué à plusieurs
reprises dans les 20 dernières années. Le diagnostic proposé, en 1998, par
l’Organisation Mondiale de la Santé (OMS) ne reposait que sur la clinique (signes
cliniques et électrocardiographiques classiques). L’avènement de biomarqueurs
cardio-spéciques (CK puis troponines) a entraîné plusieurs modications
successives de cette dénition classique. Ainsi, en 2000 l’European Society of
Cardiology (ESC) a proposé l’utilisation conjointe de signes cliniques, éléctrocar-
diographiques et de dosages de ces biomarqueurs[1]. Puis en 2003, l’American
Heart Association et l’American Collège of Cardiology (AHA/ACC) proposèrent une
dénition entièrement biologique des événements cardiaques ischémiques[2].
Finalement, l’évolution la plus récente de la dénition de l’infarctus du myocarde
(péri-opératoire ou non) rappelle la nécessité de signes cliniques et/ou électrocar-
diographiques d’ischémie en plus de biomarqueurs cardiaques. Cette dénition
dite «universelle»[3] répond au fait qu’une élévation de biomarqueur cardiaque
(troponines en pratique) est certes spécique du cœur, mais n’est pas spécique
d’un mécanisme ischémique et encore moins d’une atteinte athérosclérotique.
1.1. DÉFINITION «UNIVERSELLE» DE L’INFARCTUS DU MYOCARDE
Pour la conférence d’experts réunie par l’American Heart Association et
l’American Collège of Cardiology[3], un infarctus du myocarde est caractérisé
par l’élévation d’un biomarqueur myocardique associée à:
• Soit une symptomatologie clinique (douleur thoracique par exemple).
• Soit une modication électrocardiographique.
• Soit la mise en évidence d’une perte de viabilité myocardique par échographie,
scintigraphie ou imagerie par résonance magnétique nucléaire.
L’infarctus postopératoire n’est que rarement associé à une symptomatologie
clinique. Par ailleurs, les modications électrocardiographiques sont le plus
souvent frustes et/ou non spéciques. Finalement, la mise en évidence de perte
de viabilité a montré ses limites en période postopératoire[4]. Cette dénition
universelle de l’infarctus du myocarde n’est donc pas vraiment adaptée à la
période péri-opératoire. Une autre entité nosographique est donc couramment
utilisée pour caractériser les événements cardiaques péri-opératoires: l’élévation
de troponine ou syndrome coronaire postopératoire.
1.2. SYNDROME CORONAIRE POSTOPÉRATOIRE (SCP)
Toute valeur de troponine supérieure au 99epercentile de la distribution des
valeurs normales du laboratoire dénit un syndrome coronaire postopératoire
(SCP). Tous les infarctus du myocarde (selon la dénition « universelle»[3])
sont donc inclus dans l’ensemble des SCP. Néanmoins, en excluant les critères
évocateurs d’un processus ischémique de la dénition, les SCP prennent en
compte aussi des événements qui ne sont pas en rapport avec une maladie
coronaire chronique (anémie profonde sur coronaires saines, par exemple).
La résonance magnétique, qui quantie avec précision les territoires myocar-
diques touchés par la nécrose et les territoires myocardiques siège d’un œdème
sans nécrose, a conrmé la spécicité de l’élévation du taux de troponine pour
déterminer l’étendue des nécroses. Néanmoins, il apparaît indispensable de
conduire un diagnostic étiologique face à un SCP, car il existe des causes non

Infarctus du myocarde péri-opératoire 101
ischémiques de SCP (traumatisme cardiaque par exemple) mais aussi des causes
ischémiques sans rapport avec une atteinte artérielle coronaire sous-jacente.
1.3. PLACE DES TROPONINES ULTRA SENSIBLES
L’amélioration des techniques de mesure a permis d’obtenir des troponines
d’une nouvelle génération appelée «troponines ultra sensibles». Ces troponines
ultra sensibles présentent une positivité plus précoce (dès la première heure)
et d’une fréquence supérieure, car des événements non détectés par les tests
standards sont maintenant révélés par ces tests plus sensibles. Les progrès
en termes de sensibilité apportés par cette nouvelle génération de tests sont
équivalents à l’amélioration observée sur les tests standards entre 1995 et 2010.
L’identication de ces événements coronaires mineurs soulève cependant
de nombreuses interrogations sur l’attitude thérapeutique à adopter. En effet,
les SCP dénis par une élévation des troponines ultrasensibles ne semblent
pas imposer une intervention thérapeutique urgente (angioplastie par exemple),
bien que toute élévation de ces biomarqueurs soit associée à une réduction de
l’espérance de vie à long terme des opérés. Des études multicentriques inter-
nationales sont actuellement en cours pour mieux comprendre les mécanismes
impliqués dans cette surmortalité à long terme et pour tester des stratégies
thérapeutiques de prévention secondaire après SCP.
2. FRÉQUENCE ET CHRONOLOGIE DES ÉVÉNEMENTS CORONA-
RIENS POSTOPÉRATOIRES
Les nouveaux critères diagnostiques de la nécrose myocardique aiguë pos-
topératoire qui permettent son diagnostic avec une grande abilité, conduisent
à reconsidérer l’incidence de cette complication. L’analyse des études publiées
ces cinq dernières années retrouve en chirurgie non cardiaque, un taux de
décès postopératoire d’origine cardiaque compris entre 0,5 et 1,5%, et une
incidence des complications cardiaques postopératoires majeures entre 2 et
3,5%. L’incidence des SCP était évaluée entre 2 et 15%, et la fréquence des
troponines supérieure à 1,5mg.ml-1 variait entre 5 et 10%. L’étude POISE[5],
qui représente la plus grande étude randomisée réalisée à ce jour sur le sujet,
retrouve sur 8351patients opérés de chirurgie non cardiaque, un taux de mortalité
postopératoire d’origine cardiaque de 1,6%, et un taux d’infarctus du myocarde
postopératoire non létal de 4,4%.
L’utilisation de troponines ultra sensibles permet d’identier un grand
nombre d’événements supplémentaires. Ainsi, en chirurgie vasculaire majeure,
la fréquence des élévations de troponine est classiquement de 10à12%, celle
des troponines ultra sensibles était de 47%. Ceci permet de dénir une nouvelle
sous-population avec une élévation «isolée» de troponine ultra sensible. En
2012, nous savons que cet état est associé à une surmortalité[6-8]. Néanmoins,
l’attitude thérapeutique à adopter face à ces événements n’est pas connue, tout
comme la fréquence des faux positifs liés à la présence dans le plasma d’auto-
anticorps dirigés contre la troponine.
L’utilisation d’un diagnostic biologique a permis de préciser la chronologie
des SCP. A la douzième heure postopératoire, plus de 30 % des opérés qui
développent un SCP sont déjà entrés dans une phase d’instabilité de la maladie
coronaire, caractérisée par l’élévation modérée du taux de troponine (Figure 1).

MAPAR 2012
102
Le délai court qui existe entre la première valeur anormale de troponine et la n
de l’intervention conrme que ce sont bien les contraintes métaboliques, inam-
matoires et circulatoires de la période opératoire qui sont à l’origine des SCP.
Alors que la mortalité d’origine cardiaque, et plus particulièrement celle liée
à une insufsance coronarienne, était il y a 15ans la première cause de mortalité
postopératoire, aujourd’hui plus de 70% des décès postopératoires touchent des
opérés indemnes de toute élévation de troponine pendant la période opératoire.
Par ailleurs, 75 % des décès postopératoires surviennent chez des malades
souffrant d’une complication chirurgicale.
Figure 1: Chronologie des élévations de troponines standard et ultra sensibles
en postopératoire.
CONCLUSION
La fréquence de survenue des complications coronaires chez les opérés à
risque coronaire ainsi que leurs effets délétères sur l’espérance de vie à court
et à moyen terme imposent de dénir de façon prospective une démarche
préventive péri-opératoire efcace de ces complications.
Préserver l’espérance de vie du coronarien, en prévenant ou en contrôlant
toute instabilité de la maladie coronaire pendant la période péri-opératoire, est
la nalité moderne de la prise en charge de tout patient à risque adressé en
milieu chirurgical.
La troponine, marqueur biologique hautement spécique du dommage
myocardique, doit être utilisée à la fois comme référentiel de la qualité de la prise
en charge, conditionnant l’espérance de vie à court et à long terme de l’opéré,
et comme élément diagnostique qui guide les modalités de prise en charge de
ces patients à risque.
Troponine lc standard
Troponine lc Ultra Sensible
Délai postopératoire (h)
Pourcentages cumulés (%)

Infarctus du myocarde péri-opératoire 103
RÉFÉRENCESBIBLIOGRAPHIQUES
[1] Alpert JS, Thygesen K, Antman E, Bassand JP. Myocardial infarction redened--a consensus
document of The Joint European Society of Cardiology/American College of Cardiology Committee
for the redenition of myocardial infarction. Journal of the American College of Cardiology. Sep
2000;36(3):959-969
[2] Luepker RV. Case Denitions for Acute Coronary Heart Disease in Epidemiology and Clinical
Research Studies: A Statement From the AHA Council on Epidemiology and Prevention; AHA Statistics
Committee; World Heart Federation Council on Epidemiology and Prevention; the European Society
of Cardiology Working Group on Epidemiology and Prevention; Centers for Disease Control and
Prevention; and the National Heart, Lung, and Blood Institute. Circulation. 2003;108(20):2543-2549
[3] Thygesen K, Alpert JS, White HD. Universal denition of myocardial infarction. European heart
journal. Oct 2007;28(20):2525-2538
[4] Siniorakis E, Kirvassilis G, Exadactylos N. Intraoperative myocardial infarction in non-cardiac
surgery: is a universal denition feasible? European heart journal. February 1, 2008 2008;29(4):567
[5] Devereaux PJ, Yang H, Yusuf S, et al. Effects of extended-release metoprolol succinate in
patients undergoing non-cardiac surgery (POISE trial): a randomised controlled trial. Lancet. May
31 2008;371(9627):1839-1847
[6] Landesberg G, Shatz V, Akopnik I, et al. Association of cardiac troponin, CK-MB, and posto-
perative myocardial ischemia with long-term survival after major vascular surgery. Journal of the
American College of Cardiology. 2003;42(9):1547-1554
[7] Le Manach Y, Perel A, Coriat P, Godet G, Bertrand M, Riou B. Early and delayed myocardial
infarction after abdominal aortic surgery. Anesthesiology. May 2005;102(5):885-891
[8] Levy M, Heels-Ansdell D, Hiralal R, et al. Prognostic value of troponin and creatine kinase
muscle and brain isoenzyme measurement after noncardiac surgery: a systematic review and
meta-analysis. Anesthesiology. Apr 2011;114(4):796-806
1
/
5
100%