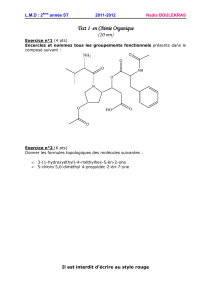
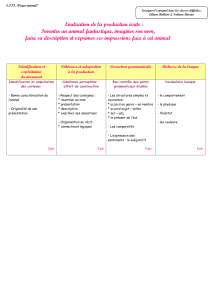
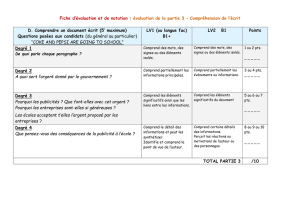
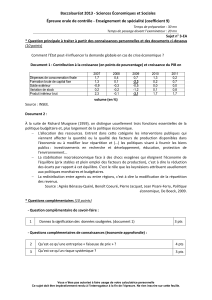
ÉVALUATION PULMONAIRE PRÉOPÉRATOIRE PLAN Introduction

2014-09-26
1
ÉVALUATION
PULMONAIRE
PRÉOPÉRATOIRE
Anna Fabrizi MD
Septembre 2014
PLAN
! 1. ÉVALUATION PRÉOPÉRATOIRE
! Pour qui?
! Pourquoi?
! Comment?
! 2. LE PATIENT SUBISSANT UNE CHIRURGIE
THORACIQUE
! 3. PRÉPARATION PRÉOPÉRATOIRE
! Les cinq axes d’intervention
Introduction
! Selon la définition utilisée (T, toux,
leucocytose, anomalie radiologique, alt.
gaz artériel ) la fréquence de
complications pulmonaires post-op varie
de 9 à 76% dans la population générale
! Selon le site:
! 40-80% chx abdominale haute
! 2-20% chx abdominale basse

2014-09-26
2
PLAN
! 1. ÉVALUATION PRÉOPÉRATOIRE
! Pour qui?
! Pourquoi?
! Comment?
! 2. LE PATIENT SUBISSANT UNE
CHIRURGIE THORACIQUE
! 3. PRÉPARATION PRÉOPÉRATOIRE
! Les cinq axes d ’intervention
1. ÉVALUATION PRÉOPÉRATOIRE.
! A) Pour QUI?
! Les symptômes respiratoires seront
recherchés pour tout les patients
! toux, intolérance à l ’exercice, expectorations,
tabagisme etc.
! à l ’E/O on recherchera une diminution du MV, des
sibillances, une matité, des ronchis etc.
! On peut séparer les facteurs de risque selon
qu’ils soient pulmonaires ou non pulmonaires
! proximité du diaphragme,durée chirurgicale, âge,
obésité sévère
! La valeur des examens « de routine » est
controversée
! « blowing away dollars »
! De Nino et al, Chest 1997, TFR de routine avant
laparotomie même si non indiquée coûte 29-112M$/an
! Consensus: TFR pour les patients devant
subir une résection pulmonaire
! 1990 American College of Physicians (ACP)
suggère d ’obtenir une spirométrie si :
! tabac/dyspnée et pontages coronariens ou chx
abdominale haute
! dyspnée ou Sx pulmonaires si ORL, orthopédie ou chx
abdominale basse
! Auparavant on se fiait aux critères de
Tisi (1979), plus larges
! En 1995 Celli propose lui aussi un
algorithme

2014-09-26
3
PLAN
! 1. ÉVALUATION PRÉOPÉRATOIRE
! Pour qui?
! Pourquoi?
! Comment?
! 2. LE PATIENT SUBISSANT UNE
CHIRURGIE THORACIQUE
! 3. PRÉPARATION PRÉOPÉRATOIRE
! Les cinq axes d ’intervention
B) Pourquoi
! Le but premier est de diminuer le risque
des populations à haut risque
! aucune donnée ne suggère que les tests vont
identifier des patients à risque qui n ’auront
pas d ’évidence clinique de maladie pulmonaire
! il n ’y a pas de chiffre magique pour refuser
une anesthésie
! expérience en chirurgie thoracique (greffe,
réduction pulmonaire)
! les tests ne sont pas faits pour exclure des patients
de chirurgie nécessaire
! suivi des thérapeutiques
! Les complications
pulmonaires sont les plus
coûteuses et entraînent le
plus de prolongation de
séjour
! Environ 3,4 milliards de $
aux USA après chirurgie
élective
! Est-ce que l ’évaluation par des tests
vaut quelque chose (1999)
! Smetana
Accuracy of the Preoperative Assessment in
Predicting Pulmonary Risk after Nonthoracic Surgery
McAlister et al, AMERICAN JOURNAL OF RESPIRATORY AND CRITICAL
CARE MEDICINE 2003
! Clinical Assessment of the Reliability of the Examination
(CARE) study group (
http://www.carestudy.com)
Groupe canadien qui avait tenté de trouver les facteurs
prédictifs de complications pulmonaires en faisant une
méta-analyse (Am. Jour. Med. 2002)
! De 1966 à 2001, 1484 articles sortis… 95 évalués… 7 retenus
! 16 variables retenues OR de 2,2 à 5,1 pour les positives et de 0,2 à
0,8 pour les négatives
! Les facteurs habituels plus… l’insertion d’un Levine !! (OR 5,1 sensibilité
81%, spécificité 84%)
Analyse prospective sur 272 patients référés pour évaluation
avant chirurgie non-thoracique
- compl. pulmonaires (symptomatiques et
cliniquement significatives) dans les 7 jours post-op
- 22 pts (8%) ont eu des complications

2014-09-26
4
Pas de tests de « routine » mais selon consultant
PLAN
! 1. ÉVALUATION PRÉOPÉRATOIRE
! Pour qui?
! Pourquoi?
! Comment?
! 2. LE PATIENT SUBISSANT UNE
CHIRURGIE THORACIQUE
! 3. PRÉPARATION PRÉOPÉRATOIRE
! Les cinq axes d ’intervention
! C) Comment tester
! Imagerie
! Radiographie pulmonaire de routine…
! Loeder (Anaesthesia 1977) pas de bénéfice si <30 ans
mais essentiels >30 ans…
! Selon Roizen, avec une analyse statistique, si tous les
patients avaient un RX on aurait une diminution de la
mortalité de 0,000095/1000 chirurgies….évaluation
32 M$ par vie sauvée
! étude de Charpak et al 1988
! protocole pour demander RX selon état clinique, histoire,
procédure envisagée
! 1101 RX/ 3866 pts (28%)
! 566 anormaux (52%)
! 166 (15 %) considérés utiles par anesthésiologiste
! 51 (5%) ont eu un impact sur le déroulement de
l ’anesthésie
! 2 pts /2765 qui n ’ont pas eu de RX auraient pu en
bénéficier selon anesthésiste (pas après revue du dossier)

2014-09-26
5
! Application simple
d’échelles
! Ariscat, Anesthesiology 2010
! Calculateurs en ligne (et applications
mobiles). Exemple de l’insuffisance
respiratoire postopératoire:
! http://www.surgicalriskcalculator.com
! Ré-intubation dans les 30 jours, ventilateur
pour plus de 48 heures post-op
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%