Foie et grossesse

Médecined'urgence2005,p.51-60.
© 2005 Elsevier SAS. Tous droits réservés.
Foie et grossesse
M. Palot, A. Causse-Mariscal, C. Daigremont-Botmans, H. Visseaux
Département d'anesthésie-réanimation (Pr A. Léon), CHU de Reims, 51092 Reims cedex, France
POINTS ESSENTIELS
· La grossesse modifie peu la fonction hépatique.
· La grossesse augmente le risque de survenue de calculs vésiculaires.
· La grossesse est possible et souvent sans problème chez les femmes porteuses d'une hépatopathie
chronique.
· La cholestase gravidique augmente le risque de problèmes périnatals, mais ne met pas le pronostic
vital maternel en jeu.
· Les vomissements incoercibles (hyperemesis gravidarum) nécessitent une hospitalisation, une
réhydratation et une correction des troubles hydroélectrolytiques.
· Les complications hépatiques de la prééclampsie doivent être systématiquement recherchées, elles
mettent en jeu le pronostic vital maternel en jeu.
· Le Hellp syndrome complique environ 10 % des prééclampsies. Ces patientes doivent être traitées
dans une structure adaptée (maternité de niveau III ou IIB).
· Dans le Hellp syndrome, les corticoïdes améliorent la numération plaquettaire et les paramètres
biologiques hépatiques.
· La stéatose hépatique aiguë gravidique a un pronostic sérieux maternel et fœtal.
· L'hématome sous-capsulaire du foie met immédiatement en jeu le pronostic vital maternel et doit être
pris en charge dans une structure adaptée disposant d'une unité de réanimation adulte et d'un plateau
de radiologie interventionnelle.
INTRODUCTION
La grossesse normale a peu de retentissement sur le foie et la fonction hépatique. Des patientes
souffrant d'une hépatopathie connue peuvent mener des grossesses normales, en revanche
certaines pathologies induites par la grossesse, et en particulier la prééclampsie, risquent
d'entraîner des anomalies hépatiques dont certaines mettent en jeu le pronostic vital maternel. Au
cours de ces pathologies, les anomalies hépatiques doivent être systématiquement recherchées.
GROSSESSE NORMALE
La grossesse normale modifie peu les paramètres hépatiques. La taille du foie et des voies biliaires
n'est pas modifiée, ni le débit sanguin hépatique. À terme, le foie est rarement palpable chez une
femme enceinte normale. L'érythrose palmaire est physiologique pendant la grossesse et ne signe
pas une atteinte hépatique. Toutefois la vidange de la vésicule biliaire est ralentie. Cela, associé à
l'augmentation en cholestérol de la bile, favorise la formation de calculs vésiculaires qui peuvent
être responsables de coliques hépatiques pendant la grossesse. Ils disparaissent spontanément
dans l'année qui suit l'accouchement chez la majorité des patientes.
Les paramètres biologiques hépatiques sont peu modifiés au cours de la grossesse normale, les
ALAT et les ASAT restent dans les limites des valeurs normales, les -GT sont abaissées ainsi que
la bilirubine, probablement en raison de l'hémodilution physiologique de la grossesse. En revanche,
les phosphatases alcalines sont augmentées à cause du passage dans la circulation maternelle
d'une isoenzyme d'origine placentaire. L'incidence des anomalies des tests biologiques hépatiques
était de 3 % chez 4 377 femmes enceintes tout venant étudiées de façon prospective, les trois
quarts des cas correspondaient à des atteintes spécifiques à la grossesse et le quart restant à des
pathologies associées [1].

GROSSESSE CHEZ LES FEMMES
AYANT UNE HÉPATOPATHIE CONNUE
Si la survenue d'une grossesse est rare chez les femmes souffrant d'une cirrhose hépatique
évoluée en raison de la diminution de la fertilité, la grossesse peut survenir chez une femme ayant
une hépatopathie chronique. Dans la plupart des cas, la grossesse ne représente pas un risque
particulier. La surveillance se fera conjointement avec l'équipe de gastroentérologie qui suit
habituellement la patiente. Dans le cas d'hépatites virales chroniques (B ou C), l'enfant est vacciné
dès la naissance.
Des grossesses ont été rapportées chez des femmes bénéficiant d'une transplantation hépatique.
Les meilleurs résultats seraient obtenus si un délai de deux ans est respecté entre la greffe et le
début de la grossesse, et l'incidence du Hellp syndrome est de 8,3 % parmi les femmes d'un seul
centre de greffe [2] [3].
ATTEINTES SPÉCIFIQUES HÉPATIQUES
DE LA GROSSESSE
Cinq entités peuvent être isolées qui représentent des degrés de gravité variable pour la mère et
l'enfant : l'hyperemesis gravidarum ou vomissements incoercibles, la cholestase gravidique, le
Hellp syndrome, l'hématome sous-capsulaire du foie et la stéatose hépatique aiguë gravidique
(SHAG).
Hyperemesis gravidarum
Si environ 50 % des femmes enceintes ont des nausées et des vomissements matinaux lors du
premier trimestre de la grossesse, ceux-ci ne sont incoercibles que dans 1 à 2 % des grossesses.
Ils sont alors responsables de perte de poids, de désordres électrolytiques et d'anomalies du bilan
hépatique dans 50 % des cas avec élévation modérée des transaminases et de la bilirubine. Des
complications maternelles graves, pouvant aller jusqu'à l'insuffisance rénale aiguë [4],
l'encéphalopathie de Wernicke ou la myélinolyse centropontine, ont été décrites [5], elles sont liées
à la déshydratation et à des déficits vitaminiques.
Le traitement est symptomatique associant réanimation hydroélectrolytique, apport vitaminique
(vitamines B1 et B6), médicaments antinauséeux et support psychologique. L'administration de
corticoïdes a également été proposée, l'efficacité étant variable selon les études [6] [7] [8].
Cholestase gravidique [9] [10] [11] [12]
La cholestase gravidique est une affection exclusive de la grossesse qui survient au troisième
trimestre et plus rarement au second. Elle se caractérise, sur le plan clinique, par un prurit intense
situé principalement au niveau des paumes des mains, de la plante des pieds et du tronc, mais qui
peut être généralisé. L'ictère accompagne le prurit dans 10 à 20 % des cas. La disparition des
symptômes est très rapide après l'accouchement. En dehors de l'inconfort et de la fatigue
maternelle liés au prurit, ce syndrome ne menace pas la mère mais est associé à une
augmentation de la mortalité périnatale, avec en particulier un risque accru de mort fœtale in
utero. Il existerait des prédispositions ethniques et familiales, et la récidive chez une même
patiente est fréquente lors des grossesses suivantes.
La cholestase gravidique est caractérisée sur le plan biologique par l'augmentation sérique des sels
et des acides biliaires, des ASAT et des ALAT.
Le traitement, décevant, fait appel aux chélateurs des sels biliaires (cholestyramine, acide
ursodésoxycholique) pour diminuer le prurit. La cholestyramine peut diminuer le taux de
vitamine K et être responsable, par ce biais, d'hémorragie de la délivrance. L'administration
parentérale de vitamine K est alors proposée avant l'accouchement.
Dès le diagnostic, la surveillance fœtale doit être étroite et l'accouchement est le plus souvent
programmé aux alentours de la 38e semaine d'aménorrhée.
Hellp syndrome
C'est la complication la plus fréquente de la prééclampsie puisqu'il surviendrait dans 5 à 20 % des
cas, il peut être considéré comme une étape vers la défaillance multiviscérale de la
prééclampsie [13].
Si le syndrome a été décrit par Weinstein en 1982 [14], c'est Sibai [15] qui en a donné rapidement
une définition chiffrée. Le nom du syndrome est l'acronyme des items suivants : H pour hemolysis
(présence de schizocytes, bilirubine > 12 mg/dl, LDH > 600 UI/l, et, en France, haptoglobine
effondrée), EL pour elevated liver enzymes (ASAT > 70 UI/l) et LP pour low platelet count

(plaquettes < 100 000/mm3). Une modulation dans la gravité a été introduite en fonction du
nombre de plaquettes, le Hellp syndrome est sévère si les plaquettes sont inférieures à 50 000, de
moyenne gravité si les plaquettes sont comprises entre 50 000 et 100 000/mm3, et mineur lorsque
les plaquettes sont supérieures 100 000/mm3 [16]. Les études anatomopathologiques ont révélé
des microthrombus de fibrine et des zones de nécroses hépatocytaires.
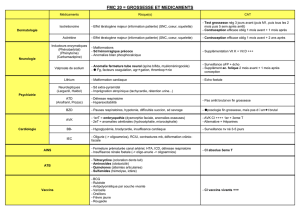
Tableau I. Comparaison des données cliniques et biologiques du Hellp syndrome et de la SHAG.
D'après [21] [42].
Hellp syndrome
SHAG
Hypertension
85 %
70 %
Protéinurie
85 %
70 %
Nausées/vomissements
13 %
70 %
Plaquettes (/mm3)
62 200 ± 27 000
76 300 ± 50 400
LDH (UI/ml)
1 398 ± 930
993 ± 407
ALAT (UI/ml)
202 ± 180
392 ± 247
Taux de prothrombine
allongé
Fibrinogène (mg/dl)
482 ± 199
136 ± 120
PDF
AT (%)
70
30
Bilirubine (mg/dl)
1,4 ± 0,7
11 ± 8,8
Ammoniémie
Glycémie (mg/dl)
76 ± 17
37 ± 19
Anémie
±
Dans la plupart des cas, le Hellp syndrome survient en pré-partum dans un contexte de
prééclampsie associant des signes cliniques peu spécifiques voire absents tels que la barre
épigastrique (65 à 86 % des cas), les nausées et vomissements (36 à 84 % des cas), la céphalée
et les anomalies biologiques (tableau I), toutefois 30 % des Hellp syndromes surviennent de novo
dans le post-partum immédiat. La pression artérielle est normale chez 10 à 30 % des patientes
exprimant un Hellp syndrome, celui-ci devenant alors le mode de révélation du syndrome de
prééclampsie.
L'échographie hépatique est réalisée devant tout Hellp syndrome. Elle peut s'avérer sans
particularités, ou bien mettre en évidence des zones d'infarctus voire un hématome sous-capsulaire
du foie, confirmés par tomodensitométrie ou résonance magnétique nucléaire.
La mortalité maternelle est de l'ordre de 1 %, et des complications maternelles sévères à type
d'insuffisance rénale aiguë, d'œdème pulmonaire, d'hématome sous-capsulaire du foie ont été
décrites et détaillées dans le tableau II [17] [18] [19] [20]. La morbidité maternelle est
significativement plus fréquente dans les formes les plus graves de Hellp syndrome, c'est-à-dire
celles où la thrombopénie est de 50 000/mm3 et plus [16].
Le retentissement sur l'enfant est identique à celui de la prééclampsie : retard de croissance intra-
utérin, mort fœtale in utero. Le devenir des enfants dépend essentiellement de leur terme de
naissance et n'est pas sensiblement différent que la prééclampsie soit compliquée ou non du Hellp
syndrome.
Tableau II. Comorbidité du Hellp syndrome.
Sibai et al.
[17]
Haddad et al.
[18]
Roussillon
et al. [19]
Ben Letaifa
et al. [20]
Pl < 50
Pl 50-100
(n = 442)
(n = 183)
(n = 53)
(n = 51)
(n = 16)
CIVD (%)
20,8
8,2
35,8
5,9
12,5
HRP (%)
15,6
14,9
4,2
5,9
12,5
IRA (%)
11
2,7
13,2
7,8
31,2
Éclampsie (%)
3,8
8
5,7
2
18,7
HSCF (%)
0,9
0,5
7,5
2,0
12,5
Décès maternels (%)
0,9
1,6
1,9
0
6,2
Mortalité périnatale (%)
ND
ND
22,6
9,8
12,2
CIVD : coagulation intravasculaire disséminée ; HRP : hématome rétroplacentaire ; IRA : insuffisance rénale aiguë ; HSCF :
hématome sous-capsulaire du foie ; Pl : plaquettes.
Il est recommandé que la prise en charge de ces patientes se fasse, en fonction du terme, dans
une maternité de niveau III (ou IIB). À l'exception d'une équipe [21], la totalité des auteurs
s'accordent sur le fait que l'interruption de la grossesse est la mesure thérapeutique essentielle,
des éléments de temporisation (48 h) pouvant être introduits en fonction du terme et de la gravité
du Hellp syndrome afin de pouvoir favoriser la maturation pulmonaire de l'enfant par l'injection de
corticoïdes [22].

Le traitement, symptomatique, est celui de la prééclampsie et il associe antihypertenseurs et
correction volémique. Différentes études ont fait état de l'intérêt de l'administration de corticoïdes
afin de diminuer le délai de retour à la normale des plaquettes et des tests hépatiques, mais aussi
afin de permettre la poursuite de la grossesse. Magann et al. avaient montré dans deux études
prospectives randomisées que l'administration de dexaméthasone (10 mg intraveineux direct deux
fois par 24 h) en anté-partum permettait une remontée significativement plus rapide des
plaquettes qui devenaient supérieures à 100 000 à la 35e h dans le groupe traité, ainsi qu'une
normalisation plus rapide des tests hépatiques que lorsqu'il n'y avait pas d'administration de
corticoïdes [23]. De même, l'administration de corticoïdes en post-partum permettait une
remontée significative des plaquettes et une diminution des LDH et des ALAT dans le groupe traité,
alors que l'évolution est inverse dans le groupe non traité [24]. Dans une étude rétrospective
portant sur 433 patientes, les mêmes auteurs observaient que l'administration prolongée de
corticoïdes permettait un meilleur contrôle des plaquettes et des tests hépatiques dans le post-
partum, ainsi qu'une diminution de la morbidité maternelle [25]. Dans une étude rétrospective, il
avait été montré que l'administration en anté-partum de corticoïdes permettait une augmentation
significative du taux d'anesthésies locorégionales (ALR) [0 versus 57 %] pour le travail ou la
césarienne, chez les patientes qui accouchaient plus de 24 h après leur admission [26]. Toutefois,
une méta-analyse réunissant cinq études conclut qu'il n'y a pas de bénéfice à l'utilisation des
corticoïdes en termes de morbidité et de mortalité maternelle ou périnatale, bien que les
corticoïdes entraînent un taux de plaquettes significativement plus élevé à la 48e h, un délai entre
l'admission et la naissance significativement plus long et une durée d'hospitalisation
significativement plus courte [27].
Quelques cas d'utilisation d'échange plasmatique ont été rapportés, la lecture de ces observations
fait planer le doute sur le diagnostic de Hellp syndrome chez des patientes en défaillance
multiorgane chez qui d'autres diagnostics ne peuvent être écartés [28] [29].
La récurrence du Hellp syndrome serait de l'ordre de 6 %. Toutefois, plus d'une femme sur deux
voit ses grossesses suivant un Hellp syndrome compliquées de prééclampsie ou d'hématome
rétroplacentaire. Il n'est pas spécifié dans ce travail rétrospectif si les grossesses suivant le Hellp
syndrome étaient menées ou pas sous aspirine [30].
Hématome sous-capsulaire du foie
La survenue d'un hématome sous-capsulaire du foie est une complication redoutable de la
grossesse. Son incidence est évaluée de 1/40 000 à 1/250 000 grossesses [31]. Il survient, dans la
majorité des cas, au décours d'un Hellp syndrome qu'il compliquerait dans 1,5 % des cas.
Toutefois, quelques cas de survenue en dehors de tout contexte prééclamptique ont été
rapportés [32] [33]. L'hématome se situe le plus souvent au niveau du foie droit mais n'est pas
systématisé.
Les manifestations cliniques associent une douleur de l'hypochondre droit, scapulaire droite ou
dorsale et un état de choc hypovolémique lié à l'importance de l'hémorragie intrahépatique, ou
intra-abdominale en cas de rupture. Le diagnostic est affirmé par l'échographie et la
tomodensitométrie.
Des épanchements pleuraux et une ascite sanglante peuvent se rencontrer en dehors de tout
syndrome de rupture. Une insuffisance rénale aiguë, un œdème pulmonaire et des troubles de
coagulation à type de coagulopathie de consommation ont été décrits en accompagnement d'un
hématome sous-capsulaire du foie, une comorbidité est présente chez ces patientes dans 90 % des
cas [34]. La complication la plus grave est la rupture de l'hématome.
Dans une série de cinq cas recueillis dans un seul centre, deux des hématomes surviennent en
anté-partum, deux autres dans les heures qui suivent l'accouchement et le dernier au deuxième
jour après l'accouchement [35].
La mortalité maternelle est difficile à évaluer : des séries anciennes, citées par Carlson et Bader,
font état d'une diminution de la mortalité de 35 à 18 % entre 1976 et 1991 [34].
En dehors des cas de rupture, le traitement est conservateur, la patiente étant surveillée en unité
de soins intensifs [35] [36]. Le traitement consiste à compenser les pertes sanguines par
l'administration de concentrés érythrocytaires, et éventuellement de plaquettes en fonction de la
numération plaquettaire. L'utilisation du facteur VII recombinant a été rapportée dans ces
circonstances [37]. Une ponction pleurale peut s'avérer nécessaire ainsi qu'une ponction d'ascite
échoguidée afin de minimiser ou de prévenir l'apparition d'un syndrome du compartiment
abdominal. La surveillance de l'hématome se fait par examens tomodensitométriques répétés, en
sachant que la disparition de l'hématome peut prendre plusieurs mois.
Un traitement chirurgical peut s'avérer nécessaire en cas de rupture de l'hématome, il est toujours
difficile et conduit à des laparotomies répétées. L'association à une hémorragie d'origine utérine
peut conduire à une hystérectomie d'hémostase associée. Il a été décrit des procédures

d'embolisation hépatique visant à stabiliser le saignement [33]. Enfin des transplantations
hépatiques ont été réalisées en urgence dans le cadre d'hématomes rompus [35].
La durée d'hospitalisation est longue, oscillant entre deux et sept semaines après la découverte de
l'hématome.
Stéatose hépatique aiguë gravidique
Il s'agit d'une entité anatomoclinique spécifique de la grossesse qui survient, à quelques exceptions
près, au cours du troisième trimestre chez 1/6 600 à 1/13 000 patientes et qui, en l'absence de
prise en charge adéquate, évolue vers l'insuffisance hépatocellulaire et le décès de la
patiente [9] [38]. La mortalité maternelle qui était de 80 % avant 1980 serait désormais de 0 à
20 % avec une mortalité néonatale de 15 à 23 %, en raison d'une reconnaissance plus rapide du
syndrome et donc d'un traitement plus efficace [38].
L'étiologie est incertaine, une théorie actuelle controversée fait état d'un possible déficit génétique
de la bêta-oxydation des acides gras chez le fœtus alors que la mère est hétérozygote [39] [40]. Il
avait été également évoqué que la SHAG puisse être une manifestation de la prééclampsie ; des
travaux anciens avaient mis en évidence des microvésicules dans les hépatocytes de femmes
atteintes de prééclampsie sans signes cliniques de SHAG mais de façon moins importante que chez
les patientes atteintes de SHAG [41].
Les manifestations cliniques peuvent paraître banales. Elles associent nausées et vomissements
dans presque 80 % des cas, douleur épigastrique souvent confondue avec un pyrosis de grossesse
dans 70 % des cas et ictère d'apparition décalée dans 60 % des cas. Si on laisse évoluer la
maladie, on peut observer un coma hyperammoniémique et hypoglycémique. Les manifestations
biologiques sont celles d'une insuffisance hépatocellulaire avec augmentation des ALAT et de la
bilirubine, temps de Quick allongé, hypoglycémie, thrombopénie modérée, baisse de
l'antithrombine, hyperammoniémie et hyperleucocytose. Toute apparition de novo de nausées
et/ou vomissements au troisième trimestre de la grossesse doit faire suspecter l'apparition d'une
SHAG [42] [43]. L'examen clinique est assez pauvre avec un foie difficilement palpable.
Le diagnostic repose sur la clinique et les données biologiques. La biopsie hépatique transjugulaire,
qui avait été prônée il y a de nombreuses années, ne se justifierait que s'il était impossible de
différencier SHAG et hépatite virale fulminante. L'histologie hépatique, après une coloration à
l'huile rouge, met en évidence des microvésicules graisseuses dans la zone centrolobulaire sans
signe de nécrose ni d'inflammation. Le diagnostic radiologique par échographie ou
tomodensitométrie est difficile et peu sensible. On devrait, en théorie, observer des signes de
stéatose hépatique, c'est-à-dire une inversion des densités entre la rate et le foie.
Les complications sont fréquentes avec, selon les séries, une forte proportion d'insuffisance rénale
aiguë (33 à 80 %), d'encéphalopathie (50 %), de SDRA et de sepsis ainsi que de
pancréatite [43] [44].
Le diagnostic de SHAG impose la terminaison rapide de la grossesse. Les modalités en reviennent à
l'équipe obstétricale et sont étudiées au cas par cas. La césarienne est fréquente entre 67 et 80 %
des cas [42] [44]. Le reste du traitement est symptomatique visant à maintenir la glycémie par
une perfusion continue de glucose et à prévenir les complications maternelles. Une transplantation
hépatique a été décrite dans ce contexte [44]. Ces patientes devraient logiquement être traitées
dans un centre disposant d'une réanimation adulte.
CONCLUSION
Si la grossesse normale modifie peu les paramètres hépatiques, la prééclampsie est pourvoyeuse
de complications hépatiques graves qui mettent en jeu le pronostic vital maternel. Au cours des
prééclampsies, même en l'absence de signes cliniques, l'atteinte hépatique doit être recherchée en
pré- et post-partum. Les patientes sont, au mieux, traitées dans des structures adaptées capables
d'accueillir l'enfant et de soigner les complications maternelles éventuelles, ce qui, dans la plupart
des cas, impose le transfert.
RÉFÉRENCES
1 Ch'ng CL, Morgan M, Hainsworth I, Kingham JGC. Prospective study of liver dysfunction in pregnancy in
Southwest Wales. Gut 2002 ; 51 : 876-80.
2 Jain AB, Reyes J, Marcos A, Mazanegos G, Eghtesad B, Fontes PA, et al. Pregnancy after liver
transplantation with tacrolimus immunosuppression: a single center's experience update at 13 years.
Transplantation 2003 ; 76 : 827-32.
3 Nagy S, Bush MC, Berkowitz R, Fishbein TM, Gomes-Lobo V. Pregnancy outcome in liver transplant
recipients. Obstet Gynecol 2003 ; 102 : 121-8.
 6
6
 7
7
1
/
7
100%