item 78 – coqueluche - Fiches ECN

Lorraine Waechter - http://fichesecn.wordpress.com/
ITEM 78 : COQUELUCHE
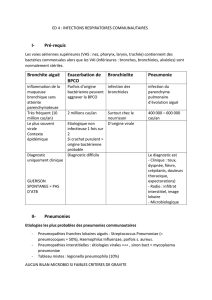
GENERALITES
- Bactérie = Bordetella Pertussis (BGN aérobie)
- Réservoir : strictement humain (VA) – Transmission inter-humaine par voie aérienne
- Contagiosité : élevée (phase catarrhale +++) – Annulée par 5j d’ATB (macrolides) ou 30 j d’évolution
naturelle
- Symptômes liés à la toxine pertussique (tropisme respiratoire et neurologique)
CLINIQUE
Forme typique = Enfant non / incomplètement vacciné
- Terrain : Contage – Vaccination absente ou incomplète
- Incubation : 10j (7-21j)
- Evolution en 3 phases
Phase catarrhale
Phase paroxystique des quintes
Phase de convalescence
7
-
14j
4
-
5 semaines
4
-
5 semaines
-
Contagiosité ++
- Toux sèche, spasmodique,
émétisante, nocturne, résistante aux
antitussifs
- Catarrhe nasale
- Fébricule absent ou modéré
-
Paroxysmes
: ensemble de
secousses thoraciques (toux) dans
une même expiration, avec reprise
inspiratoire longue et bruyante
(chant de coq), visage bouffi
cyanosé.
- Quinte : Plusieurs paroxysmes
(typiquement 5) sans reprise
inspiratoire inter-critique, terminée
par une expectoration blanchâtre
+/- Vomissements
- Prédominance nocturne
- Apyrexie
- Examen clinique N entre quintes
-
↓ fqce et intensité des quintes
- Tic coqueluchoïde (toux
persistance plusieurs mois)
- Signes de gravité :
Respiratoire
Cardiaque
Neurologique
Terrain
Apnées ++
Toux asphixiante
Cyanose
Bradycardie
hTA
Quintes syncopales
Malaises en dehors des quintes
Convulsions
Encéphalopathie
Age < 3 mois
Forme atypique de l’adulte : à évoquer devant toux chronique > 3 semaines
PARACLINIQUE
Diagnostic
positif
-
PCR sur aspiration nasopharyngée (Délai = 48h)
o Indication : nourrisson hospitalisé – Enfant et adulte avec toux chronique
- Culture d’aspiration nasopharyngée (Délai = 5-7j)
- Sérologie Bordetella (diagnostic tardif ou rétrospectif)
o Séroconversion (IgM) ou ↑ du titre d’Ac à 15j d’intervalles.
/!\ Interaction avec les Ac maternels avant 6 mois.
- NFS, CRP : hyperlymphocytose – thrombocytose – CRP normale (ou peu élevée)
- Radio thorax : normale ou opacités péri-bronchiques périhilaires aspécifique
Diagnostic de
gravité
-
Radio thorax
: Atélectasie
–
Pneumomédiastin
–
PNO
–
Surinfection
- NFS : Hyperleucocytose > 50 G/l – Thrombocytose > 100 G/l

Lorraine Waechter - http://fichesecn.wordpress.com/
-
Iono: hyponatrémie
COMPLICATIONS
Cardiorespiratoire
-
Apnées centrale (toxine)
- Toux quinteuse asphyxiante
- Syncope anoxique
- Bradycardie
Mécanique
-
Pulmonaire
: PNO
–
Pneumomédiastin
–
Atélectasie
–
Rupture diaphragmatique
–
Emphysème sous-cutané
- Dig : Ulcération du frein de la langue – Prolapsus – Hernies – Vomissement – Fausses
routes – Refus alimentaire
- Hémorragie sous-conjonctivale - Epistaxis
Infectieuse
-
Surinfection broncho
-
pulmonaire (bactérienne ou virale)
- PNP d’inhalation
- OMA
- Pleurésie
Neurologique
Enfant +++
- Convulsion : anoxique – hyperthermique – toxinique (encéphalitique)
- Encéphalite toxinique
- Hémorragies intracrânienne
- Séquelles neurologiques de l’anoxie cérébrale
- Encéphalopathie coquelucheuse :
Tb sensoriels : Cécité – Surdité
Tb moteurs : Hémiplégie – Paraplégie – Ataxie
EDME
Nutritionnelles
-
Déshydratation, tb hydroélectrolytiques
- Dénutrition
Coqueluche
maligne
-
Trouble hémodynamique
: Tachycardie
–
Pâleurs
–
Marbrures
- Trouble neurologique : Convulsions – Agitation – Trouble du tonus
- Détresse respiratoire
- Défaillance multiviscérale
- Troubles biologiques :
Hyponatrémie (SIADH)
Thrombocytose > 600 000/mm3
Hyperleucocytose > 50 000/mm3
Hypoxémie réfractaire
TRAITEMENT
Lieu
Hospitalisation en médecine ou en réanimation avec accord parental si
o Terrain : Nourrisson < 3 mois – Intolérance alimentaire
o Gravité clinique
Respiratoire : Apnées – Toux asphixiante
Cardiaque : Bradycardie – hTA
Neurologique : Convulsions - Encéphalopathie
Mise en condition
o
Isolement respiratoire
o Monitoring cardio-tensionnel – Chariot de réanimation à proximité
o O2 – LVAS : désobstruction et aspirations rhinopharyngées –
stimulation respiratoire
o VVP
Traitement spécifique
ATB précoce
/!\ Non curatif : vise à limiter la contagiosité mais a peu d’effet sur l’évolution de la
pathologie o Macrolides PO ou IV : Azythromycine 3j
o Si allergie : Cotrimoxazole 14j

Lorraine Waechter - http://fichesecn.wordpress.com/
Mesures associées
o
Hydratation IV + rééquilibration hydro
-
électrolytique
o Alimentation fractionnée, épaissie +/- SNG
o Corticothérapie : forme grave
o ATB prophylaxie de l’entourage
o Eviction scolaire jusqu’à J+5 de l’ATB
CI
Kinésithérapie respiratoire
–
Sédatifs
–
Fluidifiants bronchiques
Surveillance continue
o
Cste
: FC
–
FR
–
TA
–
SaO2
–
T°
-
Poids
o Conscience - Hémodynamique – Etat d’hydratation
o Fréquence et intensité des quintes – Bradycardie - Apnée
PREVENTION
Collective
Individuelle
-
DO à la DDASS si
≥ 2 cas groupés
- Isolement respiratoire ≥ 5j ap ATB
- Eviction scolaire
- Réseau de surveillance hospitalière :
RENACOQ
Vaccination
- Protège 10 ans
- M2 – M4 – M11 – 6 ans – 11 ans
- Associer un antipyrétique (paracétamol) pdt 48h
- Indications : (non obligatoire)
* Tous les nourrissons à partir de 2 mois
* Personnels soignants
* Adultes susceptibles de devenir parents
* Grossesse : tous les membres du foyer – Femme enceinte en post-
partum précoce
- CI : Encéphalopathie évolutive – Réaction sévère à la 1ère injection
- EI sévère : Collapsus – Convulsions – Encéphalopathie – T°>48h
- EI modéré : Somnolence – Hypokinésie – Sd des cris persistants
- EI bénins : T° < 24h – Anorexie – Vomissements – Inflammat°
cutanée locale.
ATB prophylaxie post-exposition
- Macrolides PO 10 j – Max 14j ap le contact (21 si intra-familial)
- Indications :
* Membre de la famille
* Professeurs des écoles
* Enfants insuffisamment vaccinés dans la même école
* ID – IRC - Grossesse
1
/
3
100%