Dr Le Polain

Optimalisation de la resynchronisation chez le patient avec défaillance
cardiaque : Etat des connaissances et cas cliniques problématiques.
Dr Jean-Benoît le Polain de Waroux, MD, PhD.
Clinique Universitaire Saint-Luc, Brussels, Belgique
I. Pathophysiologie et rationnel en faveur de la re-synchronisation cardiaque.
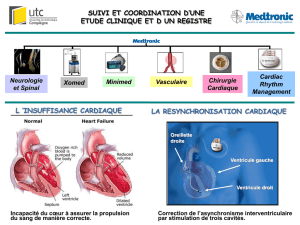
Un tiers des patients présentant une insuffisance cardiaque développent un
asynchronisme électrique qui résulte en une contraction non coordonnée des parois du
ventricule gauche. Cet asynchronisme électromécanique a de nombreux effets délétères.
Outre l’altération de fonction et d'efficacité du ventricule gauche (le travail cardiaque
chute d'environ 10 à 15 % chez le patient asynchrone), l’asynchronisme par lui-même a
également pour effet de modifier l'expression de diverses protéines impliquée dans la
mort cellulaire programmée et dans la croissance cellulaire. Cela conduit in fine et à un
remodelage « mal » adaptatif du ventricule gauche qui participe alors à une forme
complexe et unique d'insuffisance cardiaque qui se surajoute ou entretien l'affection
primaire. La thérapie de resynchronisation cardiaque (CRT) permet d’améliorer la
fonction ventriculaire gauche, d’améliorer son rendement (la consommation
myocardique en oxygène diminue), de diminuer sa susceptibilité aux arythmie et parfois
permet un remodelage inverse complet.
II. Conditions médicales et physiopathologie associées à la non réponse à la
resynchronisation.
Malheureusement le tableau idyllique dépeint ci-dessus n’est rencontré que chez 50 à
70% des patients à qui une CRT est proposée. Et encore, faudrait-il que la définition de
réponse au traitement puisse être mieux définie. En effet, la réponse au traitement par
CRT peut être définie en fonction des symptômes présentés par le patient (réponse
clinique: changement de classe NYHA, 6 minute walk distance test, VO2max, QOL
score, hospitalisation, etc…) ou en fonction de paramètres para-cliniques évaluant la
performance du ventricule gauche (réponse volumétrique : volumes ventriculaires
gauches, fraction d’éjection du ventricule gauche, stroke volume, dp/dt, degrés de
sévérité de l’insuffisance mitrale, etc…). À ce jour, les critères utilisés pour définir la
réponse à la CRT dans les grandes études varient de façon importante. De plus,
l'agrément entre ces critères est pauvre et ne dépasse guère celui que l'on aurait pu
espérer obtenir par chance. Autrement dit, on ne dispose pas à ce jour d'outils permettant
de définir clairement qui est répondeur ou non au traitement par CRT. Considérant ces
réserves préalables, nous connaissons néanmoins tous des patients qui sont clairement
répondeurs et d’autres qui ne le sont clairement pas. Parmi les causes de non réponse à
la CRT, on retrouve trois grandes catégories : les causes ayant trait aux caractéristiques
propres du patient (étiologie de l'insuffisance cardiaque, sévérité de l'insuffisance
cardiaque, degrés d'asynchronisme électrique et/ou mécanique, observance du traitement
médical optimal, présence d'arythmie, etc…). Les causes relatives au positionnement
de la sonde ventriculaire gauche (viabilité myocardique, anatomie du réseau veineux
coronaire, relations entre la localisation du site d'implantation et de la zone présentant
un retard d'activation, etc...). Enfin, les causes relatives à la programmation de la
CRT.

Patient
Characteristics
Lead placement
Device
programming
HF severity OMT
Arrhythmias
Electrical dyssynchrony
(QRS duration)
HF etiology
Mechanical dyssynchrony
Myocardial scar/viability
Coronary
venous anatomy
CRT benefits
Area of delayed
longitudinal contraction
Patient
Characteristics
Patient
Characteristics
Lead placementLead placement
Device
programming
Device
programming
HF severity OMT
Arrhythmias
Electrical dyssynchrony
(QRS duration)
HF etiology
Mechanical dyssynchrony
Myocardial scar/viability
Coronary
venous anatomy
CRT benefits
Area of delayed
longitudinal contraction
Figure 1. Cause de la non réponse à la resynchronisation cardiaque.
L’optimalisation de la réponse à la CRT nécessite une attention toute particulière à
chacun de ces facteurs. C’est donc en optimalisant le processus de sélection du patient,
en améliorant le choix du site d’implantation et enfin peut-être en jouant sur certains
paramètres de programmation du pacemaker que l’on pourra espérer améliorer le taux
de réponse au traitement.
III. Optimisation de la CRT et option thérapeutique pour le patient non répondeur.
À ce jour, il n'existe malheureusement pas de critères échographiques basés sur des
mesures d'asynchronisme mécanique qui permettent une sélection appropriée des
candidats répondeurs (cfr. études PROSPECT et DESIRE). Dés lors, le processus de
sélection des patients candidats à la CRT se doit de respecter les critères proposés par
les guidelines (cfr. Figure 2). L'implantation de la sonde ventriculaire gauche doit pour
sa part éviter tant bien que mal les régions cicatricielles et privilégier dans la mesure du
possible une position postéro-latérale moyenne. Si malgré ces précautions, le patient
reste néanmoins non répondeur, la probabilité d'en faire un répondeur en modifiant les
paramètres de programmation du pacemaker semble négligeable. En effet, à ce jour
seule la modification des délais atrio-ventriculaires et intra-ventriculaire ont démontré
un intérêt clinique avec toutefois certaines réserves… dans un range de programmation
physiologique (délais AV variant de 120 à 200 ms et délais VV variant de -40 à + 40ms)
l’impact de ces changement sur la tension artérielle systolique apparaît minime (gains
d’environs 2 mm Hg !). De plus il a été clairement établi qu’une optimisation des
paramètres de programmation peut être optimale à l’état basal mais délétère lors de
l’exercice ou sous d’autre condition de charge. À l’avenir, certains algorithmes
embarqués sur nos pacemakers permettront probablement une optimisation « beat to
beat » des paramètres de programmation. Néanmoins, le processus de sélection et
d’implantation rigoureux resteront les pré-requis indispensables à l’obtention d’une
réponse clinique.

Figure 2. Recommandation des guidelines pour l’implantation d’une CRT.
Littérature recommandée :
1. Park RC, Little WC, O’Rourke RA : Effect of alteration of left ventricular activation
sequence on the left ventricular end-systolic pressure-volume relation in closed-chest
dogs. Circ Res. 1985;57:706-717.
Etude démontrant l’impact physiologique de l’asynchronisme sur la fonction ventriculaire.
2. Kass DA : Ventricular dyssynchrony and mechanisms of resynchronization therapy. Eur
Heart J. 2002; 4:23-30.
Review explorant les mécanismes de la CRT
3. Nelson G, Curry CW, Wyman BT et al. : Predictors of systolic augmentation from left
ventricular preexcitation in patients with dilated cardiomyopathy and intraventricular
conduction delay. Circulation. 2000;101:2703-2709.
Publication explorant les predicteurs d’une réponse à la CRT
4. Fornwalt B K, Sprague W W, BeDell P et al. Agreement Is Poor Among Current Criteria
Used to Define Response to resynchronization therapy. Circulation 2010;121:1985-1991.
Méta-analyse démontrant le manque de concordance dans la définition de réponse à la CRT
5. Chung ES, Leon AR, Tavazzi L et al. Results of the Predictors of Response to CRT
(PROSPECT) trial. Circulation. 2008;117:2608 –2616.
Etude démontrant le manque de précision des techniques échocardiographiques pour la prédiction de la
réponse à la CRT.
6. Whinnett Z I, Davies J E R, Willson K et al. Haemodynamic effects of changes in
atrioventricular and interventricular delay in cardiac resynchronisation therapy show a
consistent pattern: analysis of shape, magnitude and relative importance of atrioventricular
and interventricular delay. Heart 2006;92:1628–1634
Etude démontrant l’impact d’une modification des delais programmés AV et VV sur la réponse à la
CRT.

7. Carlson M. et al. The FREEDOM study. Oral communication HRS 2010-11-27
8. Ritter P. et al. The Clear study. Cardiostim 2010
Deux communications récentes d’intérêt en ce qui concerne l’optimisation automatique des paramètres
du pacemaker.
1
/
4
100%