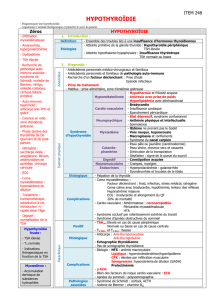
Les problèmes thyroïdiens

20 avril 2011 | MedActuel DPC | www.ProfessionSante.ca | L’actualité médicale | 33
Dossier clinique EXPRESS
Les problèmes thyroïdiens
Par le Dr Gilles Côté*
Objectifs pédagogiques
● Savoir utiliser et interpréter les tests
thyroïdiens de façon appropriée.
● Pouvoir ajuster adéquatement le traite-
ment de remplacement thyroïdien.
● Savoir prendre en charge l’évolution
et le contrôle des symptômes chez le
patient hyperthyroïdien en attendant la
consultation du spécialiste.
Mots-clés
Thyroïde, hyperthyroïdie, hypothyroïdie,
thyroïdite, nodule thyroïdien, amioda-
rone.
Vol. 11 Nº 7
20 avril 2011 Votre développement professionnel continu
Les cahiers
* Le Dr Gilles Côté, en plus de
son travail clinique, est médecin
conseil pour les maladies
chroniques dans la région du
Bas-Saint-Laurent. Il est l’auteur
de plusieurs documents sur les
maladies chroniques et d’un
guide pratique de l’appareil
locomoteur dont une nouvelle
version vient de paraître.
Suite à la page 34
Un guide pratique plastié de quatre
pages sur les problèmes thyroïdiens
est disponible auprès de l’agence
de santé du Bas-Saint-Laurent au
coût de 2 $. Ce guide fait partie
d’un ensemble de documents
touchant, outre les problèmes
thyroïdiens, les sujets suivants :
▪ Le diabète
▪ Les dyslipidémies
▪ L’insufsance cardiaque
▪ L’insufsance rénale
▪ L’asthme
▪ La toux
▪ La MPOC
▪ L’apnée du sommeil
Ces documents sont disponibles en
envoyant un bon de commande
(agencesssbsl.gouv.qc.ca dans la
section documentation-publication)
ou encore, en appelant au
418 724-5231, poste 4525.
Plusieurs de ces documents ont
été réalisés en collaboration avec
la chaire de transfert des connais-
sances, éducation et prévention
en santé respiratoire et cardio-
vasculaire.
Cas clinique #1
Françoise, 32 ans, vous consulte pour un problème de fatigue. Le question-
naire et l’examen ne montrent pas de problème particulier, le moral semble
bon. Le volume de la thyroïde, à la palpation, vous apparaît peut-être
légèrement augmenté, mais vous n’en êtes pas complètement certain. Elle
vous mentionne que sa mère et une sœur souffrent de problèmes thyroïdiens
et elle se questionne à savoir si elle pourrait avoir le même problème.
Réponse : Bien sûr, l’hérédité joue un rôle important dans les problèmes
thyroïdiens. De plus, les femmes sont beaucoup plus souvent touchées
que les hommes. Bien qu’il n’existe pas de consensus sur les indications
et la fréquence du dépistage dans la documentation médicale,
il est possible de faire des recommandations aux cliniciens.
Conseil de rédac tion
et révi sion scien ti fi que
La faculté
de médecine
de l’Université Laval
Le Collège québécois
des médecins de
famille
Président du conseil
Dr François Croteau
Médecin de famille,
hôpi tal Santa-Cabrini,
Montréal;
Membre du Comité de
formation médicale
continue de Médecins
francophones du Canada;
Directeur médical du
Groupe Santé, Québec,
Rogers Média.
Dre Johanne Blais
Membre du Conseil de
FMC de la faculté de
médecine de l’Université
Laval;
Responsable du Comité
de FMC du dépt. de
médecine familiale de
l’Université Laval;
Professeur titulaire de
clinique, CHUQ, hôpital
Saint-François d’Assise.
Dr Roger Ladouceur
Responsable du Plan
d’autogestion de DPC,
Collège des médecins
du Québec;
Professeur agrégé de
clinique du dépt. de
médecine familiale
de l’Université de Montréal;
Médecin de famille,
Hôpital de Verdun du CSSS
du Sud-Ouest-Verdun.
Dre Francine Léger
Médecin de famille;
Professeur adjoint de
clinique au département
de médecine familiale de
l’Université de Montréal;
Service de périnatalité
du CHUM.
Dre Diane Poirier
Médecin, M.Sc.;
Chef du service des
soins intensifs au CSSS
Richelieu-Yamaska;
Professeur
d’enseignement
clinique au CHUS;
Membre du comité de FPC
de l’AMLFC.
Non indiqué
Chez une personne asymptomatique lors d’un bilan
médical, en l’absence de facteurs de risque.
Indiqué
◾ Si suspicion clinique d’hyperthyroïdie ou d’hypothyroï-
die.
◾ En présence de goitre.
◾ Dans le bilan initial d’une hyperlipidémie.
◾ Dans le bilan d’un état dépressif.
◾ Infertilité inexpliquée.
◾ Personne traitée par le lithium, l’amiodarone ou le
tamoxifène.
◾ Population gériatrique malade.
◾ Personne en post-radiothérapie cervicale.
◾ Antécédents de traitement à l’iode 131.
◾ Antécédents de chirurgie thyroïdienne.
◾ Maladie auto-immune telle que la PAR et le diabète
de type 1.
◾ L’incidence des problèmes thyroïdiens étant importante
chez ces patients, un bilan thyroïdien devrait être
envisagé lors d’un bilan annuel de santé :
– Femmes péri et ménopausées ou en post-partum;
– Antécédents familiaux de maladies thyroïdiennes ou
auto-immunes.
Fréquence de mesure chez le patient traité
◾ Aux deux mois environ, durant la période d’ajustement
du traitement.
◾ Contrôle annuel par la suite.
◾ La non-observance thérapeutique et les interactions
médicamenteuses sont les causes les plus fréquentes de la
uctuation importante de la TSH et d’ajustement dicile
du traitement.
◾ Le suivi doit être plus serré en grossesse. Au cours du
premier trimestre, les besoins de remplacement
thyroïdien augmentent. Par ailleurs, la sécrétion de TSH
est supprimée par les hormones de grossesse
(TSH abaissée).
Anticorps anti-TPO
◾ Surtout utile dans la décision de traitement de l’hypothy-
roïdie subclinique. Dans l’hypothyroïdie clinique ou en
présence de goitre, la présence ou non d’anticorps
anti-thyropéroxydase (anti-TPO) ne modie pas
l’attitude thérapeutique.
◾ Inutile de mesurer plus d’une fois les anticorps.
Le bilan thyroïdien est souvent non fiable lors d’une maladie
physique ou psychiatrique aiguë sévère.
TSH ↓ en phase aiguë puis TSH ↑ en phase de récupéra-
tion (entre 6 et 10, rarement plus).
Le dépistage
(pas de consensus dans la littérature médicale)
Françoise, à votre demande, a subi une prise de sang. Le bilan est essentiellement normal sauf une TSH à
14,6 mUI/L avec une T4 normale. Françoise présente donc les critères biologiques d’une hypothyroïdie et il est fort
possible que sa fatigue soit secondaire à ce problème. Dans les faits, c’est uniquement avec la correction du déficit
thyroïdien que l’on pourra confirmer que la fatigue était due à l’hypothyroïdie.
Suite du cas clinique #1

Les problèmes thyroïdiens
34 | L’actualité médicale | www.ProfessionSante.ca | MedActuel DPC | 20 avril 2011
T
4 ↓ avec TSH ↑ ou TSH ≥ à 10 mUI/L même avec T4 normale
Étiologie
Dans 98 % des cas d’origine thyroïdienne (primaire) :
◾ Auto-immune (Hashimoto) : 80 %
– 10 fois plus importante chez les femmes.
– Débute souvent entre 30 et 60 ans, la prévalence augmente constamment
avec l’âge.
– Aspect génétique important : incidence familiale ++.
– Associé à d’autres endocrinopathies et maladies auto-immunes.
– Anti-TPO positif dans 95 % des cas.
◾ Médicamenteuse : Amiodarone, lithium, tamoxifène.
◾ Post-opératoire : thyroïdectomie.
◾ Post-radiothérapie ORL, post-traitement à l’iode 131.
◾ Congénitale.
Dans 2 % des cas, l’origine est hypophysaire ou hypothalamique :
↓T4 avec TSH normale ou↓.
Dans ces cas, la TSH ne peut pas être utilisée dans le suivi du traitement.
On doit utiliser la mesure de la T4.
Traitement : remplacement thyroïdien
– Adulte > 50 ans avec maladie cardiovasculaire (MCV) : dose initiale de 12,5 à
25 μg/jour comme. Augmenter aux 4 à 6 semaines de 12,5 à 25 μg/jour.
– Adulte > 50 ans sans MCV et < 50 ans avec MCV : au départ 50 μg/jour.
Augmenter aux 6 à 8 semaines le dosage quotidien de 25 μg (environ).
– Adulte < 50 ans sans MCV : débuter avec 1,7 μg/kg/jour. Augmenter aux 6 à
8 semaines le dosage quotidien de 25 μg (environ).
Les patients avec hypothyroïdie sévère de longue date doivent avoir un
remplacement très progressif.
◾ Contrôle de la TSH aux 8 semaines, viser une TSH dans les limites de
la normale du laboratoire, habituellement entre 0,3 et 3,0 mUI/L.
Si les symptômes persistent, viser une TSH entre 1 et 2 mUI/L. Dans les cancers
thyroïdiens, on vise une TSH supprimée (< 0,3 mUI/L).
Une fois la dose de remplacement trouvée, un contrôle annuel est susant.
◾ Les besoins en hormones thyroïdiennes augmentent de 25 à 50 % durant la
grossesse.
◾ Idéalement, la lévothyroxine devrait être prise à jeun, 30 minutes avant le
déjeuner. De plus, éviter la prise concomitante de calcium, de fer et de multivita-
mines.
L’hypothyroïdie clinique
Définie par une TSH entre 5,5 et 9,9 avec une T4 normale.
Anomalie présente chez 10 % des adultes de plus de 50 ans. À noter que les résultats de laboratoire se normaliseront dans 5 à 10 % des cas.
Causes de l’élévation de la TSH
En plus des causes d’hypothyroïdie clinique, la TSH peut être élevée dans
les conditions suivantes :
◾ Dans la phase de récupération d’une thyroïdite.
◾ Chez un patient traité par un remplacement thyroïdien :
– Dosage inadéquat de remplacement thyroïdien : mauvaise observance
thérapeutique, dosage de remplacement sous-estimé, malabsorption
(rechercher la maladie cœliaque).
– Grossesse : augmentation des besoins de remplacement.
– Estrogènes : augmentation de la T4 liée aux protéines, ce qui augmente les
besoins de remplacement.
– Interaction médicamenteuse : baisse d’absorption avec le sulfate ferreux, le
carbonate de calcium, la cholestyramine, l’hydroxyde d’aluminium et le
Metamucil; augmentation du métabolisme avec les anticonvulsivants et la
rifampine. Interaction avec la sertraline.
◾ Dans la phase de récupération d’une maladie non thyroïdienne grave.
◾ Lors de la prise de médicaments antidopaminergiques (dompéridone,
métochlopramide, phénothiazine), la TSH est augmentée, mais la fonction
thyroïdienne n’est pas modiée.
L’hypothyroïdie subclinique
La lévothyroxine
doit être prise seule pour
éviter les interactions
médicamenteuses ou avec
les aliments. Les différentes
formulations de lévothyroxine
ne sont pas bioéquivalentes.
Il n’y a pas de consensus
sur le traitement de l’hypothyroï-
die subclinique. Toutefois, pour la
plupart des experts, un traite-
ment est justifié chez la majorité
des patients présentant une TSH
entre 5,5 et 10 et :
• ungoitre
• undosage des anticorps+
• unehyperlipidémie
• uneinfertilité, en préconcep-
tion et une grossesse
• unedépression
• chez lespersonnes âgées
• desantécédents de :
- radiothérapie cou
- iode 131
- thyroïdectomie
• dessymptômes évocateurs
d’hypothyroïdie
L’indication de traitement chez Françoise est évidente. Toutefois, il arrive fréquemment que les résultats de laboratoire sont moins impressionnants. Si Françoise avait
eu une TSH à 8,0 mUI/L avec une T4 normale, quelle aurait été votre conduite ?
Réponse : La prise en charge de l’hypothyroïdie subclinique est un sujet controversé. Un nombre important de patients surtout s’ils ont plus de 60 ans et s’ils ont des anti-
corps anti-TPO positifs évolueront vers une hypothyroïdie clinique (TSH ≥10 mUI/L). Les éléments suivants devraient nous guider dans la décision de traiter ou non.
Dominique vous a consulté pour une perte de poids d’une dizaine de livres associée à des palpitations et de l’anxiété. Vous
l’avez fait revenir ce matin au sans-rendez-vous, car le laboratoire a montré une TSH à 0,01 mUI/L avec une T4 libre nette-
ment augmentée à 30 pmol/L. Dominique a donc les signes cliniques et biologiques d’une hyperthyroïdie. Quelle sera votre
conduite ?
Réponse : Le traitement variera selon la cause et la gravité des symptômes. Dans la plupart des cas, comme chez Dominique,
le patient n’est pas instable sur le plan cardiovasculaire. Un bêtabloquant peut être prescrit pour contrer les symptômes adré-
nergiques (palpitation, tremblement, nervosité). La patiente devrait être adressée à un interniste ou à un endocrinologue pour
le traitement du problème thyroïdien en tant que tel. Selon son état de santé, elle recevra soit un antithyroïdien, soit de l’iode
radioactif et, rarement, aura à subir une chirurgie thyroïdienne.
Si la patiente présente une exophtalmie et les signes typiques de la maladie de Graves, une scintigraphie thyroïdienne n’est
pas indispensable. Si ces signes sont absents, la scintigraphie thyroïdienne aidera les spécialistes à déterminer l’origine de
l’hyperthyroïdie et à sélectionner le traitement.
Tableau I
Symptômes d’hypothyroïdie
Symptômes fréquents Symptômes moins fréquents
Asthénie Myalgies
Gain de poids léger Crampes musculaires
Intolérance au froid Voix rauque
Constipation Ronflement
Dépression Paresthésie
Mémoire altérée Diminution de la libido
Diminution de la concentration Irrégularité menstruelle
Somnolence
Sécheresse de la peau
Progression vers une hypothyroïdie clinique
Le risque est accru après l’âge de 60 ans et en présence d’anticorps anti-TPO posi-
tifs. Après une évolution de quatre ans, si ces deux facteurs sont présents, il y a une
probabilité de 80 % d’évolution vers l’hypothyroïdie clinique. Plus la TSH est éle-
vée, plus le risque augmente.
Conséquences d’une hypothyroïdie subclinique
◾ L’hypothyroïdie est associée à une augmentation du taux de cholestérol : le
traitement le diminue de 8 a 10 % chez les patients ayant un taux de choleste-
rol total ≥ 6,2 mmol/L. Il y a peu d’eet s’il est inférieur à ce taux.
◾ Dans l’étude de Rotterdam, le risque d’infarctus est augmenté de 2,3 fois, et la
calcication de l’aorte, de 1,7 fois.
◾ Symptômes non spéciques : fatigue, trouble de l’humeur, troubles cognitifs
(mémoire), présence d’infertilité, réponse inadéquate aux antidépresseurs.
Conduite clinique
◾ Contrôle trois mois plus tard.
◾ Si la TSH demeure augmentée, un traitement est souhaitable chez la plupart
des patients, en particulier s’il y a des symptômes.
Suite du cas clinique #1
Cas clinique #2
Une maladie
auto-immune
(Hashimoto)
est de loin
la cause
la plus fréquente
d’hypothyroïdie.

Les problèmes thyroïdiens
20 avril 2011 | MedActuel DPC | www.ProfessionSante.ca | L’actualité médicale | 35
L’hyperthyroïdie clinique
Une fibrillation auriculaire
sur un cœur normal en
hyperthyroïdie est
une indication absolue
d’anticoagulation.
La cortisone à des doses dépassant l’équivalent de 20 mg
de prednisone abaisse la TSH. Attendre 2 mois après
le sevrage pour mesurer la TSH.
TSH très abaissée : inférieure à 0,1, le plus souvent en bas de 0,03 avec une T4 libre augmentée dans la plupart des cas,
rarement, la T4 libre peut être normale, mais la T3 libre augmentée
Étiologie
◾ Maladie de Graves-Basedow (plus de 75 % des cas)
– 7 à 10 femmes pour 1 homme.
– Maladies auto-immunes : anti-TPO en général positifs.
– Atteinte oculaire, exophtalmie assez fréquente.
– Parfois myxœdème prétibial.
– Hypercaptation homogène à la scintigraphie; pour le diagnostic, la
scintigraphie n’est pas nécessaire en présence d’atteinte oculaire franche.
◾ Goitre multinodulaire : avec le temps, ces goitres peuvent dévelop-
per des nodules autonomes. On parle alors de goitre multinodulaire
toxique.
– Survient en général après 50 ans.
– Hyperthyroïdie le plus souvent légère (symptômes cardiovasculaires).
– Scintigraphie : captation normale à augmentée avec hypercaptation focale
(multiples nodules).
◾ yroïdites
– Si thyroïde très sensible, thyroïdite de De Quervain.
◾ Nodule autonome solitaire
– Hypercaptation du nodule à la scintigraphie avec suppression du reste de la
glande.
◾ Excès d’iode
– Amiodarone, produits de contraste, algues, certains aliments et coloration
capillaire.
– Favorisé par la présence de nodules thyroïdiens autonomes ou maladie de
Graves subclinique.
– Scintigraphie, la captation est diminuée.
◾ Surdosage d’hormones thyroïdiennes
◾ Hyperthyroïdie secondaire : la TSH est légèrement augmentée plutôt que
diminuée.
Adénome hypophysaire ou syndrome de résistance de
l’hormone thyroïdienne : rare.
Traitement
◾ Bêtabloquant en traitement symptomatique en attendant une réponse thérapeu-
tique au traitement de la maladie.
◾ Propranolol : 20 à 200 mg/j; métoprolol : 100 à 200 mg/j;
nadolol : 40 à 80 mg/j; bisoprolol : 5 à 10 mg/j. Un bloqueur calcique comme
le vérapamil peut être donné si les bêtabloquants sont contre-indiqués
(asthme sévère).
◾ Référence à un spécialiste, traitement selon la condition : antithyroïdien, iode
radioactif, chirurgie.
L’hyperthyroïdie subclinique
Le laboratoire nous transmet fréquemment des résultats où la TSH est abaissée < 0,1 mUI/L avec des valeurs de T3 et de T4 libres normales.
Cette condition est appelée hyperthyroïdie subclinique. Les causes peuvent être les mêmes que celles de l’hyperthyroïdie.
De plus, certains médicaments et certaines conditions peuvent modifier ou fausser la mesure de la TSH.
Cette condition est dénie par des valeurs de laboratoire montrant une TSH
< 0,1 mUI/L avec des T3 et T4 libres normales.
Des valeurs de TSH entre 0,1 et 0,3 sont considérées comme limites et se norma-
liseront souvent en l’absence de goitre ou de nodules.
Causes thyroïdiennes
Mêmes causes que pour l’hyperthyroïdie clinique. Attention, la TSH peut demeu-
rer abaissée pendant les 4 à 6 premiers mois d’un traitement de l’hyperthyroïdie.
Causes non thyroïdiennes
◾ AAS, cortisone, dopamine, furosémide.
◾ Certaines personnes âgées.
◾ Grossesse : au premier trimestre, la sécrétion de TSH est légèrement
supprimée (abaissée) par les hormones de grossesse.
◾ Maladie non thyroïdienne aiguë (septicémie, etc.) :
la TSH est abaissée en phase aiguë.
◾ Maladie psychiatrique aiguë.
Tableau II
À l’anamnèse, recherchez les éléments suivants :
Adrénergiques Cataboliques Oculaires
- Palpitations - Perte de poids - Asynergie oculopalpébrale
- Tremblements - Appétit ↑ « lid lag »
- Nervosité - Faiblesse - Rétraction palpébrale
- Fébrilité musculaire - Fixité du regard
- Diaphorèse proximale - Œdème palpébral (Graves)
- Intolérance à - Exophtalmie (Graves)
la chaleur - Diplopie
↓Acuité visuelle
↓Vision des couleurs
Cutanés Mixtes Autres
- Dermopathie : - Dyspnée - Oligoménorrhée
myxœdème prétibial - Asthénie - Selles plus fréquentes
aux endroits - Irritabilité
de pression (Graves) - Labilité affective
- Onycholyse
Conséquences
◾ Ostéoporose chez les femmes de plus de 50 ans.
◾ Fibrillation auriculaire après 60 ans :
– TSH < 0,1 : risque augmenté de 3 fois;
– TSH entre 0,1 et 0,4 : pas d’augmentation du risque.
Conduite clinique
◾ Patient jeune sans maladie cardiaque, asymptomatique, ayant une thyroïde de
volume normal : observer TSH aux 3 à 6 mois.
◾ En présence d’une TSH < 0,1 chez les patients de plus de 50 ans : adresser à un
spécialiste. Demander une scintigraphie thyroïdienne si on soupçonne un
goitre multinodulaire ou un nodule thyroïdien. Le spécialiste considérera un
traitement par de l’iode radioactif en présence d’un goitre, ou par un
antithyroïdien de synthèse en présence d’une thyroïde normale.
Dans la phase
hyperthyroïdienne,
la captation à la scintigra-
phie est très diminuée
dans toutes les thyroïdites,
contrairement à la maladie
de Graves, où la captation
est augmentée.
Les thyroïdites
Dans certains cas, l’hyperthyroïdie n’est que temporaire dans un contexte de thyroïdite. Il existe trois formes principales de thyroïdites :
une forme dite silencieuse, la thyroïdite du post-partum et la thyroïdite de De Quervain.
Thyroïdite silencieuse
◾ Forme de thyroïdite la plus fréquente.
◾ Le plus souvent entre 50 et 60 ans.
◾ En général peu symptomatique, mais peut être très symptomatique.
◾ Vitesse de sédimentation normale.
◾ Hyperthyroïdie légère, euthyroïdie brève, suivie d’hypothyroïdie le plus
souvent temporaire, mais qui peut être permanente.
◾ Traitement : si symptomatique, bêtabloquants ou inhibiteurs des canaux
calciques en phase hyperthyroïdienne. Un remplacement thyroïdien peut être
nécessaire durant la phase hypothyroïdienne.
Thyroïdite du post-partum
◾ Exacerbation d’un problème auto-immun, maladie d’Hashimoto sous-
jacente.
◾ Incidence d’environ 5 %.
◾ Phase initiale d’hyperthyroïdie survenant de 2 à 6 mois post-partum ou
post-avortement.
◾ Symptomatique dans un tiers des cas.
◾ L’hyperthyroïdie dure en moyenne de 2 à 4 mois et est suivie d’une période
d’hypothyroïdie, en général de 4 à 6 mois.
◾ Récidive fréquente lors des autres grossesses.
◾ Traitement symptomatique la plupart du temps.
◾ Hypothyroïdie permanente dans 25 % des cas.
Thyroïdite de De Quervain
◾ Touche surtout des femmes entre 30 et 50 ans.
◾ Étiologie : inconnue; souvent après une infection des voies respiratoires
supérieures (IVRS).
◾ Douleur cervicale; thyroïde sensible et très ferme.
◾ Fièvre fréquente, atteinte de l’état général.
◾ Sédimentation très augmentée, leucocytose.
◾ En phase initiale TSH ↓ avec T4 libre ↑.
◾ Traitement symptomatique : AINS, prednisone si thyroïdite sévère.
◾ Par la suite, euthyroïdie brève, suivie d’une hypothyroïdie le plus souvent
transitoire.
En l’absence
de signe
oculaire typique
de la maladie
de Graves-Basedow,
la scintigraphie
thyroïdienne
est très utile
au diagnostic causal
de l’hyperthyroïdie.
Suite à la page 36

Les problèmes thyroïdiens
36 | L’actualité médicale | www.ProfessionSante.ca | MedActuel DPC | 20 avril 2011
Les nodules thyroïdiens
◾ Incidence :
À la palpation : 7 % des patients.
À l’échographie : au moins 50 % des patients de plus
de 50 ans.
◾ Néoplasie :
5 % des nodules sont cancéreux, donc 95 % sont bénins.
◾ Conduite :
Si TSH normale ou augmentée, adresser pour biopsie.
Si TSH diminuée, scintigraphie thyroïdienne avant
référence.
◾ À l’échographie, les nodules qui ont subi une biopsie
sont ceux qui sont de plus de 1 cm et ceux présentant des
caractéristiques suspectes.
Facteurs augmentant le risque
de malignité
(histoire et examen)
◾ Âge < 20 ans > 70 ans
◾ Sexe masculin
◾ Histoire d’irradiation du cou durant l’enfance
◾ Antécédents familiaux de néoplasie
thyroïdienne ou de néoplasie endocrinienne
multiple
◾ Nodule dur et xe
◾ Nodule > 4 cm
◾ Nodule augmentant de volume
L’amiodarone peut
entraîner une hypothyroïdie
et plus rarement
une hyperthyroïdie.
L’amiodarone
L’iode constitue plus de 30 % du poids de la molécule. Augmentation de la TSH dans les 3 premiers mois, secondaire à la chute
de la transformation de la T4 en T3 au niveau hypophysaire. Au niveau périphérique, l’amiodarone diminue la liaison de la T3 avec son récepteur.
Surveillance
◾ TSH et anticorps anti-TPO avant le traitement.
◾ TSH aux 3 mois pour un an et demi au début du traitement, puis aux 6 mois
par la suite.
Hypothyroïdie
◾ Survient dans les 18 premiers mois; forte corrélation avec Hashimoto.
◾ L’amiodarone peut être continuée.
◾ Nécessite une dose plus élevée de thyroxine.
◾ Viser une TSH normale ou à la limite supérieure.
Hyperthyroïdie
◾ Souvent associée à une maladie thyroïdienne : le plus souvent
goitre multinodulaire, mais il existe aussi une forme
inammatoire.
◾ Le patient doit être adressé à un spécialiste pour déterminer
le traitement :
– arrêt de l’amiodarone si possible
– thyroïdectomie ou antithyroïdien de synthèse
– dans la forme inammatoire : prednisone. ■
TUTELLE D’UN CMDP :
LA POLITIQUE DU TOUT OU RIEN
Si un CMDP présente des difcultés dites
exceptionnelles, le projet de loi permet au
ministre d’imposer une tutelle sans pour
autant prévoir de mécanismes transitoires
moins invasifs. Plusieurs imprécisions
au texte ont été soulevées par l’ACMDP.
Qui peut demander une tutelle ? Quelles
devront être les compétences du tuteur ?
Quels seront ses pouvoirs ? Quelle sera la
durée de la tutelle ? Autant de questions
qui demeurent sans réponse précise.
Malgré son désaccord, l’ACMDP a deman-
dé au ministre de mieux encadrer ce nou-
veau pouvoir an d’éviter une application
subjective de cet article.
OÙ EST PASSÉ LE MÉDECIN
OMNIPRATICIEN ?
Réduire le nombre de membres au sein
des conseils d’administration des établis-
sements est non seulement souhaitable,
mais fondamental. Toutefois, quand
on dit favoriser la mise en réseau des
partenaires locaux, régionaux et natio-
naux, comment expliquer que le poste
du médecin membre du DRMG soit aboli
au conseil d’administration. Un réseau
fort doit nécessairement inclure les soins
de première ligne. La mobilisation des
omnipraticiens et leur coordination avec
les services déjà offerts par les établisse-
ments de santé sont déjà en soi un dé.
Si cette vision n’est plus intégrée aux
préoccupations du conseil d’administra-
tion,
l’isolement de l’établissement envers
les cliniques privées ne fera qu’augmenter.
FAISONS BIEN LES CHOSES
L’ACMDP aurait préféré que ce projet de
loi présente un allègement des structures
de gestion ainsi qu’un accroissement des
responsabilités au niveau local, car une
gestion performante passe par une base
imputable et compétente axée sur une
gouvernance clinique forte. En ce sens,
le projet de loi n’atteint pas ces objectifs.
Il est encore temps de mieux faire
les choses. C’est précisément ce qu’a
demandé l’ACMDP en commission
parlementaire le 15 mars dernier.
L’ACMDP INQUIÈTE
Le projet de loi 127 était fort attendu. Imputabilité et décentralisation
étaient au cœur du discours. La surprise a été complète et a confondu
tous ceux qui espéraient un allègement des structures qui tiennent
encore trop loin les cliniciens du centre de décisions. Pourtant, ils sont
des acteurs-clés dans la gestion des établissements.
Dr MARTIN ARATA
PRÉSIDENT DE L’ACMDP
Pour nous joindre
Association des conseils
des médecins, dentistes et
pharmaciens du Québec
Tél. : 514 858-5885
Téléc. : 514 858-6767
Courriel :
acmdp@acmdp.qc.ca
www.acmdp.qc.ca
L’ACMDP : vouée à la promotion de l’excellence et à la qualité des actes médicaux, dentaires et pharmaceutiques.
PROJET DE LOI 127
Les cancers thyroïdiens
sont un des types de cancer dont
le diagnostic a le plus augmenté
ces dernières années.
1
/
4
100%