aliMentation et digestion

fÉ 13
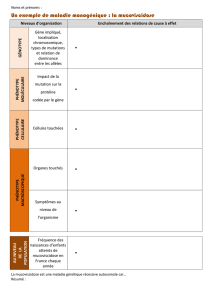
ALIMENTATION ET DIGESTION
DOSSIER
Chez la plupart des enfants et des adultes atteints de mucoviscidose, la digestion est perturbée. Cela exerce
une influence sur la croissance et engendre en général de maux de ventre et d’autres complications digestives.
Heureusement, il existe des solutions qui permettent de prévenir l’apparition de ces problèmes ou de les
traiter, parmi lesquelles une alimentation adaptée et la prise d’enzymes pancréatiques représentent les plus
importantes. Une bonne condition alimentaire est essentielle, non seulement afin de favoriser une bonne
croissance et une meilleure prise de poids, mais également pour ce qui concerne le fonctionnement des
poumons. Pourtant, dans la vie de tous les jours, ces mesures ne sont pas toujours aussi évidentes à appliquer
...
Dans ce dossier, des experts en la matière vous
proposent une information de base concernant la
plupart des problèmes et les directives actuellement
suivies.
DOSSIER
ALIMENTATION ET DIGESTION

14
ALIMENTATION ET DIGESTION
DOSSIER
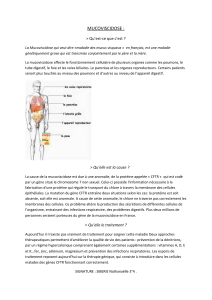
Insuffisance pancréatique
Le pancréas et les conséquences
sur l’alimentation
Obstruction des petits canaux du pancréas
Aspects gastro-intestinaux de la mucoviscidose
Chez la plupart des enfants et des adultes atteints
de mucoviscidose, le fonctionnement du pancréas
est perturbé, ce qui entraîne de nombreuses
conséquences sur la digestion.
En outre, différentes complications gastro-
intestinales peuvent également se présenter.
Le Professeur Dr Robberecht, spécialiste de
l’estomac et de l’intestin, et pionnier des soins muco
dans notre pays, nous propose une courte, mais
passionnante présentation des aspects gastro-
intestinaux en cas de mucoviscidose.
F À l’âge de 5 ans, chez 90% des enfants atteints de mucoviscidose,
le pancréas fonctionne de manière insuffisante.

fÉ 15
ALIMENTATION ET DIGESTION
DOSSIER
Un progrès important: la mise au
point des enzymes pancréatiques
sous forme de granules
La juste dose d’enzymes
pancréatiques?
La « découverte” du régime riche
en graisse permet une importante
évolution
Mauvaise digestion des graisses
et des protéines
La « découverte” du régime
riche en calories et en graisse
F Faute de tests fiables et rapides, jusqu’il y a
peu, les médecins muco en étaient souvent
réduits à observer les selles des patients.

16
ALIMENTATION ET DIGESTION
DOSSIER
Reflux gastrique
Des vitamines sous forme de
supplément
Mal au ventre
Creon « oublié »?
Constipation

fÉ 17
ALIMENTATION ET DIGESTION
DOSSIER
SOID
Foie
Prof. Dr Eddy Robberecht,
Pédiatre gastro-entérologue et spécialiste en mucoviscidose
Lutgard Peeters,
diététicienne au Sint-Vincentiusziekenhuis Antwerpen
Nécessité d’une alimentation enrichie en cas
d’hospitalisation de patient muco adulte
En quoi consiste une alimentation
riche en énergie à l’hôpital ?
Alimentation énergétique
à l’hôpital
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%