Sémiologie chirurgicale de l`oesophage et de l`estomac

Noémie VAUCHER
Kevin CHEVALIER 1
SEMIOLOGIE DE L’ŒSOPHAGE ET DE L’ESTOMAC
I. Conduite d’une consultation en chirurgie digestive
A. Inspection
Lors de l’inspection, on peut déjà détecter la présence d’un hoquet, d’une obésité, ou d’une
dénutrition qui signe la présence d’une dysphagie.
B. Interrogatoire
Il doit faire préciser :
L'existence de maladies personnelles comme les ulcères gastriques
L'existence de maladies familiales de l'appareil digestif comme l'anémie de Biermer
L'existence de chirurgies digestives, car plus le patient aura été opéré de l'appareil digestif
plus il y aura des brides, de cicatrices et d'adhérences et donc plus l'opération sera
hémorragique. De plus l'existence d'hernies hiatales est un facteur de risque d'échec du
traitement chirurgical.
D'autres maladies comme des allergies, des risques d'hémorragie post-opératoire, des
cancers évolutifs, …
La prise des éléments comme les anti-inflammatoire (aspirine, non stéroïdiens et
stéroïdiens) qui vont augmenter le risque d'ulcère. La prise d'anti-inflammatoires devra
s'accompagner de la prescription de médicaments inhibiteurs de la pompe à proton
modulant l'acidité gastrique et donc le risque d'ulcère.
Si le patient fume ou consomme de l'alcool, facteurs favorisant des cancers.

Noémie VAUCHER
Kevin CHEVALIER 2
C. Signes fonctionnels
1. Douleurs
On va rechercher une douleur +++ qui est de 3 types en pathologie chirurgicale :
Epigastrique qui concerne :
L'estomac
Le pancréas si on a une douleur qui irradie dans le dos.
L'infarctus inférieur ou la dissection de l'aorte en cas de douleur irradiant en thoracique
Les pathologies biliaires comme la colique hépatique
Rétrosternale qui concerne surtout l'œsophage
Hypochondre gauche pour la rate
2. Autres signes fonctionnels
La présence d’autres signes fonctionnels non spécifiques tels que les nausées et les vomissements
est possible.
3. Dysphagie
La dysphagie est une sensation de gêne ou d’obstacle à la progression du bol alimentaire dans
l’œsophage, survenant au cours de la déglutition.
Il existe deux types de dysphagie :
Oro-pharyngée. On a une difficulté à initier la déglutition et à propulser le bol alimentaire
dans l'œsophage entraînant une sensation de gêne ou une sensation de blocage dans la
région cervicale. Les causes sont ORL ou neurologiques.
Œsophagienne. On a une sensation de blocage ou une gêne à la progression du bol
alimentaire au niveau de la région rétro-sternale. On pourra penser à un éventuel cancer.
4. Odynophagie
L'odynophagie est une douleur ressentie lors de la progression des aliments dans l'œsophage mais
SANS sensation de blocage.

Noémie VAUCHER
Kevin CHEVALIER 3
D. Signes physiques
Défense abdominale : C'est une réaction de la paroi involontaire et fugace. Quand on appui sur le
ventre, on a une contraction des muscles abdominaux pour éviter la douleur provoquée par la
palpation. Cette défense abdominale traduit un syndrome inflammatoire intra-abdominal.
Contracture abdominale : C'est une contraction des muscles abdominaux qui ne disparait pas, à la
différence de la défense. C'est le signe généralement d'une péritonite généralisée avancée, qui est
assez rare.
II. Les pathologies chirurgicales
B. Rupture de rate
La rate est un organe de l’immunité qui va servir à stocker les plaquettes et à se défendre contre les
pneumocoques et l’Hemophilus.
La rupture de rate est une douleur localisée dans l'hypochondre gauche, sensible. On a en général un
patient stable. Cette rupture se signe aussi par une défense abdominale. Il existe différents grades
dans la rupture de rate afin de décrire l’avancement de cette pathologie :
Grade I : Peu de risque de saignement
Grade II : Embolisation radiologique dans l’artère splénique avec mise en place de coils, pas
d’ablation de la rate.
Grade III : Embolisation radiologique dans l’artère splénique avec mise en place de coils, pas
d’ablation de la rate.
Grade IV : Rate explosée, ablation de la rate.
Le volume de la rate peut être augmenté dans les splénomégalies liées aux lymphomes et aux
cirrhoses alcooliques et virales. On évite d’opérer les patients cirrhotiques à cause du risque élevé
d’apparition d’une hypertension portale.
C. Achalasie
1. Description
L’achalasie est un trouble de la motricité de l’œsophage lié à :
Un apéristaltisme
Une absence de relaxation du sphincter inférieur de l’œsophage
Un cardiospasme (inconstant) qui est une difficulté à la progression alimentaire dans la
partie basse de l’œsophage.
La cause principale de l’achalasie est une anomalie du système nerveux intrinsèque.

Noémie VAUCHER
Kevin CHEVALIER 4
2. Signes cliniques
Les signes cliniques sont :
Une dysphagie progressive (80-100%). On aura une dysphagie aux solides puis aux liquides.
Des régurgitations (30-80%) sans amélioration avec des IPP (Inhibiteur des Pompes à
Protons).
Cette achalasie entraîne souvent une perte de poids.
Une douleur thoracique (20-90%) plus fréquente chez la femme.
3. Examens complémentaires
La manométrie œsophagienne consiste à disposer des capteurs de pression sur toute la hauteur de
l’œsophage. On fait des mesures lorsque le patient avale et on regarde s’il y a des problèmes de
synchronisation de pression.
MANOMETRIE
TRANSIT BRYTE
ENDOSCOPIE
Forme typique
Apéristaltisme
Absence de
relaxation du SIO
Hypertension du
SIO
Queue de radis
Dilatation
œsophagienne
Colonne de baryte
Distension
œsophagienne
Apéristaltisme
En pratique clinique
Apéristaltisme seul
Queue de radis seule
Normale
Apport au
diagnostique initial
Indispensable
Etablit le diagnostique
Aide au diagnostique
Exclut la pseudo-
achalasie liée à une
tumeur
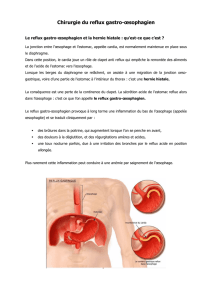
D. Reflux gastro-œsophagien
1. Description
Le reflux gastro-œsophagien, au cours duquel une partie du contenu gastrique va passer dans
l’œsophage, est une pathologie multifactorielle qui peut être physiologique.
Il est très fréquemment non accompagné de lésions, et plus rarement asymptomatique. On a une
apparition de symptômes et/ou de lésions d’œsophagites si ce reflux gastro-œsophagien est
anormalement fréquent et/ou prolongé.
La ligne Z représente la limite entre l’œsophage et l’estomac. Située sous le diaphragme, elle est
susceptible d’être modifiée par le reflux gastro-œsophagien.
L’acide situé en bas, dans l’estomac, remonte vers le haut et entraine une métaplasie (modification
de la muqueuse oesophagienne), qu’on va appeler endobrachyoesophage.
Cette muqueuse est le lit des cancers de l’œsophage. Le reflux gastro-œsophagien chronique non
traité aboutit à un cancer digestif sur la muqueuse du bas œsophage.

Noémie VAUCHER
Kevin CHEVALIER 5
2. Signes cliniques
Pyrosis : brûlures rétrosternales ascendantes
Régurgitations acides : remontées sans effort de vomissement du contenu gastrique jusqu'au
niveau pharyngé qui peuvent être postural et/ou post-prandial
Ces deux signes sont quasi pathognomoniques (symptôme spécifique d'une maladie) de reflux
gastro-œsophagien.
On peut avoir des brûlures épigastriques sans trajet ascendant.
On peut aussi avoir des douleurs simulant un angor, isolées ou associés aux symptômes précédents.
Il peut être responsable :
De pathologies pulmonaires :
Rarement, on a des accès de toux ou une dyspnée asthmatiforme, souvent nocturnes.
On a aussi des symptômes pharyngés ou laryngés (enrouement, dysesthésies (trouble de
la sensitivité) bucco-pharyngées).
D’œsophagites (inflammation, reflux de bile)
D’un endobrachyoesophage qui est une complication du reflux.
D’adénocarcinome qui est un cancer digestif
3. Physiopathologie multifactorielle
On peut avoir associé à ce reflux gastro-œsophagien une défaillance du sphincter inférieur
œsophagien.
On a un nombre excessif de relaxations transitoires du sphincter inférieur de l'œsophage qui se
produisent en dehors des déglutitions (la pression du sphincter inférieur de l'œsophage est
effondrée).
On a aussi la hernie hiatale qui est ni nécessaire ni suffisante. Un reflux gastro-œsophagien peut
exister sans hernie hiatale et une hernie hiatale peut exister sans reflux gastro-œsophagien.
On peut avoir une vidange gastrique ralentie (gastroparésie).
4. Examens complémentaires
La pH-métrie consiste à mettre une sonde dans le bas de l’œsophage afin de regarder le pH.
L’endoscopie permet de détecter une œsophagites, un endobrachyoesophage ou un cancer.
 6
6
 7
7
 8
8
1
/
8
100%