Aude Le Coq, Claire Le Gall Le 18 /10/2010 Biochimie/le rein/Pr

1 / 7
Aude Le Coq, Claire Le Gall
Le 18 /10/2010
Biochimie/le rein/Pr Guenet
Diapo en ligne sur le réseau pédagogique
BIOCHIMIE RENALE
I- Les fonctions du rein
A- Rôle du rein
Le rein est un organe important et rempli donc plusieurs rôles :
- La régulation du milieu intérieur. Ainsi il retient les substances essentielles à la vie en contrôlant
les mouvements de l’eau et des ions (électrolytes).
Il joue donc un rôle important dans l’homéostasie en maintenant la volémie (volume sanguin), le
Ph et les concentrations ioniques de façon stable.
- Le rein est également un organe excréteur. Tout d’abord il a pour fonction de débarrasser le sang
des différents déchets issus de la combustion des substances organiques. Ces déchets sont donc
des déchets métaboliques tels que l’urée, la créatinine, l’acide urique…
Il participe aussi à la détoxification générale par l’élimination des toxines, médicaments ou
métabolites des médicaments absorbés.
Ces 2 rôles font que le rein participe à la formation de l’urine.
- Il s’agit également d’un organe de synthèse avec production de diverses substances dont les
hormones :
La rénine, impliquée dans la régulation de la pression artérielle
EPO (érythropoïétine), à l’origine d’une importante formation de GR
La forme active de la vit D (ou 1,25 dihydroxy cholécalciférol), ayant un
rôle dans le métabolisme minéral
Les prostaglandines, permettant une bonne vascularisation rénale
Les facteurs de croissance …
Le rein peut également participer à la néoglucogenèse par voie directe via les AA durant la phase
de jeûne prolongé.
Son intervention est importante dans certains catabolismes, notamment celui des protéines de petit
PM que sont les chaines légères de la globine ou les hormones polypeptidiques (insuline, glucagon…).

2 / 7
B- Formation d’urine
Cette formation est la résultante de 3 mécanismes :
- La formation glomérulaire, représentant près de 180 L de plasma filtrés quotidiennement
- La réabsorption tubulaire, représentant près de la totalité du liquide filtré et réabsorbé par les
tubules
- La sécrétion tubulaire qui participe à la formation de l’urine mais de façon infime
La diurèse est comprise entre 1,5 et 2 L /24h .
1- Filtration glomérulaire
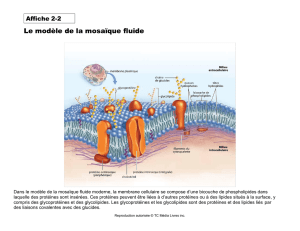
On considère la barrière glomérulaire comme un filtre sélectif, ce qui permet l’ultrafiltration d’une
grande quantité de liquide plasmatique. Cette filtration se fait du compartiment capillaire vers l’espace
urinaire.
L’urine primitive (ou ultra filtrat glomérulaire) qui en résulte va avoir une composition ionique
quasi identique à celle du plasma mais sera pratiquement dépourvue de protéines et de macromolécules.
Cette barrière est formée de 3 couches :
- L’endothélium capillaire, qui est fenêtré et anionique
- La membrane basale glomérulaire, riche en glycoprotéines anioniques de haut PM. Elle forme un
réseau de mailles fines.
- Cellules épithéliales, elles aussi riches en glycoprotéines anioniques, présentant des fentes de
filtration.
On peut donc définir la barrière glomérulaire comme un tamis glomérulaire chargé (anionique).
La capacité d’une substance à être filtrée va dépendre de sa charge et de son poids.
On aura donc un passage d’autant plus facile que les molécules sont de petite taille et chargées
positivement ( la membrane étant anionique elle repousse les charges -).
2- Réabsorption tubulaire
Le tubule est à l’origine de la réabsorption de la quasi totalité du liquide filtré.
Des mécanismes de transport sont mis en jeu. On aura des transports passifs, facilités et actifs :
Les transports passifs sont représentés par la diffusion simple.
Les transports facilités comprennent la notion de gradient électrochimique et les transporteurs.
Ces mécanismes utilisent des transporteurs ; ils sont donc basés sur les principes de saturabilité,
spécificité et compétitivité.

3 / 7
Les transports actifs sont quant à eux représentés par :
Transport actif primaire, se faisant contre un gradient électrochimique, consommant de
l’ATP, utilisant un transporteur spécifique
Transport actif secondaire, nécessitant un co-transporteur spécifique (un transporteur
utilise l’énergie du transporteur qui lui est couplé)
Nb : les transporteurs sont des protéines transmembranaires
On a également une mise en jeu des mécanismes d’internalisation :
L’endocytose en phase liquide , non saturable
L’endocytose absorptive, saturable, mettant en jeu des récepteurs spécifiques
Ainsi peut se faire la réabsorption d’eau, d’électrolytes, de nutriments, de petites protéines filtrées…
3- Sécrétion tubulaire
Cette sécrétion met en jeu des mécanismes de transport actifs et passifs.
Elle permet l’élimination des substances du plasma non filtrées au glomérule ou réabsorbées
passivement par le tubule.
Elle permet tout autant l’élimination des ions en excès tel que le potassium (K+) et le maintien de
l’équilibre acido-basique du sang (par sécrétion de H+ et d’ammoniaque).
II- Protéinurie
A- Composition de l’urine
1- Caractéristiques générales
L’urine est composée de 95% d’eau et de 5% de solutés divers.
Son pH est variable : 5 à 8
Sa densité est proche de l’eau (d H2O = 1) : 1,001 à 1,035.
2- Solutés normalement présents
Les solutés retrouvés dans l’urine sont très variables :
- Des sels : anions, cations
- Urée : produit (déchet) du catabolisme protéique
- Créatinine : produit de dégradation de la phosphocréatinine musculaire
- Acide urique : provient du catabolisme des acides nucléiques
- Ammoniac (NH4+)
- Un certain nombre d’AA, nitrates, hormones…
- Corps cétoniques, oxalates…

4 / 7
3- Solutés normalement absents
Ne doivent en aucun cas être retrouvés dans l’urine :
- Glucides : en cas de présence on parle de glycosurie. Elle sera retrouvée en cas de diabète sucré
mal équilibré
- Protéines en grande quantité. En conditions normales, la concentration physiologique des
protéines et très faible : < 150 mg / 24h. Au-delà, on parlera de protéinurie pathologique avec
parfois une albuminurie (glomérulonéphrite, hypertension grave…)
- Hémoglobine : une hémoglobinurie traduit une hémolyse intra vasculaire.
- Myoglobine : une augmentation se traduira par une myoglobinurie avec rhabdomyolyse (lyse des
cellules musculaires)
- Pigments biliaires : leur augmentation entraine une bilirubinurie (en cas d’hépatite, cirrhose,
obstruction des voies biliaires).
! Les concentrations sont toujours exprimées par 24h ; l’expression par litre n’étant pas significative car
dépendante de la diurèse.
B- Protéinurie physiologique
La protéinurie physiologique est faible : 20 à 150 mg/24h
Les protéines ont une double origine :
٠ Plasmatique pour 60% d’entre elles (dont 40% d’albumine)
٠ Rénale pour les 40% restants
1- Les protéines originaires du plasma
Ces protéines sont la résultante de la filtration glomérulaire et de la réabsorption tubulaire
a- Filtration glomérulaire
La membrane glomérulaire est :
Presque totalement perméable aux protéines de masse moléculaire (MM) inférieure à 30 Kd
Imperméable aux protéines de MM supérieure à 100 Kd
Pour les protéines dont la MM est comprise entre 30 et 100 Kd, la filtration dépend de leur taille,
forme et charge
La membrane glomérulaire étant chargée négativement, elle tend à repousser les protéines de
même charge.
On donne comme MM moyenne celle de l’albumine (67-68 Kd). Ainsi, beaucoup de protéines dont la
MM est inférieure à celle de l’albumine pourront passer ; très peu de celles de MM supérieure passeront
la membrane.

5 / 7
b- Réabsorption tubulaire
Les cellules du tube proximal réabsorbent 95% des protéines filtrées et ce par un mécanisme
d’endocytose active saturable.
2- Les protéines originaires du rein
Les cellules du tube distal sécrètent des protéines parmi lesquelles :
٠ La mucoprotéine de Tamm-Horsfall
٠ L’urokinase (qui est un anti-fibrinolytique)
٠ L’IgA sécrétoire
Ces protéines rénales se distinguent des plasmatiques par des MM plus élevées.
3- Résumé protéinurie physiologique
Au niveau du flux sanguin on a l’ensemble des protéines en suspension dans le plasma (albumine,
immunoglobuline, transferrine, microprotéine). Elles arrivent au glomérule où seules les microprotéines
passent (il y a quelques traces des autres). On a alors l’urine primitive ; puis la quasi-totalité des
microprotéines est réabsorbée dans le tubule. Puis la sécrétion tubulaire vient compléter la composition
pour donner l’urine définitive.
C- Protéinurie pathologique
Il faut distinguer protéinurie permanente et intermittente qui peut se produire après un effort
physique par exemple et qui n’est pas inquiétante. Toute protéinurie permanente supérieure à 150 mg/24h
doit être considérée comme pathologique car c’est l’une des premières manifestations des affections
rénales.
1- Origine de l’anomalie
L’origine des protéinuries est variable ; il peut s’agir d’anomalie :
Glomérulaire – elle résulte d’une modification de perméabilité soit par changement des charges
des parois glomérulaires soit par modification de la taille des pores de la paroi capillaire.
Elle se traduit par des protéines de MM relativement élevée.
Tubulaire – tout se passe normalement au glomérule mais au niveau du tubule on a un défaut de
réabsorption des protéines de faible MM filtrées par le glomérule.
Mixte – touche à la fois le glomérule et le tubule
De surcharge (ou pré-rénale) – (au moins au début ce ne sont pas les fonctions du rein qui sont en cause)
Elle correspond à une hyperproduction des protéines de faible MM librement filtrées par le
glomérule. Mais leur concentration est telle à l’arrivée au tubule que sa capacité de réabsorption
est dépassée. L’excédent se retrouve dans les urines.
 6
6
 7
7
1
/
7
100%