Emmanuel BARANGE et Pierre ETIENNE 19/10/10 Physiologie

1
Emmanuel BARANGE et Pierre ETIENNE
19/10/10
Physiologie digestive, sécrétions gastriques, A. Ropert.
Sécrétions gastriques (suite...)
I- Sucs gastriques (suite...)
B- Les protéines (suite...)
3- Facteur intrinsèque
Glycoprotéine synthétisée dans les cellules pariétales, indispensable à l'absorption de la vitamine B12.
L'absorption du complexe facteur intrinsèque/vitamine B12 se fait dans l'iléon terminal. Un déficit en
facteur intrinsèque entraine une malabsorption de la vitamine B12, indispensable à la synthèse en
hémoglobine. De ce fait une malabsorption entraine une anémie dite de Biermer.
4- Les enzymes
La principale enzyme est la pepsine, synthétisée par les cellules principales sous forme de pepsinogène,
pro-enzyme activé en présence d'acide chlorhydrique.
La pepsine est une endopeptidase qui débute la digestion des protéines alimentaires.
La lipase gastrique a un rôle physiologique moindre que la lipase pancréatique.
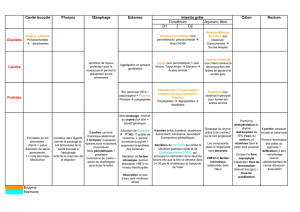
II- Mécanisme de régulation des sécrétions gastriques.
Il s'agit de mécanismes neurohormonaux.
A- Eléments stimulants
Ils sont au nombre de 2.
1- Gastrine
a- Origine
Sécrétée par les cellules endocrines de l'antre, cellules également présentes dans les muqueuses
duodénales et intestinales.
La gastrinémie basale est faible < 100 pg.mL-1. Cette gastrinémie est doublée voire triplée après les
repas.

2
b- Facteur de libération
Les facteurs augmentant la concentration en gastrine et favorisant la libération sanguine sont au nombre
de 3 (voire 4).
1. distension mécanique de l'estomac après les repas,
2. présence d'aliments dans l'antre et essentiellement les acides amines,
3. stimulation du nerf X,
4. sels de calcium (accessoire).
Les facteurs inhibiteurs de la sécrétion sont au nombre de 2.
Ions H+ dans le tube digestif qui stimulent différemment l'antre et le duodénum. Dans l'antre
ils entrainent la libération de somatostatine, hormone ayant un effet paracrine directement sur
les cellules G, ce qui inhibe la sécrétion de gastrine. Dans le duodénum ils entrainent la
sécrétion de sécrétine, hormone duodéno-pancréatique.
Nombreuses hormones duodéno-pancréatiques comme la sécrétine, la somatostatine et le
glucagon.
c- Actions
Elle va augmenter la sécrétion des cellules pariétales avec sécrétion d'eau, d'HCl et de facteur intrinsèque.
Elle a en revanche peu d'action sur la sécrétion de mucus et de pepsine. Elle a aussi un effet trophique
(entrainant une prolifération) sur la muqueuse gastrique. On retrouve cet effet tout au long du tube
digestif en agissant sur des récepteurs spécifiques des cellules pariétales.
2- Pneumogastrique
a- Mise en jeu
Il y a plusieurs mécanismes.
nombreux réflexes liés à la présence d'aliments (vue, odeurs, goûts et mastication),
distension du tube digestif avec mise en jeu de mécanorécepteurs au niveau de l'oesophage et de
l'estomac,
hypoglycémie qui agit directement sur les centres bulbaires de la déglutition,
facteurs psychiques et stress.
b- Action
Stimulation de toutes les sécrétions gastriques, eau, Hcl, facteur intrinsèque, enzymes et mucus.
c- Mécanismes d'action
Ils sont doubles, direct par stimulation des cellules pariétales au niveau des récepteurs à Ach, et indirect
par stimulation de la libération de gastrine.
Les nerfs vagues ont un rôle prépondérant dans la sécrétion gastrique à tel point que la vagotomie
entraine une diminution de 70 % de la sécrétion gastrique.

3
B- Eléments inhibant
Eléments liés à la présence de protons.
Dans l'antre ils entrainent la libération de somatostatine tandis que dans le duodénum ils stimulent la
libération de sécrétine.
Eléments liés à la présence de lipides dans l'intestin.
Ils entrainent la libération de cholécystokinine (CCK), hormone pancréatique qui agit en inhibant la
sécrétion gastrique.
III- Mise en jeu des sécrétions gastriques
En dehors des repas les sécrétions sont faibles et variables d'un sujet à l'autre mais aussi variables chez un
même sujet, influencées par les facteurs psychiques (stress) et environnementaux (tabac).
Après les repas les sécrétions gastriques augmentent en décrivant 3 phases.
A- Phase céphalique
Il s'agit d'une phase de stimulation avec un mécanisme d'action purement nerveux par action du nerf X.
Puis il deviendra neurohormonal quand le nerf X aura stimulé la libération de gastrine.
Le mécanisme commence avant le repas et repose sur les facteurs gustatifs et les réflexes conditionnés. Il
s'agit de mécanismes rapides.
B- Phase gastrique
Elle a lieu en 2 temps.
Le premier temps est stimulateur. Il repose sur la distension de la région proximale de l'estomac qui
entraine la stimulation du nerf X. Ce temps repose également sur la distension de l'antre et la présence
d'aliments dans l'antre qui entrainent la sécrétion de gastrine.
Le deuxième temps est quant à lui inhibiteur. Lorsque les ions H+ arrivent dans l'antre, ils inhibent la
sécrétion de gastrine.
C- Phase intestinale
Dernière phase, inhibitrice, due à l'acidification du bulbe duodénal. Cette acidification est causée par la
libération de gastrine, en réponse à l'arrivée de lipides dans le duodénum avec sécrétion de sécrétine.

4
IV- Rôles
Les rôles physiologiques sont limités, en revanche ils prennent toute leur importance en pathologie.
L'acide chlorhydrique assure un pH indispensable à l'activation du pepsinogène mais a aussi des
propriétés antiseptiques. L'inhibition de la sécrétion gastrique entraine la pullulation microbienne qui peut
entrainer une diarrhée.
Le facteur intrinsèque est quand à lui indispensable à l'absorption de la vitamine B12.
En pathologie l'acidité gastrique peut attaquer le duodénum ou l'œsophage avec les RGO entrainant des
brûlures et/ou ulcération. Dans ce cas la prescription d'inhibiteur de la pompe à proton pour limiter la
sécrétion acide. L’inhibiteur de la pompe à protons est la molécule la plus vendue quantitativement au
monde.

5
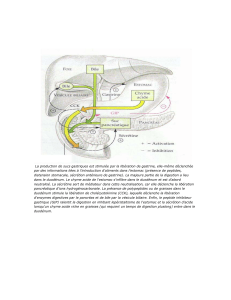
Sécrétions pancréatiques exocrines
Le pancréas est une glande essentiellement exocrine mais possède aussi une sécrétion endocrine avec la
formation d'insuline et le glucagon.
Il est constitué d'acini et de canaux, les acini étant responsable des sécrétions enzymatiques tandis que les
canaux sont responsables des sécrétions d'eau et d'électrolytes mais aussi de l'évacuation des liquides
enzymatiques.
Ces sécrétions empruntent le canal de Wirsung qui s'abouche dans le duodénum.
I- Le suc pancréatique
Débit : 2-4 L/j.
L’aspect du suc pancréatique varie avec le débit :
- à jeun : suc épais et visqueux, débit faible
- quand débit augmente, suc fluide et incolore
Le pH alcalin augmente avec le débit, à l’inverse du suc gastrique.
Le suc pancréatique renferme de l’eau, des électrolytes et des composés organiques.
1- Electrolytes
Le pH élevé est dû à une forte concentration en ions bicarbonates, la concentration en bicarbonates
augmente avec le débit. A l’inverse les concentrations en ions Cl- et Ca++ diminuent avec le débit.
Les concentrations en ions K+ et Na+ sont stables et voisines de celles du plasma.
2- Composés protéiques
90 % des composés protéiques sont des enzymes et des inhibiteurs enzymatiques
a- Enzymes (cf biochimie)
Classées selon la nature des aliments digérés :
Enzymes lipolytique : presque exclusivement présente dans les secrétions pancréatiques ; on y
retrouve la lipase (la plus importante de ces enzymes), la phospholipase et la carboxylesterhydrolase.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%