Les antidiabétiques (Traitement du diabète de type II ou DNID

Les antidiabétiques
(Traitement du diabète de type II ou DNID)
Classification : Plan
Les activateurs de sécrétion d’insuline
Sulfamides hypoglycémiants
GLUCIDORAL®, DAONIL® HEMI-DAONIL®
GLUTRIL®, DIAMICRON®, AMAREL® GLIBENESE®
Glinides : NOVONORM®
Les potentialisateurs des effets de l’insuline
Biguanides : GLUCOPHAGE®, STAGID®
Thiazolidinediones ou glitazones : ACTOS®, AVANDIA®
Inhibiteurs de l’absorption digestive des glucides
Inhibiteurs des α-glucosidases : GLUCOR®, DIASTABOL®
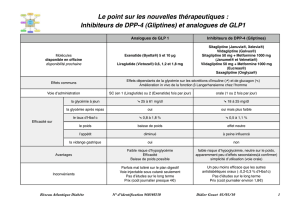
Analogues de GLP-1 et inhibiteurs de DPP-4
Analogues de GLP-1
BYETTA®
Inhibiteurs de DPP-4
JANUVIA®, XELEVIA®, GALVUS(R)
Et associations
I-Les activateurs de la sécrétion d'insuline
1-Les sulfamides hypoglycémiants
Stimulation de la sécrétion d'insuline par les cellules ß du pancréas en les sensibilisant à
l'action du glucose.
Se lient à un récepteur situé sur la membrane plasmique, appelé SUR (sulfonylurea
receptor), et dont on ne connaît pas le médiateur endogène, et inhibent l'efflux de potassium
de la cellule ß par fermeture des canaux potassiques ATP-dépendants. L'élévation de la
concentration de potassium intra-cellulaire qui s'ensuit crée une dépolarisation cellulaire
suffisante pour déclencher l'ouverture des canaux calcium voltage-dépendants. C'est en
définitive l'augmentation du Ca++ intracellulaire qui provoque la sécrétion d'insuline.
Peuvent, de plus, inhiber la sécrétion de glucagon et sensibiliser les tissus cibles à l'action
de l'insuline.

S'administrent par voie orale
Se fixent aux protéines plasmatiques
Demi-vies plasmatiques allant de 5 à 10 heures, à l'exception du chlorpropamide et de la
carbutamide où elle dépasse 30 heures.
Métabolisés au niveau hépatique.
Les principaux sulfamides
Structure chimique
DCI
®
Carbutamide
GLUCIDORAL®
Glibenclamide
DAONIL®
Cp 1,25 et 5 mg
HEMI-
DAONIL®
Cp 2,5 mg
MIGLUCAN®
Cp 2,5 mg
Glibornuride
GLUTRIL®
Cp 25 mg
Gliclazide
DIAMICRON®
Cp 30, 80 mg

Glimépiride
AMAREL®
Cp 1, 2, 3, 4 mg
Glipizide
GLIBENESE®
Cp 5 mg
MINIDIAB®
Cp 5 mg
OZIDIA®
Cp LP5 mg
Les nouveaux hypoglycémiants, glipizide, glibenclamide, gliclazide, glibornuride et
glimépiride, sont actifs à doses beaucoup plus faibles que les anciens, tolbutamide,
chlorpropamide qui ne sont plus commercialisés et carbutamide qui l'est encore.
Utilisation
Diabète de type II c'est-à-dire ayant un pancréas capable de répondre à une stimulation par
une augmentation de la sécrétion d'insuline) et non acido-cétosique et non équilibré par un
régime approprié.
Un bénéfice clinique résultant d'un traitement par sulfamides hypoglycémiants a été montré
sur certaines manifestations, notamment les troubles rénaux et oculaires.
Chez les diabétiques non insulinodépendants qui ont déjà une hyperinsulinémie, une
sensibilisation des tissus à l'action de l'insuline par la metformine, par exemple, semble
préférable à une stimulation de la sécrétion d'insuline.
Effets indésirables
-Hypoglycémie, surtout en cas de surdosage par posologie trop élevée ou par inhibition de leur
catabolisme ou par suppression d'un repas à la suite d'un exercice physique inhabituel
-Troubles digestifs (nausées, vomissements, cholestase)
-Troubles sanguins (anémie hémolytique)
-Effetss Antabuse
-Hyponatrémies, par potentialisation de l'effet de l'hormone antidiurétique.
2-Les glinides
D'autres substances n'ayant pas de groupe sulfamide comme le repaglinide augmentent la
sécrétion d'insuline par le même mécanisme d'action que les sulfamides.
Leur effet hypoglycémiant est plus rapide et de plus courte durée que celui des sulfamides
hypoglycémiants.

Repaglinide : NOVONORM® cp à 0,5 mg, 1 mg et 2 mg
Le répaglinide a été le premier à être commercialisé en France. Pris avant les repas il évite
l'hyperglycémie post-prandiale mais ses avantages et inconvénients à long terme par rapport
aux sulfamides hypoglycémiants restent à préciser.
II-Les potentialisateurs des effets de l’insuline
1-La metformine
GLUCOPHAGE® Cp à 500, 850, 1000 mg
STAGID® Cp à 700 mg
DIABAMYL® Cp à 850 mg
-C’est un biguanide.
-Diminue l'hyperglycémie sans risque d'hypoglycémie car elle n'abaisse pas la glycémie du
sujet sain.
-Mécanisme d'action complexe. Agit en présence d'insuline :
.en favorisant l'utilisation du glucose par les tissus, notamment par les muscles
squelettiques
.en inhibant la néoglycogenèse hépatique, c'est-à-dire la formation du glycogène à partir
des acides aminés et des lipides.
-Contrairement aux sulfamides hypoglycémiants, la metformine ne stimule pas la sécrétion
d'insuline. Elle peut donc être considérée comme un potentialisateur de l'effet de l'insuline.
-N'est pas métabolisée par biotransformations. Elle est présente dans le plasma sous forme
libre, non liée aux protéines. Sa demi-vie plasmatique est de l'ordre de deux à quatre heures.
Elle s'élimine par le rein et, en cas d'insuffisance rénale, risque de s'accumuler. L'insuffisance
rénale est donc une contre-indication à sa prescription.

-Indiquée dans le traitement du diabète de type II non équilibré par un régime approprié,
particulièrement chez les sujets en surpoids. Elle est parfois utilisée comme adjuvant de
l'insulinothérapie dans le traitement du diabète insulinodépendant. La metformine pourrait
retarder la mortalité des diabétiques, surtout les obèses.
-L'effet indésirable le plus grave de la metformine est l'acidose lactique, qui peut être
mortelle, dont les signes prémonitoires sont des crampes, des troubles digestifs, des
douleurs abdominales intenses, de l'asthénie. Ces signes doivent conduire à l'arrêt du
traitement et à l'hospitalisation. Cette acidose lactique se voit surtout chez l'insuffisant
rénal ou l'insuffisant hépatique. Le diagnostic est confirmé par le dosage de l'acide
lactique, le prélèvement étant à faire sans garrot.
-Elle peut avoir d'autres effets indésirables : troubles digestifs divers, nausées, vomissements,
diarrhées, surtout en début de traitement.
-La metformine doit être interrompue en cas d'examen radiologique par les agents de
contraste iodés parce qu'ils sont hyperosmolaires et créent une déshydratation cellulaire,
susceptible de favoriser l'acidose lactique.
2-Les thiazolidinediones ou glitazones
Rosiglitazone : AVANDIA® cp à 2, 4 et 8 mg
Pioglitazone : ACTOS® cp à 15 et 30 mg
Ces 2 médicaments sont utilisés dans le traitement du diabète de type 2, habituellement
en complément de la metformine ou d'un sulfamide hypoglycémiant.
L'activité se rapproche de celle de la metformine : elle ne stimule pas la sécrétion d'insuline
mais potentialise son action, diminue l'hyperglycémie et la concentration sanguine
d'hémoglobine glycosylée.
Les glitazones sont des agonistes des récepteurs PPAR gamma (Peroxisome Proliferator
Activated Receptor gamma) qui, activés, forment des hétérodimères avec des récepteurs des
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%