Les complications de la chirurgie

Pathologie chirurgicale générale.
1. Prise en charge d'un patient en chirurgie :
Introduction a la prise en charge :
La prise en charge d'un patient présentant une pathologie chirurgical se place selon 3 pôles :
Regarder : La démarche, la façon de s'habiller, de respirer, de s'assoir donne beaucoup de
renseignements essentiels
Ecouter : C'est ce que le patient dit, c'est sa plainte (anamnèse). Dans certains cas, le patient ne
pourra pas dire lui même de quoi il souffre (patient en bas âge, débile mental, dément,...) il
faudra alors se baser sur une hétéroanamnèse qui se base sur les dires d'autres personnes
(famille, ambulancier,...)
Examiner : Qui contient bien sur les examens complémentaires et tout ce qui va suivre.
Les examens complémentaires :
Ils sont divers et se directement relié au problème clinique :
Biologie sanguine : étude du fonctionnement des organes, présence d'une pathologie
inflammatoire, infectieuse, cancéreuse et suivre l'évolution de ces problèmes.
Imagerie médicale : Radiographie, scanner, IRM
ECG et echo cardiaque
Scintigraphie
Il faut avant tout rassembler des éléments, pour ne pas arriver a un diagnostic trop rapide et donc,
de se tromper ou de tomber dans un piège. Il arrive également qu'une pathologie différente soit mise
en évidence et que cette dernière change totalement les données et donc la prise en charge (cancer
de découverte fortuite, insuffisance cardiaque,...)
L'information au patient :
Elle est primordiale aussi bien au niveau médical que légal. Il est donc devenu quasiment
impossible de ne pas expliquer à un patient les tenants et aboutissements de sa maladie, les
complications, le traitement, les dangers,... Le consentement éclairé est donc devenu un cheval de
bataille des experts en cas de litige.

Les complications de la chirurgie :
Complications liées a la chirurgie :
L'hémorragie :
Au niveau du site opératoire, parfois plusieurs heures après le retour en chambre. Elle se
manifestera pas un inconfort, une douleur, tachychardie, hypotension (état de choc)
L'infection du site opératoire :
Différentes natures : infection de la plaie suite a une contamination d'un hématome, jusqu'à
l'inflammation d'un organe ou d'un tissu (péritonite), qui peut allez jusqu'au choc septique.
Les états de chocs :
Etat de défaillance circulatoire, conduisant a une diminution de perfusion et/ou incapacité à utiliser
les besoins énergétiques.
Origines :
Choc hémorragique : Perte de la masse sanguine, traumatisme ou hémorragie lorsqu'il y a perte
rapide de 30%.
Choc traumatique : Lié a une hémorragie le plus souvent interne (abdo, thorax, fractures,...)
Choc Neurogène : Traumatisme médullaire ou crânien, souvent sans hémorragie
Choc infectieux : hypovolémie par perte liquidienne ou par atteinte toxique du myocarde, toxine
bactérienne ou métabolique, troubles ioniques,...
Choc anaphylactique : par allergie aux antibiotiques, médicaments,...
Classification du choc :
Lésion causale : aucune répercussion, la lésion est la, mais pas de conséquence.
Stade de compensation : Fermeture des sphyncter précapillaires, par action des
cathécolamines, protége le coeur et le cerveau. Débit et tension conservée, mais diminution du
débit périphérique qui provoque des troubles métabolique ainsi qu'une acidose.
Stade de décompensation :
Effet nocif de la compensation sur la microcirculation engendre une vasodilatation
généralisée avec diminution du débit cardiaque par diminution du retour veineux.
Le diagnostic doit absolument être fait a une des deux étapes ci dessus sinon, il est beaucoup
plus difficile de renverser le processus.
Signes cliniques :
Regarder : pâleur, transpiration, tout ce qui est relié à une vasoconstriction périphérique.
Ecouter : Sensation de malaise, de mort imminente, agitation, anxiété.
Examiner : Hyperventilation pour lutter contre l'hypoxie et l'acidose, tachychardie, hypotension,
oligurie.

Conséquences :
Insuffisance rénale : Si prolongée, peut condurie a une nécrose tubulaire et a une anurie.
D'abord réversible, peut devenir irréversible. La fonction rénale reprend son cours après le débit
sanguin.
Ischémie intestinale : C'est la vasoconstriction qui entraîne une diminution de débit sanguin et
donc une altération de la distribution des éléments nutritionnels et de l'oxygène. Ca entraine la
formation de l'acide lactique, et pour finir une altération structurelle au niveau cellulaire.
Au niveau hépatique : altération de la fonction cellulaire, entraîne une diminution de la synthése
protéique indispensable pour la coagulation, possibilité d'ictère.
Système nerveux : Répercussion moins rapide, mais si il y a des problèmes hépatiques, le
cerceaux pour avoir des troubles de conscience par intoxication (le sans n'est plus épuré)
Système cardiaque : Diminution de la contractibilité et trouble du rythme. Si trouble du rythme,
toujours rechercher une complication.
Manifestation biologique :
LDH TGO TGP : Foie coeur
Amylase, lipase : Pancréas
Les chances de survies augmentent avec un diagnostic précoce et avec instauration d'un
traitement non seulement de choc mais aussi de la cause initiale.
Examens complémentaires :
Biologie sanguine : foie, rein, coagulation, glycémie
Monitoring de pression et cardiaque
Radio poumon : si trame blanchâtre, opalescente : oedème pulmonaire.
Pression veineuse centrale :
Si basse : manque de volume
Si haute : défaillance cardiaque, embolie
Patient couché, position horizontale stricte pour la mesure.
Traitement :
Oxygénothérapie : Rétablir l'utilisation des énergie en aérobie pour corriger acidose.
Si patient capable de respirer seul : O2 humide, via masque.
Si patient incapable de respirer seul : assistance respiratoire.
Pour la qualité et la pression : adaptée et modulée par le contrôle du pH et des gaz du sang.
Remplissage : Rétablir en terme de qualité et de quantité le volume circulatoire.

Médicaments : optimiser la fonction cardiaque sans augmenter l'utilisation énergétique locale.
Dopamine, Dobutamine : Augmente contractibilité du coeur, débit sanguin & PA.
Si nécessaire : lutter contre vasodilatation périphérique, mais attention aux nécroses des
extrémités !
Les complications extrachirurgicales :
L'infection pulmonaire :
Elle n'est pas rare, surtout chez les personnes âgées, obèse, à mobilité réduite ou qui présente déjà
une maladie pulmonaire. Elle doit être suspectée chaque fois qu'il y a dyspnée et fièvre. Il faut
mobiliser tôt et faire des exercices respiratoire.
L'infection urinaire :
Très fréquente lors d'interventions chirurgicales avec mise en place d'une sonde vésicale a demeure.
Les complications post-chirurgicales non-infectieuses :
Les phlébites :
Profondes ou superficielles. Elle sont marquée par un cordon chaud, rouge et induré. La prévention
est la mobilisation précoce, et l'administration d'héparine a bas poids moléculaire à dose adaptée. Le
diagnostic se fait par doppler veineux. Il y a d'autres types d'embolies : graisseuse lors d'une
fracture d'un os long, amniotique lors d'un accouchement,...
L'embolie pulmonaire :
C'est la migration d'un embole, lié a une phlébite, au niveau de l'artère pulmonaire. Le patient
présentera douleur, dyspnée et parfois hémoptysie (cracher du sang). La mobilisation précoce, les
bas anti-states et l'héparine a bas poids moléculaire sont les principaux moyen de préventions.
Elle sera mise en avant par une scintigraphie pulmonaire de perfusion et ventilation.
Le traitement sera réalise grâce a une anticoagulation par héparine non fractionnée ou de bas poids
moléculaire selon les circonstances. En cas de récidives : filtre cave.
Pas de Trendelenbourg sauf dans les cas deséspéré.
Le pneumothorax :
C'est le passage d'air entre les deux plèvres pulmonaires. Il est lié a la chirurgie thoracique, à la
mise en place d'un cathéter central,...
Il sera traité par la mise en place d'un drain thoracique sous récolteur a dépression.
L'inhalation :
Passage de liquide dans la trachée et les bronches. Entraine une surinfection pulmonaire. Le jeune
est la meilleure prévention ce qui explique les 6h de jeune avant une chirurgie.
La pneumonie :
Infection du parenchyme pulmonaire dont le traitement est médical. Favorisée par l'alitement, et

toute chirurgie abdominale qui diminue la capacité respiratoire.
L'ulcus de stress :
Peut survenir en post opératoire, même chez des patients non ulcéraux. Diagnostic fait par
gastroscopie. Si patient avec selles noires + chutes inexpliquées hémoglobine + hématémèse.
Rétention urinaire :
Après l'ablation de la sonde, lié a l'alitement. Provoque un agitement, un inconfort majeur, des
douleurs suppubiennes. Traiter par sondage in/out.
Complications cardiaques :
Arythmies, infarctus ou décompensation. Toujours rechercher un trouble ionique en cas d'arythmie.
Complications digestives :
Iléus lié à l'arrêt de la motricité intestinale sur morphinique, alitement ou troubles ioniques, voir
occlusion intestinale.
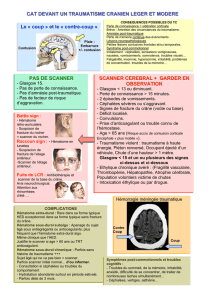
Les traumatismes :
2 types :
Traumatismes ouverts
Traumatismes fermés
Traumatismes ouverts :
Plaies :
Rutpure traumatique des téguments. Les microbes peuvent donc traverser la peau et infecter
l'organisme. Les brûlures sont une catégorie particulière.
Il faut dans un premier temps la nettoyer, puis la désinfecter, et enfin l'exploration qui consiste à
préciser la profondeur, et déterminer d'éventuelles lésions sous-jacentes touchants d'autres
organismes.
Si plaie profonde, anesthésie pour extraire les corps étranger et déterminer la nature des lésions.
Si traumatisme par arme, l'association a d'autre lésion doit être systématiquement évoquée et traitée.
Au niveaux des lésions nerveuses (doigts,...), même pour des traumatismes minime, il faut
directement réparer la lésion.
La vaccination antitétanique est systématique chez les patients qui ne sont pas/plus en ordre.
Brûlures :
Plaies d'origine à l'exposition des radiations, du chaud et du froid.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%