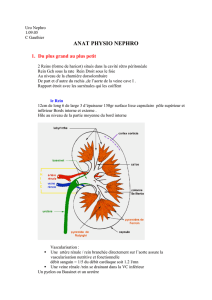
Les échanges à contre courant

Les échanges à contre courant :
Correspond à l’interaction entre le filtrat de l’anse du néphron et le sang dans les vasa recta.
Le gradient présent dans les capillaires doit suivre celui présent dans le néphron. Des
échanges d’ions sont nécessaires à la régulation de l’osmoralité. En général, la réabsorption
s’opère du néphron vers les capillaires ; mais en parallèle, on va avoir des échanges du
capillaire vers le liquide interstitiel grâce à des mécanismes passifs possibles grâce à la
lenteur d’écoulement du sang. Dans les parties profondes la medulla rénale, le sang perd de
l’eau et gagne des ions (devient hypertonique) puis en émergeant dans le cortex rénal, il gagne
de l’eau et perd des ions. Cela permet de respecter des différences de concentration entre la
partie corticale et la partie médullaire. Ce système empêche une élimination rapide des ions
de l’espace interstitiel de la medulla, ce qui annulerait le gradient osmotique établi par les
anses du néphron.
a) Urine diluée ou concentrée
La dilution de l’urée dépend en partie de l’état d’hydratation du sujet.
L’urine diluée :
Le filtrat se dilue au cours de son trajet dans la partie ascendante (réabsorption des ions) de
l’anse du néphron, les reins n’ont alors plus qu’à laisser partir l’urine dans les bassinets pour
secréter l’urine hypo-osmotique. L’osmoralité de l’urine est d’environ 50mmol/kg (soit 1/5e
de la concentration du filtrat glomérulaire).
On n’aura pas de réabsorption de l’eau car l’hormone antidiurétique n’est pas libérée.
Les tubules contournés distaux et les tubules collecteurs demeurent en grande imperméables à
l’eau et ne la réabsorbe pas. Mais, il peut s’opérer une réabsorption du Na+ et d’autres ions
par des mécanisme passifs ou actifs pour que l’urine se dilue d’avantage.
L’urine concentrée :
Réabsorption maximum de l’eau, jusqu'à 99% et renvoyée vers le sang. On parle de
réabsorption facultative : lorsque le réabsorption est fondée sur la pression d’hormone
antidiurétique.
L’ADH, hormone anti-diurétique, inhibe la diurèse, c'est-à-dire l’excrétion d’urine. Cette
hormone augmente le nombre de canaux de l’eau situés au niveau des tubes contournés
distaux et tubules collecteurs de telle manière que l’eau part aisément dans le liquide
interstitiel. L’osmoralité du filtrat tend alors à égaler celui du liquide interstitiel. C’est une
hypertonie du liquide interstitiel de la medulla, maintenue par le mécanisme à contre-courant,
qui établie le gradient de concentration suivant lequel l’eau diffuse des tubules collecteurs
vers le liquide interstitiel.
On peut noter qu’une certaine quantité d’ADH est libéré continuellement, sauf lorsque la
pression osmotique diminue, à une valeur de 300 mmHG, on trouve une augmentation de la
sécrétion d’ADH. Cela peut arriver après des phénomènes tels que la diaphorèse, la diarrhée,
l’hypovolémie et l’hypotension.

6- Clairance rénale
Capacité du rein à éliminer une substance d’un volume donné de plasma en 1
seconde
Lorsque la substance considérée est filtrée, mais ni réabsorbée ni secrétée ; la calcul de la
clairance rénale nous donne alors également le débit de filtration glomérulaire. Prenons
l’exemple de l’inuline. U = 125mL, V= 1mL/sec, P= 1mL
CR = 2,08 Ml/sec = DFG
Remarque : U et P sont des débits massiques
A partir de la clairance d’une substance comme l’inuline, et donc du DFG, on peut connaître
les étapes qu’une autre substance à subit en comparant la clairance de référence (DFG) et la
clairance de la nouvelle substance :
- Si la clairance substance 2 est inférieure à DFG, la substance a était réabsorbée
- Si la clairance de la substance 2 est supérieure à DFG, la substance a était secrétée.
La clairance rénale permet également la détection des atteintes glomérulaires et de suivre
l’évolution d’une maladie rénale.
Remarque : Si la clairance rénale d’une substance est nulle, cela implique une réabsorption
totale.
7- Contrôle du débit sanguin rénal
La nécessité d’un système de contrôle du débit sanguin s’impose. Si le débit était trop fort, les
substances n’auraient pas le temps d’être réabsorbées ; et dans le cas contraire elles seraient
toutes réabsorbées. La réabsorption dépend donc d’un débit de filtration ajusté.
A- Autorégulation du débit sanguin rénal
Il est efficace lorsque la pression artérielle varie entre 80 et 180 mmHG, et permet au débit
d’être constant en dépit des fluctuations de la pression artérielle systémique. L’autorégulation
est apparaît primordial, notamment lorsque l’on considère que la réabsorption de l’eau et des
autres substances du filtrat dépend dans une certaine mesure du débit de filtration dans les
tubules. Les mécanismes d’autorégulation compensent les fluctuations en jouant sur la
résistance des artérioles afférentes.
Mécanisme d’autorégulation vasculaire myogène
Ce mécanisme réagit aux variations de la pression dans le réseau artériel rénal.

Ce mécanisme se trouve dans l’artériole afférente. Lorsque la pression augmente, une
distension de l’artériole sera ressentie par les mécanorécepteurs de l’appareil juxta
glomérulaire. Il en découle une vasoconstriction des artérioles glomérulaires afférentes qui
diminue le débit, et empêche la pression artérielle glomérulaire de s’élever au niveau de la
pression artérielle systémique. Lors d’une diminution de la pression, on assiste à une
vasodilatation.
Mécanisme de rétroaction tubulo-glomérulaire
Il s’amorce avec les changements détectés par l’appareil juxta-glomérulaire.
Ce mécanisme est sensible au ralentissement de l’écoulement du filtrat et à son osmoralité.
Dans la macula on trouve des osmorécepteurs. Lors d’un ralentissement, il y aura une
dilatation de l’artériole afférente, le débit pourra alors augmenter. Si l’écoulement
augmente, on trouvera alors une vasoconstriction.
Les cellules de la macula de densa
Il y a ici un rapport avec le système rénine angiotensine
Si la pression diminue, on libère de la rénine dans l’artériole afférente, qui entraîne une
libération d’angiotensine. Il se produit alors une vasodilatation, cela libère de l’aldostérone.
Le sodium est réabsorbé et l’eau va donc être également récupérée.
B- Contrôle par le système nerveux sympathique
Peut prendre le pas sur les mécanismes d’autorégulation rénale en période de stress extrême
ou de situation d’urgence. Ce mécanisme de contrôle se déroule donc à l’extérieur du rein.
Quand on réalise une petite stimulation du système nerveux sympathique sous l’influence
de récepteurs alpha 1, il s’opère une vasoconstriction, qui prédomine dans l’artériole
afférente, ce qui augmente le débit. La résistance afférente augmente, PNF et le débit de
filtration également.
Ce système pousse également l’appareil juxta-glomérulaire à secréter de la rénine, provoquant
ainsi une élévation de la pression artérielle systémique.
L’activation du système nerveux sympathique cause la constriction des artérioles afférentes
et, par le fait même, diminue la formation du filtrat et stimule la libération de rénine par les
cellules juxta-glomérulaires de l’artériole afférente.
C- Contrôle par l’hormone natriurétique
Une augmentation de la pression artérielle pourra être limitée en augmentant le débit de
filtration glomérulaire.
D- Prostaglandines
Elles agissent sur des fibres musculaires lisses, sur des vaisseaux, etc…
Elles ont une action vasodilatatrice sur les artérioles afférente et efférente. Cela augmente le
débit glomérulaire. Elles permettent de contrecarrer une action des vasoconstricteurs.
Précisions :
Se sont les néphrons juxta-glomérulaires qui jouent un rôle dans l’établissement du gradient
osmotique de la medulla.
La pression sanguine dans les glomérules est élevée : diamètre de l’artériole qui les alimentent
(afférente) et plus important que celui de l’artériole qui les drainent (efférente).
La membrane de filtration est composée d’un endothélium fênestré, d’une membrane basale et
du feuillet viscéral de la capsule glomérulaire.

La pression nette de filtration est déterminée par l’interaction des forces favorisant la filtration
et des forces s’y opposant. Le débit de filtration y est directement proportionnel.
En l’absence d’hormone antidiurétique, les reins forment de l’urine diluée car le filtrat
dilué atteignant le tubule contourné distal est excrété sans que l’eau ne soit réabsorbée vers le
liquide interstitiel.
1
/
4
100%