Pangui bernadette- Khamsithideth cécile

1
Courtin Edouard – Lavergne Jules
17/09/10
Physiologie, système cardiovasculaire, débit cardiaque et régulation cardiaque, Yvon Lessard
DEBIT CARDIAQUE-
REGULATION CARDIAQUE
Infos complémentaires sur campus-physiologie.org
Poly disponible sur le réseau pédagogique
Introduction
Le rôle essentiel du cœur est de fournir le débit sanguin nécessaire à tous les tissus afin de couvrir
leur besoin métabolique.
La notion de débit cardiaque est importante, c’est le premier indicateur de la capacité fonctionnel du
système cardiovasculaire à satisfaire les besoins de l’organisme.
Sa mesure a été longtemps problématique car le débit cardiaque n’est pas un phénomène continu
(systole toutes les 0,8 secs en moyenne).
Résolution du problème : on mesure le débit cardiaque moyen ce qui nécessite d’être en régime
hémodynamique stable. La mesure s’effectuera en quelques minutes ou secondes sans que le rythme
cardiaque ne varie.
Définition : le débit cardiaque Q' correspond au volume de sang éjecté par unité de temps, par l'un
ou l'autre des ventricules :
Q'= Q/t
On considère que le débit est le même dans le cœur gauche et droit car la circulation est fermée.
I- Mesure du débit cardiaque
Les 2 meilleures méthodes de mesure sont invasives (= introduction d'un corps étranger dans
l'organisme).
Ex : le cathéter est invasif.
Les deux méthodes sont basées sur le principe de conservation de la matière.
A- Application du principe de Fick
Equation (1) = équation de Fick : V'O2 = (Q'a.CaO2)-(Q'v.CvO2)
Avec : V'O2= débit d’oxygène ou consommation d’oxygène
a = artériel
v = veineux
Principe de Fick : la consommation totale d'oxygène de l'organisme est égale à la quantité d'oxygène
transporté des poumons vers les tissus par le débit sanguin artériel – (moins) la quantité d'oxygène
ramené vers les poumons par le débit sanguin veineux total.
Cf : Figure 1 poly

2
Si l'on admet que le débit cardiaque droit est égal au débit cardiaque gauche (artériel=veineux) :
Q'c = V'O2 / (CaO2-CvO2)
On mesure le débit à partir de la consommation totale en oxygène et des concentrations des sangs
artériels et veineux.
Actuellement V’O2 est mesuré par spirométrie ou analyse air expiré.
CaO2 est mesuré par ponction humérale ou fémorale.
CvO2 est mesuré par cathétérisme de l’artère pulmonaire.
Problèmes :
Le régime cardiovasculaire et ventilatoire doit être stable pour que le transport d' oxygène
soit lui-même stable (repos, pas de stress...). En régime stable le prélèvement sanguin doit
être assez long pour être représentatif des valeurs moyennes : temps d'au moins 1 min.
Q’gauche> Q’droit et CaO2 sous estimé (car shunt bronchique : toute la circulation qui nourrit les
cellules pulmonaires ne revient pas à l’oreillette droite, une partie retourne directement dans les
veines pulmonaire et rejoint ainsi le cœur gauche qui reçoit un peu de sang veineux).
V’O2 surestimé car on inclue la consommation des bronches.
CvO2 dépend du métabolisme (mais depuis 1941 on pratique un cathétérisme veineux mêlé :
on fait la mesure du sang veineux bien mélangé dans l’artère pulmonaire.
B- Méthode de dilution d'un indicateur
Basée sur le principe de conservation de la matière
= Méthode de STEWART-HAMILTON.
avec (m'=m/t)
Le débit liquidien est égal à la quantité d'indicateur introduite dans le volume, divisée par le produit
de la concentration moyenne de l'indicateur obtenu dans le volume et le temps de passage du
volume. Dans la pratique, l'indicateur est injecté très rapidement par intraveineuse dans une veine
qui remonte vers le cœur droit. Ceci pour que le sang arrive en même temps dans la chambre de
mélange (cœur droit et gauche après les poumons. On place un appareil qui mesure la concentration
de l’indicateur qui sort du cœur. On obtient alors la concentration pendant le temps t.
(m est connue)
t est mesuré et enregistré (temps entre l’apparition et la disparition de l’indicateur)
Q's = m'/Cs = m/(t.Cs)

3
c est mesurée et enregistrée = évolution de la concentration
Problèmes :
L'indicateur doit être :
-Facile à doser
-Non toxique
-Sans influence sur le système cardiovasculaire (= pas de modification du débit cardiaque.)
-Sans diffusion en dehors du secteur vasculaire
ex : colorant (mesuré par spectrophotométrie), produits radioactifs...
Re-circulation : La chute de concentration observé après avoir atteint le pic ne revient pas au
0 car du sang a re-circulé avec de l’indicateur et se mélange donc avec de l’indicateur déjà
présent. Le sang revient avant le passage de tout le produit car il existe des circuits qui ne
sont pas de même longueur.
Sur le graphique (voir fig.3) cela se traduit par une 2ème augmentation de la
concentration lors de la phase de décroissance exponentielle. Pas de retour à 0 sur la
courbe. Il faut donc extrapoler la courbe.
La concentration moyenne = intégrale de l'aire sous la courbe (extrapolation)
T1
J Cdt=C moyenne
T2
La décroissance du produit est exponentielle en fonction du temps. On enregistre le log(C) en
fonction du temps qui va alors devenir une droite. On a plus de problèmes de re-circulation.
Les données logarithmique permettent de faciliter l'extrapolation : cela linéarise la courbe (log(C) en
fonction du temps) en une droite coupant l'axe des abscisses .On obtient alors t2.
Chez certains malades, la décroissance ne doit pas être exponentielle. On enregistre
donc la température au lieu de la concentration. Un sérum froid est injecté à la place de
l'indicateur qui sera réchauffé avant la re-circulation = THERMODILUTION.
Problème : il peut y avoir une dissipation (ou perte) de froid par les poumons avant
l’arrivé sous le détecteur.
Résolution du problème : gaz inerte, peu soluble. Après passage sous le détecteur il ne réapparaît
pas car il est éliminé par le poumon. Il évite la re-circulation.
C- Résultats
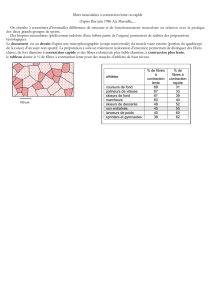
Unités normales débit en dm3/s ou L/min ou mL/min (en clinique)
Le débit cardiaque moyen chez un Homme normal : 5L/min
Ex chiffré avec Fick : V'O2 : 250 ml/min
CaCO2 : 20,5 mlO2/100 ml de sang
CvO2 : 15,5 mlO2/100ml de sang
Soit Q'c=250x100/5=5000 ml/min = 5L/min débit cardiaque moyen chez l'homme normal

4
On mesure également l’index cardiaque pour comparer des individus morphologiquement
différents. On rapporte Q’ à l’unité de surface corporelle (en m2).
Ex : Pour un individu de 1,70-1,75 m : surface de 1,75 m²
Ic = 5/1,75 = 2,86 L/min/m²
Normale : 2 à 3 L/min/m²
On calcule aussi l’Index systolique :
Il faut connaître le débit cardiaque et la fréquence cardiaque moyenne.
On ramène le VES à l’unité de masse et non de surface corporelle (en Kg)
VES = Q'c/Fc = 5000 ml/min / 70cycle/min=71,4 ml
Is=VES(ml)/masse corporelle(kg) = 1 (ml/kg)
Avec : VES = volume d'éjection systolique.
Elle sert à comparer les individus entre eux.
II- Contrôle de l'activité cardiaque
Rappel : delta P = Q' x R
Rôle de la régulation cardio-vasculaire (CV) : maintenir une pression artérielle moyenne suffisante
et stable. Pour ce faire le système joue sur les résistances périphériques et le débit cardiaque.
La principale variable régulée par le système cardiovasculaire est la pression et non le débit.
Le débit cardiaque n'est pas vraiment régulé (il n'existe pas de récepteurs au débit, contrairement à
la pression). Ce n'est pas le cœur qui fixe l'importance du débit mais les tissus qui vont exiger un
certain débit en fonction des besoins métaboliques.
Les résistances périphériques locales régulent les débits d'organe et des tissus. Si la résistance totale
vient à être modifiée, le débit cardiaque varie dans le sens du maintien de la pression.
A- Eléments de régulation
Il en existe 5 :
les Récepteurs : sensibles à la variation de la variable (ici pression)
Voies afférentes: transmettent l'information des récepteurs (vers les centres)
Centre(s) : pour l'intégration des informations (entrées) et envoi du signal
Voies efférentes : (centrifuges) qui vont vers les organes effecteurs.
Organes effecteurs (récepteurs) : dont l'activité est de réguler (diminuer, augmenter) le niveau de
la variable étudiée.
B- Mécanisme agissant sur la fréquence
cardiaque
1- Effecteurs :
Cellules pace maker du noeud sinus atrial dont la fréquence est modifiable par 4 paramètres :

5
Le potentiel diastolique maximum
Le potentiel seuil d'automatisme
La pente de dépolarisation spontanée
La pente de repolarisation
Les neuromédiateurs et les hormones du SNA peuvent modifier ses paramètres en modifiant la
perméabilité ionique. Adrénaline et NA accélèrent les cellules pace maker et le coeur.
L’ACH ralentit les cellules pace maker (système parasympathique).
Les cellules pace maker sont sous influence permanente du tonus para-sympathique (nerfs et
hormones) pour se fixer à une fréquence d'équilibre
2-Mécanisme ralentisseur
-D'origine vasculaire (baroréflexe) : principal mécanisme
Mécanismes faisant intervenir des récepteurs à la pression (baros = pression) : barorécepteurs situés
dans le sinus carotidien et la crosse aortique.
Ils sont stimulés par une distension de la paroi, donc par une augmentation de la pression artérielle.
Ils vont modifier le tonus permanent des voies afférentes. Ils vont augmenter la fréquence des influx
permanents dans les nerfs ralentisseurs du cœur :
Les nerfs de Hering (sinus carotidien)
Les nerfs de Cyon-Ludwig de la crosse aortique.
Ces influx vont agir sur les centres bulbaires : le centre cardio_modérateur (CCM) para
sympathique est stimulé et le centre cardio-accélérateur (CCA) est inhibé.
NB : CCA en relation avec le centre ortho sympathique médullaire
Voies efférentes : Les nerfs ortho sympathiques et le nerf X parasympathique.
Dans le nerf pneumogastrique/vague (X) il y aura plus d'influx dans les fibres pré ganglionnaires
longues.
plus d'ACH libéré dans le ganglion parasympathique qui est près du coeur
plus d'ACH libéré à l'extrémité des fibres post ganglionnaires courtes du parasympathique qui
arrive au coeur. L'ACH freine la pente de dépolarisation spontanée des cellules pace maker
le coeur ralentit
Moins d'influx dans les ganglions orthosympathiques
moins d' ACH dans les synapses des ganglions de la chaîne para-vertébrale orthosympathique
moins d'influx dans la fibre post-ganglionnaire longue
moins de NA à l'extrémité des fibres post ganglionnaires. Pente de dépolarisation spontanée
moins accentuée dans les cellules pace maker
Le coeur ralentit.
Mais les fibres orthosympathiques vont également vers la médullo surrénale or il y’a moins d’influx
dans les fibres pré ganglionnaires orthosympathique donc :
-moins d'influx dans la médullo surrénale
-moins d’ACH et moins d'Adrénaline libéré dans le sang. Les cellules pace maker sont moins
stimulées.
-ralentissement cardiaque.
Autres mécanisme ralentisseurs : chimiorécepteurs.
 6
6
 7
7
 8
8
1
/
8
100%