Le Baccon Flore-Anne et Lefebvre Martin

1/6
Le Baccon Flore-Anne et Lefebvre Martin
07/09/2010
Sémiologie cardiaque, Interrogatoire cardiovasculaire (1) Facteurs de risque CV, la douleur thoracique, E. Donal
Diaporama disponible sur le réseau pédagogique
Interrogatoire cardiovasculaire (1)
Facteurs de risque CV, la douleur thoracique
(notion d’Angor)
Interrogatoire prend 2/3 du temps passé avec le patient et doit comprendre la recherche des facteurs de
risque. Un examen clinique doit être fait après l’interrogatoire. Le médecin dirige le débat de
l’interrogatoire pour obtenir des réponses à des questions précises.
On recherche l’histoire de la maladie. On n’attend pas du patient le diagnostic mais la description précise
de la plainte, des circonstances, de l’horaire, de ce qui calme les symptômes… Il faut mener l’enquête de
l’examen clinique ainsi que des examens complémentaires pour récolter des indices sur la maladie. On
veut connaître les antécédents et les facteurs de risque.
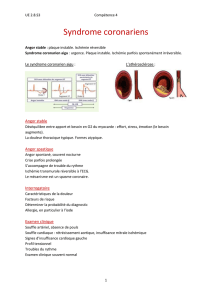
La première cause de mortalité au monde sont les manifestations liées à l’athérosclérose, qui est une
atteinte des artères de gros et moyen calibre, touchant principalement l’intima. Une plaque constituée de
lipides et de tissu fibreux est responsable d’un rétrécissement ou sténose de l’artère, isole le sang puis se
rompt, ce qui risque de mettre en contact sang et déchets lipidiques, pouvant former alors un caillot.
L’athérosclérose est souvent corrélée à un processus thrombotique (athérothrombose) et/ou un
vieillissement prématuré des vaisseaux avec un dépôt dans une coque fibreuse formant une poubelle
lipidique.
Cf. schéma sur évolution d’une artère coronaire saine jusqu’à l’infarctus.
Artère saine -> artère infiltrée avec plaques -> complications vers infarctus avec fissure et thrombus en
contact avec sang circulant ce qui entraine la formation d’un caillot
Principales localisations de l’athérosclérose : gros vaisseaux et vaisseaux de calibre moyen : aorte
abdominale, surtout artères coronaires pour premières manifestations (leur diamètre de 3mm rend le
dépôt de plaque symptomatique), artères du membre inférieur, artères à destinée cérébrales (artères
carotides et vertébrales).
I- Facteurs de risque
Définition : anomalie ou caractéristique associée à un surcroit de risque de d’apparition d’une maladie,
avec relation directe jugée causale entre le risque et la maladie (relation de cause à effet)

1/6
Exemple : fumer expose de manière indiscutable au développement de l’athérosclérose entrainant
l’infarctus. Le tabac est un facteur de risque cardiovasculaire.
Le facteur précède la maladie. Le risque augmente quand le niveau du facteur augmente, et inversement.
Il existe une relation assez linéaire entre les deux.
A. Caractéristiques personnelles non modifiables
Pour le risque cardiovasculaire, rentrent en compte :
● L’âge : +++ (plus la personne est âgée plus le risque est grand)
● Le sexe +++ (les hommes sont exposés plus précocement aux symptômes d’athérosclérose que les
femmes)
● Les antécédents (ATCD) familiaux de maladie cardiovasculaires (CV) chez famille du premier
degré (parents, frères, sœurs) avant 55 ans chez l’homme et avant 65 ans chez la femme. Il existe
un terrain familial facilitant l’apparition.
Exemple : un jeune de 30 ans ayant un infarctus du myocarde (IDM), même si il est fumeur, il doit
surement avoir des ATCD familiaux.
● ATCD personnels de maladie CV.
Exemple : si patient à déjà IDM à 30 ans, même si suit un mode de vie idéale par la suite, l’IDM
passé l’expose à une récidive.
B. Caractéristiques biochimiques ou physiologiques
modifiables
1. Hypertension artérielle (HTA)
Elévation de la pression artérielle (PA) de plus en plus fréquente quand on vieillit, entraine un
vieillissement précoce des vaisseaux du à la pression subit par les vaisseaux +++
Augmentation du risque CV au prorata au niveau tensionnel. Il faut prendre en compte l’ancienneté de
l’HTA car peut survenir tôt (même sans donner de symptômes, ce qui la rend plus dangereuse chez les
personnes jeunes). Elle est d’autant plus grave et fréquente qu’elle est ancienne. Il faut la traiter le plus tôt
possible, et le traitement en cours est aussi à prendre en compte.
PA normale : < 140/90 mm Hg. Au delà, signe d’HTA.
La PA se mesure au repos et au calme, en position allongée ou assise avec un brassard après un repos de
15mn.
2. Anomalies du bilan lipidique
● Elévation du cholestérol total sanguin (hypercholestérolémie)
● Elévation du cholestérol LDL sanguin
● Diminution du cholestérol HDL sanguin
3. Diabète

1/6
Quand glycémie à jeun > 7mmol/L (1,26g), on parle de diabète :
● De type 1 +++, mais si bien contrôlé pas de risque majeur de maladies CV
● De type 2 ++ par sa fréquence. On l’appelle « diabète de la maturité », il apparaît vers 45-55ans, et
est associé à d’autres facteurs de risque. Il apparaît plus souvent chez patients présentant une
surcharge pondérale et/ou une hypercholestérolémie, patients sédentaires… Ce type de diabète est
plus fréquent dans les pays occidentaux.
C. Habitudes de vie
1- Alimentation
Alimentation riche en graisses saturées, cholestérol et calories ? Questionner patient pour connaître ses
habitudes alimentaires, sans apporter de jugement. L’interrogatoire est une simple prise d’informations.
2- Tabagisme
Globalement à 30%. On observe des IDM plus tôt chez les femmes (vers 35 ans), car il y a plus de
femmes qui fument que d’hommes. On questionne le patient pour connaître l’ancienneté du tabagisme et
la quantité de paquets consommés par jour, exprimée en paquets-année. Exemple : 10 ans avec une
consommation de 1 paquet par jour équivaut à une consommation de 10 paquets-année.
On observe une augmentation du tabagisme chez les jeunes et chez les femmes.
3- Sédentarité
Evaluation du niveau d’activité physique du patient. Est-elle régulière ? Ce facteur de risque est
modifiable, on peut pallier à ce problème et aider à récupérer une meilleure qualité de vie.
4- Obésité
Indice de Masse Corporelle : IMC = poids (kg) / taille² (m)
Surcharge pondérale si IMC>25, obésité si IMC>30
Mesure du périmètre abdominal dont l’augmentation caractérise une obésité androïde si il est supérieur à
94cm chez l’homme et à 80cm chez la femme, avec risque CV. Au niveau de la répartition des graisses, le
risque CV est maximal quand elles sont présentes au niveau abdominal.
1. Régime nutritionnel
● Apport en graisses d’origine laitière (beurre, crème) charcuteries, viandes grasses ?
● Huiles consommées ? (colza, olive…)
● Consommation de poisson est-elle >/= 3 fois par semaine ?
● Apport quotidien de 5 fruits ou légumes par jour ?
● Apport calorique journalier ? (fait par une enquête de la diététicienne)
Schéma : risque CV global est augmenté car il correspond à l’addition des facteurs de risque CV.

1/6
II- La douleur thoracique
Elle pose un problème diagnostique fréquent et parfois difficile. Toute douleur thoracique n’est pas
coronarienne. Il faut pouvoir distinguer l’origine de la douleur.
Interrogatoire ++++ Examen clinique ++
L’interrogatoire cible le terrain donc la probabilité que la maladie soit coronarienne. L’interrogatoire cible
la douleur et ses caractéristiques. Ensuite seulement on peut procéder à l’examen clinique.
A. Terrain
● ATCD patient, en particulier CV et pulmonaires
● Traitement à domicile est important. Le patient ne donne pas forcément l’information
d’antécédents par lui-même parfois par incompréhension de sa pathologie, il faut alors regarder au
niveau du traitement.
● Facteurs de risques CV : tabac, HTA, cholestérol, triglycérides, diabète, ATCD familiaux CV,
contraception orale (principalement si associée au tabac)
B. Douleur
1- Interrogatoire
L’interrogatoire suit un schéma pour répondre à ces questions :
● Début de la douleur ? Depuis quand la douleur thoracique existe-t-elle ?
● Circonstance d’apparition de la douleur ? Le matin en mangeant ? En soulevant quelque chose de
lourd ?

1/6
● Type de douleur ? Une douleur d’angine de poitrine est caractérisée par une douleur en barre qui
serre comme un étau. Le patient la décrit en posant le plat de sa main sur le cœur. Une douleur
pointée par patient, nerveuse intercostale correspond à une douleur pariétale.
● Irradiations douloureuses ?
● Facteurs calmant ou déclenchant la douleur ? Une douleur apparaissant à l’effort et disparaissant
au repos effort est signe de l’angine de poitrine. Une douleur péricardique est accentuée à
l’inspiration et est calmée dans la position « penché en avant ».
● Douleur associée à d’autres signes indépendants de cette douleur?
● Douleur trinito-sensible ? La trinitine est un médicament vasodilatateur en spray sublingual. Le
spray calme la douleur d’angine de poitrine (uniquement) en 5 mn.
● Douleur dyspnée-isante, signes associés ?
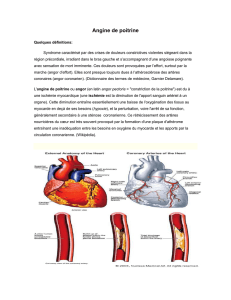
L’angine de poitrine est d’origine coronarienne et correspond au rétrécissement sur artère coronaire en
rapport avec athérosclérose coronaire. Son diagnostic est basé sur l’interrogatoire.
2- Douleur typique
● Constriction ou brûlure
● Siège rétro sternal ou en barre médio thoracique
● Souvent irradiation vers l’épaule gauche et face intérieur du bras gauche, ou plus rarement à
l’épaule droite et face intérieure bras droit ou encore dans le dos
● Irradiation aux angles de la mâchoire inférieure évocatrice de l’angine de poitrine
● Crise d’angor de durée brève inférieure à 15 mn
● Lien avec effort très évocateur, elle est déclenchée par l’effort et cesse à l’arrêt de l’effort
Une douleur d’IDM est très similaire mais ne cesse pas à la trinitine ni à l’arrêt de l’effort et dure plus
longtemps. Il existe également des douleurs thoraciques atypiques.
3- Circonstances de survenues
a. Angor d’effort
Apparaît souvent pour le même niveau d’effort. Il est favorisé par le froid, la marche contre le vent ou en
côte. Il est parfois favorisé par la période post prandiale, ou un équivalent de l’effort tel que l’émotion, le
stress ou un cauchemar.
b. Angor spontané
Survient au repos par facteur spastique ou rétrécissant. Pronostic péjoratif.
4- Evolution dans le temps
a. Angor stable
Répétitif pour le même niveau d’effort. Fixité du seuil ischémique. Correspond à un angor d’effort.
b. Angor instable
Angor de novo. Il y a une diminution du niveau des efforts déclenchant les crises d’angor. Angor aggravé.
Modification dans horaires et degré d’effort d’apparition de la douleur. Apparition et répétition des crises
d’angor spontané. Patient à hospitaliser d’urgence car plaque au sein de l’artère sûrement déjà fissurée et
caillot formé, un traitement rapide est donc indispensable.
5- IDM
 6
6
1
/
6
100%