Marine Le Pommelet

1
Marine Le Pommelet
Laure Daniel
30 novembre 2010
Sémio réa, Insuffisance rénale aigüe, Y. Le Tulzo
INSUFFISANCE RENALE AIGUE (IRA)
C’est une pathologie létale, retrouvée dans plein de situations, avec des valeurs diagnostique et
pronostique importantes.
Définition : Arrêt brusque, en quelques heures ou jours, de la fonction excrétrice du rein
avec diminution extrême ou interruption complète de la filtration glomérulaire.
I. Conduite à tenir (+ ou - urgente en fonction des paramètres)
A. Faire le diagnostique clinique
Le signe le plus évident est l’anurie, spécifique, vérifiée au besoin par sondage urinaire ou
échographie sus pubienne. Diagnostic différentiel : la rétention aiguë d'urine. L’anurie est
souvent liée à un obstacle sur les voies excrétrices basses (prostatique) pouvant générer une
IRA.
Mais il peut aussi y avoir :
Oligurie < 500 mL/j ou 20 mL/h, peut être exprimé en mL/kg/h (pédiatrie)
Diurèse conservée : urines émises mais sans les caractéristiques voulues
Autres signes dits "d'urémie", ni sensibles, ni spécifiques : altération de l’état général,
anorexie, nausées n’oriente pas vers une IR
Le ionogramme sanguin doit faire partie du bilan d’une AEG
B. Faire le diagnostique biologique
Elévation de valeurs sanguines :
- Urée > 5 mmol/l
L’urée augmente vite en cas d’IRA mais aussi en cas d’IRC. C’est un marqueur peu
spécifique car elle augmente dans beaucoup de cas.
Ex : ulcère ou varices oesophagiennes absorption de protéines en grande quantité
augmentation de l’urée (faux positif)
A l’inverse, si le foie ne fabrique pas d’urée (cirrhotique) le taux d’urée n’augmente
pas en cas d’IR (faux négatif)
- Créatinine > 110 mmol/l (ou augmentée/valeurs chroniques d’une IRC)
C’est le reflet de la masse musculaire, le chiffre absolu peut être trompeur chez les
personnes maigres ou âgées. Préférer la clairance.
Baisse du débit de filtration glomérulaire (DFG): calcul de la

2
Clairance de la créatinine: cl créat = [créat U] x vol urine/ [créat plasm]
(normale > 60 ml/mn)
Les autres formules sont inadéquates en cas d’IRA (ex : Cockroft : bien pour IRC)
Attention au volume et à l’homogénéité du recueil d’urine sur la durée choisie
Traditionnellement on prend les urines mixées des 24h (attention si l’IRA se produit au
cours des 24h)
3 niveaux de gravité :
modérée: 30 à 60 ml/mn (peu de conséquences physiologiques dangereuses)
sévère: 15 à 29 ml/mn
grave: < 15 ml/mn
NB : Aucune adaptation des doses médicamenteuses si > 30 mL/min. Adaptation pour une
clairance < 30 mL/min, si la diurèse est conservée ou si le patient est en hémodialyse
chronique.
C. Affirmer le caractère aigu
Idéalement : normalité d’un bilan préalable, absence d’ATCD néphrologiques…
Sinon :
Taille des reins en échographie, normale ou un peu augmentée dans l'IRA et le rapport
cortico-médullaire est conservé. Taille du rein réduite dans l'IR chronique (atrophie
dans pyélonéphrites chroniques) ou augmentée (polykystose, diabète,amylose)
Absence d’anémie dans l’IRA mais présence dans l’IRC, même si elle reste peu
spécifique car elle peut provenir d’autres pathologies (patient cirrhotique, saignement
digestif, carences alimentaires..)
Normo ou hypocalcémie modérée dans l’IRA ( 2 mmol..)
Hypocalcémie dans l’IRC carence en vit. D par diminution de sa synthèse
diminution de l’absorption du calcium hypocalcémie chronique.
Mais la stimulation permanente de la parathormone peut entraîner le développement d’un
adénome à PTH provoquant une hypercalcémie.
Le plus important est de rechercher la cohérence des signes. Attention : ces signes sont
prépondérants dans l’IRC sévère mais pas toujours dans l’IRC légère.
D. Faire le diagnostic et traiter les
complications
(le syndrome d’urémie aiguë (souvent mode de découverte))
Hyperkaliémie pas d’autre voie pour perdre du potassium que le rein (sauf en cas de
pathologie du tube digestif). Hyperkaliémie à suspecter suivant le contexte et à
diagnostiquer uniquement sur des signes biologiques (ionogramme sanguin) et
électriques (ECG : modification du QRS : permet de quantifier la gravité), mais ne pas
attendre les signes cliniques (Arrêt cardiaque : se réveiller avant avec le iono !)

3
Acidose métabolique : sorte d’hibernation. La cellule acide résiste mieux car
l’acidose permet de diminuer un certain nombre de métabolismes intracellulaires. En
soi elle n’est pas très dangereuse et n’est pas traitée, sauf dans circonstances
particulières : valeur diagnostique, renseigne sur le niveau d’IR et aide à définir la
prise en charge thérapeutique.
Hyperhydratation : rétention hydro-sodée par le rein qui ne marche plus.
Augmentation volémie augmentation du milieu interstitiel œdème. Risques
quand œdème pulmonaire ou cérébral.
Hypocalcémie – hyperphosphorémie : marqueur de la gravité mais peu de
conséquences
Hyperuricémie : marqueur de la gravité. A long terme, risque de cristallurie (lithiases)
et de dépôts d’acides uriques (crise de gouttes). Rare dans l’IRA.
Anémie : peu profonde, non grave, apparaît après 15 jours
Thrombopathie : problématique dans la réalisation de tous les gestes invasifs
éventuels : le patient saigne facilement. Embêtant car l’IRA survient souvent chez
gens alités ou qui ont d’autres pathologies nécessitant la prise d’anti
coagulants/antiagrégants (coronarien : anticoagulants pour phlébite…) Le saignement
est vite déclenché voire spontané.
Malnutrition, catabolisme azoté : l’IRA entraîne une réduction des apports
caloriques. En effet, les médecins restreignent le régime alimentaire des patients :
apport azoté, sel. A l’hôpital, apport de solutés ternaires (lipides, glucides, protides)
par perfusion de volume de 2L à 2,5L/j. La solution est de dialyser le patient tous les
jours pour retirer le volume d’eau superflu et non de diminuer les apports
alimentaires ou le volume de perfusion : risque de malnutrition. Très important car
toutes les enquêtes faites dans les hôpitaux montrent 60% de patients sont mal nourris.
L’IR ne doit jamais être une cause de réduction des apports alimentaires.
Surdosage médicamenteux : lorsque l’IR apparaît sans signe visible ; cela entraîne
alors des complications.
E. Traitement de l’IRA et de ses complications
Immédiat ou dans les 24h suivant le diagnostic
Appel Réanimation ou Néphrologie
Traitement des urgences :
Hyperkaliémie, acidose métabolique, OAP (œdème aigu pulmonaire) par EER
(épuration extra-rénale = dialyse)
Mais d’autres traitements d’urgences sont possibles :
- chlorure de Ca ou gluconate de Ca (hyperkaliémie symptomatique)
- bicarbonates (acidose métabolique + hyperkaliémie)

4
- insuline et glucose : augmentation de l’activité cellulaire consommation de
potassium
- bêta mimétiques (ventoline) : stimulent le métabolisme enzymatique dans la
cellule (AMPc, protéine kinase A, ATP) consommation de potassium
Traitement « conservateur » (gérer un malade en IRA en dehors de l’urgence) :
- Maintien de l’équilibre hydro sodé : boire moins de ¾ L d’eau par jour
- Apports potassiques réduits + kayexalate (résine échangeuse d’ions qui empêche
l’absorption du potassium par le tube digestif) + alcalins
- Nutrition (prise en charge diététique : arrêter le chocolat et les bananes riches en
potassium, préférer les protides végétaux…)
- Prévention des hémorragies digestives
- Adaptation des posologies de médicaments +++
EER: Epuration extrarénale (passage du sang du malade en extérieur)
- Par cathéter central (veines fémorale, jugulaire ou sous-clavière ou fistule artértio-
veineuse fabriquée artificiellement
- Intermittente ou continue
- Mécanisme de filtration
Indications de l’épuration extra-rénale au cours de l’IRA (A savoir)
Urgentes : (à faire dans la minute)
-Hyper K > 6 mmol/l ou signes ECG
-OAP et Insuffisance respiratoire Aigue
-Œdème cérébral
-Acidose métabolique (pH < 7.2, marqueur de gravité de l’IR)
-Urée > 50 mmol/l
Il est bien sur préférable de ne pas attendre de voir apparaître de telles anomalies…pour
dialyser un patient !
Toutes les substances ne sont pas dosées, seules certaines sont le reflet de l’IR, leur
évolution permet donc de déduire celle de toutes les autres
Non urgentes :
-DFG < 10 - 15 ml/mn et durée de l’IRA > 2 J
-Oligo-anurie persistante
-Dialyse « prophylactique » 2 à 3 fois/semaine, voire journalière dans les situations avec
catabolisme azoté important. Le nombre de dialyse peut être augmenté si le catabolisme
du patient est élevé : exemple : malades en réa (néoglucogénèse à partir des protides) ,
cancéreux (lyse cellulaire par chimio)
F. Faire le diagnostique étiologique
Le ionogramme et la bandelette urinaire sont indispensables
Diagnostiquer une insuffisance rénale aigue fonctionnelle (pré-rénale)…et sa
cause : l’organe n’est pas réellement touché, ce n’est pas une IR réelle mais une
réaction physiologique du rein qui arrête de fonctionner quand il est mal perfusé, et ce
quelle qu’en soit la cause

5
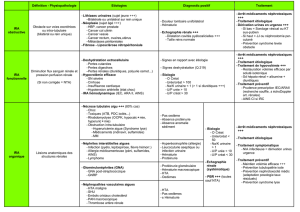
Diagnostiquer une insuffisance rénale aigue organique:
– Eliminer une IRA obstructive +++ : facile à corriger, arrête du fonctionnement du
rein lié à l’augmentation de la Pression Hydrostatique (lithiase, sténose). Problématique si
infection en amont de l’obstacle
– Diagnostiquer une IRA parenchymateuse :
• Nécrose tubulaire aiguë
• Néphrite interstitielle aiguë
• Néphropathie glomérulaire aiguë
• Néphropathie vasculaire aiguë
Chaque compartiment peut être touché par une ou des maladies
1. Diagnostiquer une insuffisance rénale aigue
fonctionnelle (pré-rénale)…et sa cause
L’IRA fonctionnelle est marquée par une élimination de la créatinine plus importante que
celle de l’urée car c’est une fausse IR. En effet, le rein continue d’éliminer les molécules
essentielles pour garantir la survie de l’organisme. De ce fait l’urée est moins éliminée car son
augmentation est moins grave. Le rein fonctionne donc bien même s’il y a rétention hydro-
sodée.
Objectif : le rein doit faire le maximum de travail dans un minimum d’urines :
- urines colorées
- diurèse basse
- concentration de l’urée et de la créatinine urinaire
Elévation anormale dans le plasma de l’urée par rapport à celle de la créatinine, Urines
peu abondantes, concentrées, riches en créatinine, pauvres en Na, avec une cause de
mauvaise perfusion rénale.
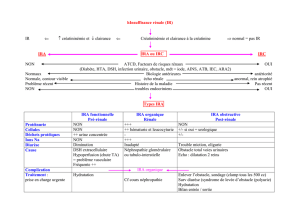
Insuf rénale aiguë Fonctionnelle Organique
Diurèse Oligurie Variable
Na U mmol / L < 20 > 40
NaU/Ku < 1 > 1
FE Na %* < 1 % > 1 - 2 %
U osm > 1.5 P osm 1
U/P creat >40 < 20
Urée /Creat P > 100 50-70
*FENa =( UNa/PNa) / (Ucreat / Pcreat)
Echographie rénale : indispensable chez un patient anurique
Taille des reins normale (sauf si survient sur IRC...)
Echostructure inchangée
Index de résistance doppler normal (< 0,75)
Evolution favorable sous traitement +++
a) Trouver la cause de l’IRA fonctionnelle
 6
6
 7
7
1
/
7
100%