RVUAGM – Le Syndrome d`insuffisance rénale aiguë 10/04

RVUAGM – Le Syndrome d’insuffisance rénale aiguë
10/04/2014
Mimric Marc L3
RVUAGM
Pr Burtey
Relecteur 8
8 pages
Le syndrome d'insuffisance rénale aiguë
A. Bases essentielles
I. Définition
C'est une altération brutale et réversible (quelques heures ou jours) des fonctions normales du rein
conduisant à son incapacité à éliminer les déchets azotés et à maintenir l'équilibre hydroélectrolytique et acido-
basique. Il n’y a pas eu d’adaptation, la symptomatologie est bruyante.
En effet, la défaillance brusque des fonctions rénales limite le temps d'adaptation et se montre donc sous
forme de symptômes. Il existe des patients avec une créatinine pas énorme mais avec des signes de par la
dégradation rapide du fonctionnement rénal mais aussi des patients sans symptômes malgré une créatinine plus
élevée.
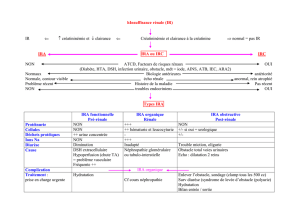
Définition KDIGO 2012 : L’insuffisance rénale aiguë (IRA) est :
-Une augmentation de la créatinine de ≥ 26.5 μmol/l sur une période de 48h (la plus utilisé) ; ou
-Une augmentation de la créatinine de ≥ 1.5 fois la valeur de base sur une période de 7 jours (s’utilise
surtout pour des patients déjà en IRC, sa créatinine de base est connue) ; ou
-Une diminution de la diurèse de < 0.5 ml/kg/h sur 6h (surtout utilisée en réanimation sur des patients scopés
et à sonde, très peu en clinique)
1/8
Plan
A. Bases essentielles
I. Définition
II. Physiopathologie
B. Prise en charge
I. Évaluation du malade avec une IRA
II. Évaluation de l’urgence
III. Évaluation du caractère aigu de l’IR
IV. Démarche diagnostique
V. Complications
C. Conclusion

RVUAGM – Le Syndrome d’insuffisance rénale aiguë
II. Physiopathologie
Kf= Surface capillaire*perméabilité capillaire (contraction des cellules mésangiales)
∆PH= PH cap – PH urine
On peut considérer la pression oncotique de l’urine nulle donc ∆π= Pcap
Dans l'insuffisance rénale aiguë, on a une diminution du débit de filtration glomérulaire (DFG).
Donc, l'IRA est due soit :
-à une baisse du coefficient de filtration Kf (rare)
-à une augmentation de la variation de pression oncotique ∆π (n'existe pas en pratique)
-à une diminution de la variation de pression hydrostatique ∆PH (le plus souvent)
La diminution de ∆PH peut être la résultante de :
-L’augmentation de la pression hydrostatique urinaire par
–Obstacle sur voie excrétrice (tuyau bouché)
–Obstacle intra-tubulaire (nécrose tubulaire aiguë+++)
-La diminution de la pression hydrostatique capillaire par
–Diminution du débit sanguin rénal: choc, hypovolémie...
–Vasodilatation de l'Artériole efférente: prise d'inhibiteurs de l'enzyme de conversion (IEC)
–Vasoconstriction de l'Artériole afférente: prise d'AINS, adrénaline…
2/8

RVUAGM – Le Syndrome d’insuffisance rénale aiguë
Ex d’un patient dans le service du professeur en ce moment : Ce patient suivait un traitement à l’Inhibiteur
de l'Enzyme de Conversion (IEC) suite à une insuffisance cardiaque droite sévère afin de remonter sa tension
artérielle. Les reins compensaient la baisse du débit sanguin rénal par vasoconstriction de l’artériole efférente
avant le traitement. On a alors de par une dose trop élevée levé cette vasoconstriction, ce qui a fait baisser le
DFG et provoqué l’IRA.
De grosses perfusions d’adrénaline, de bêta mimétiques, de cyclosporine ou d’AINS vasoconstrictent l’artériole
afférente et peuvent donc aussi être un facteur déclencheur d’IRA.
Ex : quand on boit de l’alcool, on a une déshydratation extra et intracellulaire car l’alcool a un pouvoir
osmotique. Si par mégarde, on ne boit pas d'eau le lendemain mais qu’on prend un AINS, on peut installer une
IRA parfois sévère.
Physiopathologie de la nécrose tubulaire : il s'agit de la combinaison de 2 éléments:
–Obstruction tubulaire secondaire à la nécrose des cellules épithéliales tubulaire (augmentation Phu)
–Diminution de la Phcap
•Origine ischémique (état de choc ou hypovolémie prolongée)
•Origine médicamenteuse: effet du feed-back tubulo-glomérulaire
B. Prise en charge
I. Évaluation du malade avec une IRA
Le médecin fait le diagnostic d'IRA le plus souvent suite à une plainte du patient qui n'urine plus ou suite à un
contrôle de la créatinine pour X raisons.
•Interrogatoire
–Antécédents de néphropathie (l’IRC prédispose à l’IRA)
–Pollakiurie, nycturie, colique néphrétique, infection urinaire (signes de blocage de l'écoulement de l'urine)
–Protéinurie, hématurie
–HTA, antécédents chirurgicaux, gravidiques (la grossesse complique l'IRA), prise de médicaments et toxiques
•Général
–Poids
–TA (orthostatisme +++, c'est un très bon signe d'hypovolémie) (l'hypotension orthostatique est le 1er signe
d'hypovolémie)
–Température
•Examen clinique
–Appareil génito-urinaire: globe vésical et Prostate
–Hypovolémie
–Peau-muqueuse-atteintes viscérales
•ECG (moyen le plus rapide de contrôler l'hyperkaliémie): ondes T augmentées associées à des blocs auriculo-
ventriculaires.
3/8

RVUAGM – Le Syndrome d’insuffisance rénale aiguë
•Biologie
–Sang: créatininémie, urée, ionogramme, réserve alcaline, Calcémie, phosphore, protidémie, albuminémie,
NFS, LDH
–Urines (un échantillon suffit) : créatinine, ionogramme, protéinurie, ECBU
(toutes ces constantes sont le minimum à demander pour faire un diagnostic)
•Imagerie
–Échographie rénale et vésicale au minimum
L'imagerie se fait selon le contexte clinique. Par exemple dans un contexte de déshydratation, on ne se jettera
par sur une échographie. En revanche, pour le patient masculin de plus de 50 ans, on a un risque d'adénome
prostatique, l'imagerie sera donc de mise.
II. Évaluation de l’urgence
Cette partie est importante, la créatinine ne tue pas en elle-même mais les conséquences de l'IRA peuvent
être mortelles.
•La pression artérielle
–État de choc (cause probable de l'IRA): défaillance multi-viscérale
–HTA (conséquence de l'IRA): risque d'AVC, insuffisance cardiaque...
•L’auscultation pulmonaire et prise saturation
–Œdème aigu du poumon: insuffisance respiratoire. Quand on n'urine plus, on garde l'eau qui a tendance à aller
dans les poumons.
•Kaliémie
–Hyperkaliémie (pourvoyeuse de troubles du rythme et de la conduction cardiaque pouvant aboutir, en
l'absence de traitement urgent, à un arrêt cardio-circulatoire).
•Acidose métabolique
Le professeur nous suggère fortement de nous impliquer dans les stages et de voir beaucoup de patients afin
de déceler les urgences mais aussi d’évacuer la problématique de la relation au patient. En tant qu’interne, le
fait de devenir prescripteur et de ne pas être à l’aise dans le relationnel risque de nous rendre la tache très
ardue. Nous devrions donc profiter du manque de responsabilité que l’on a aujourd’hui pour voir beaucoup de
patients.
III. Évaluation du caractère aigu de l’IR
Devant une élévation de la créatinine, il faut déterminer le caractère aigu ou chronique de l'insuffisance
rénale.
Le plus simple est de se procurer les valeurs antérieures du patient. On peut sinon s'aider de plusieurs indices:
-la taille des reins est conservée dans l'IRA (contrairement à l'IRC où les reins peuvent devenir plus petits)
-la calcémie est normale sauf dans deux cas rares (toujours anormale dans l'IRC)
-il n'y a pas d'anémie sauf hémorragie ou hémolyse aiguë (alors qu'elle est toujours présente dans l'IRC)
(L'anémie et l'hypocalcémie de l'IRC sont liées à la détérioration de la fonction endocrine du rein par nécrose.)
-il n'y a pas de péricardite dans l'IRA
4/8

RVUAGM – Le Syndrome d’insuffisance rénale aiguë
IV. Démarche diagnostique
La démarche diagnostique est toujours la même dans l'insuffisance rénale.
1) chercher l'étiologie Post-rénale (cause obstructive)
•Obstacle
–On se base sur le Terrain (ex: homme âgé) et les antécédents
–Recherche d'obstacle par la clinique: globe vésical
–Imagerie: échographie ++
Je vous mets des exemples de pathologies à titre indicatif: lithiase obstructive, tumeur pelvienne, hypertrophie
bénigne de la prostate, ligature chirurgicale accidentelle.
En haut à gauche: on a un globe vésical de 2,5 litres à l'origine de l'IRA
en bas a gauche: coupe du même patient, la taille des reins n'a pas diminué (
en haut à droite: on remarque une dilatation des voies excrétrices
en bas à droite: sur le même patient, on fait une urographie avec injection de produit de contraste pour
confirmer, on constate la dilatation, la prise en charge sera urologique.
2) chercher une étiologie Pré-rénale (cause fonctionnelle)
–Antécédents, médicaments, cause de déshydratation
–Évaluation du secteur extra-cellulaire par la clinique:
•TA abaissée et pli cutané
•Hypovolémie efficace (œdème de l'insuffisance cardiaque, Cirrhose, Syndrome néphrotique) (l'hypovolémie
efficace signifie dire que l'eau du secteur vasculaire est passée dans le tissu interstitiel)
– Hémoconcentration, natriurèse et kaliurèse augmentée effondrée (le rein fonctionne et régule, la baisse de
perfusion provoque un hyperaldostéronisme secondaire)
5/8
 6
6
 7
7
 8
8
1
/
8
100%