05/03/15 GIORGI Lorène L3 CR : REYNAUD Théo

HORMONOLOGIE-REPRODUCTION – Sémiologie de la surrénale
05/03/15
GIORGI Lorène L3
CR : REYNAUD Théo
Hormonologie Reproduction
Dr F. CASTINETTI frederic.castinet[email protected]
6 pages
Sémiologie de la surrénale
A. La corticosurrénale
Rappels : L'ACTH hypophysaire permet de stimuler la sécrétion de cortisol. Il existe un rétrocontrôle négatif du
cortisol sur la sécrétion d'ACTH.
La corticosurrénale est composée de 3 couches. La couche des minéralocorticoïdes (aldostérone) est
indépendante, d'un point de vue pathologique, de l'ACTH.
I. Hyperfonctionnement
a. Hypercorticisme
L'hypercorticisme se définit par l'augmentation de la sécrétion des glucocorticoïdes.
La difficulté de l'hypercorticisme est d'en faire le diagnostic positif.
Par définition, on différencie :
–le syndrome de Cushing : trop de glucocorticoïdes sont présents dans l'organisme. Le syndrome de
Cushing peut donc être lié soit à un problème de surrénale (atteinte périphérique), soit à un problème
d'hypophyse (atteinte centrale), soit à une prise médicamenteuse de corticoïdes (asthme, problème
cutané etc...).
Syndrome de Cushing = augmentation de sécrétion de cortisol, ce qui se manifeste par des signes
cliniques d'hypercorticisme.
–la maladie de Cushing : l'étiologie est déjà connue : un adénome hypophysaire qui sécrète de l'ACTH.
D'un point de vue sémiologique, il n'y a aucun signe spécifique de la pathologie.
Dans la démarche diagnostique, toute la difficulté va être de différencier les 95% de patients ayant un surpoids
par rapport aux 5% qui ont un réel Cushing.
C'est l'association de ces signes qui va orienter le diagnostic.
1/6
Plan :
A. La corticosurrénale
I. Hyperfonctionnement
a. Des glucocorticoïdes : hypercorticisme (atteinte centrale ou périphérique)
b. Des minéralocorticoïdes : hyperaldostéronisme
c. Des androgènes surrénaliens : hyperandrogénie
II. Hypofonctionnement
a. D'origine centrale : déficit corticotrope
b. D'origine périphérique : maladie d'Addison
B. La médullosurrénale (hyperfonctionnement) : Phéochromocytome

HORMONOLOGIE-REPRODUCTION – Sémiologie de la surrénale
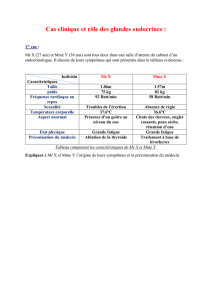
Les signes d'hypercorticisme :
•La répartition des graisses : masculine (signe le plus spécifique). Obésité androïde avec répartition
des graisses essentiellement abdominale, mais également au niveau du cou (buffalo neck, ou bosse de
bison), au niveau du visage (« visage lunaire » = visage rond).
•Une fragilité cutanée, se manifestant par des vergetures pourpres au niveau abdominal +++, et une
érythrose faciale (surtout au niveau des pommettes).
•Une fonte musculaire, essentiellement au niveau quadricipital (signe du tabouret : lorsqu'il est assis, le
patient est obligé de s'aider de ses mains pour se relever ).
•Si l'atteinte est centrale, l'ACTH est aussi capable de stimuler la production de testostérone. Chez la
femme, l'excès de production de testostérone va se manifester cliniquement par une hyperandrogénie.
Signes de masculinisation : acné, séborrhée, hyperpilosité (hirsutisme : pilosité apparaissant dans des
zones normalement glabres chez la femme).
La LH et la FSH sont bloquées, entraînant des cycles irréguliers, voire une aménorrhée.
Chez l'homme il n'y aura aucune manifestation car la production de testostérone à ce niveau est
négligeable par rapport à celle des testicules.
•Le cortisol en excès modifie la coagulation, ces anomalies de la coagulation se manifestent cliniquement
par des hématomes faciles et des difficultés de cicatrisation.
•Symptomatologie moins fréquente : l'excès de cortisol peut entraîner de gros problèmes psychiatriques
pouvant aller jusqu'à des dépressions hypersévères, et/ou des états maniaques. En général, l'excès de
cortisol entraînera une insomnie +/- un syndrome dépressif alternant avec des phases maniaques.
•Des fractures répétées pour des traumatismes mineurs (l'excès de cortisol entraîne une fragilisation
des os → ostéoporose).
« Le problème principal est que si un patient a une atteinte un peu dépressive, qu'il compense en mangeant
beaucoup et que ça traîne dans le temps. On peut considérer à tort avec ce tableau dépressif que c'est la
surconsommation de sucre qui entraîne l'obésité etc… on passe alors à côté du diagnostic. »
Actuellement il y a un retard diagnostic de quelques années sur les Cushing.
2/6

HORMONOLOGIE-REPRODUCTION – Sémiologie de la surrénale
Hypercorticisme : atteinte centrale ou périphérique ?
L'excès de cortisol peut donc :
–soit provenir directement de la surrénale (atteinte périphérique) : le taux de cortisol augmente et le
cortisol exerce son rétrocontrôle négatif sur l'ACTH (taux d'ACTH devient nul).
–soit être central (problème hypophysaire,...) et dépendant de l'ACTH : le taux d'ACTH n'est pas
diminué (normal ou augmenté) en regard d'un taux de cortisol augmenté.
Sur le plan clinique, les signes d'hypercorticisme ne permettent pas de faire la différence entre les deux
origines de l'hypercorticisme (centrale ou périphérique). Les signes cliniques sont seulement liés à
l'augmentation de sécrétion de cortisol.
Pour l'hyperandrogénie spécifiquement, s'il s'agit d'une tumeur qui se développe juste au niveau de la zone qui
sécrète le cortisol, les signes seront ceux de l'hypercorticisme, alors que s'il s'agit d'une tumeur centrale, il y
aura en plus des signes d'hyperandrogénie. Le problème est qu'en général les tumeurs sécrétant du cortisol
sécrètent aussi de la testostérone...
Lors d'une suspicion d'un Cushing, la première étape est le diagnostic positif (on cherche un syndrome de
Cushing, on ne cherche pas la cause), puis une fois le diagnostic positif posé, on passe au diagnostic étiologique
(dosage biologique d'ACTH,...).
b. Hyperaldostéronisme
Il s'agit de l'hypersécrétion des minéralocorticoïdes (aldostérone).
L'hyperaldostéronisme se manifeste cliniquement par un seul signe clinique : l'hypertension artérielle.
C'est une hypertension artérielle résistante. En effet, si on la laisse évoluer on va être obligé d'ajouter de plus en
plus d'anti-hypertenseur pour faire baisser la tension.
Sur le plan biologique, on a une hypokaliémie par augmentation de la kaliurèse (fuite urinaire de K+).
c. Hyperandrogénie
Signes cliniques :
–Chez l'homme, il n'y a aucune manifestation (le rapport de la production surrénalienne de testostérone
sur la production testiculaire de testostérone est très en faveur de la production testiculaire).
–Chez la femme, l'hyperandrogénie se manifeste par de l'acné, une séborrhée et une augmentation de la
pilosité (hirsutisme). L'atteinte gonadotrope entraîne des cycles irréguliers voire une aménorrhée.
Il est très important de définir le mode d'installation de l'hyperandrogénie : +++
–Une installation très progressive : problème fonctionnel, histoire qui dure sur 20ans.
–Une installation brutale : tumeur (en général très agressive).
Conclusion sur l'hyperfonctionnement : Pour l'hyperandrogénie comme pour l'hypercorticisme, l'atteinte peut
être centrale (augmentation de l'ACTH qui sera donc associé à une augmentation de cortisol) ou périphérique
(tumeur sécrétant des androgènes et généralement aussi du cortisol. Les tumeurs ne sécrétant que des
androgènes sont de mauvais pronostic).
3/6

HORMONOLOGIE-REPRODUCTION – Sémiologie de la surrénale
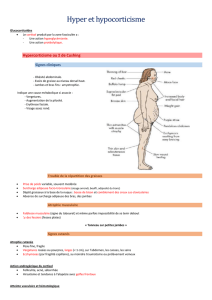
II. Hypofonctionnement : insuffisance surrénalienne
a. D'origine centrale : déficit corticotrope
L'anomalie au niveau de l'ACTH entraîne une carence en cortisol et en androgènes.
En revanche l'aldostérone reste fonctionnel (retentissement clinique : sans traitement, les patients le tolèrent
mieux (car l'aldostérone maintient la tension) alors que lors d'une atteinte périphérique les patients décèdent
en 48h sans traitement).
b. D'origine périphérique : maladie d'Addison
/!\ L'atteinte doit être bilatérale /!\
Il y a destruction de toute la surrénale (pas de sécrétion de cortisol ni d'aldostérone ni d'androgène).
Signes cliniques de l'insuffisance surrénalienne (quelque soit l'origine) :
•Asthénie (fatigue dès le réveil et permanente)
•Amaigrissement
•Altération de l'état général
•Hypotension artérielle (plus sévère si l'origine est périphérique), spontanée ou uniquement orthostatique.
•Lors d'une insuffisance surrénalienne aiguë (non prise du traitement, en manque sévère de cortisol) :
apparition de troubles digestifs (nausées, vomissements, diarrhée...), hypotension sévère voire état de
choc.
Les troubles digestifs sont les premiers signes qui apparaissent (interrogatoire ++).
Ex : insuffisance surrénalienne post-corticothérapie.
Signe clinique spécifique de l'insuffisance surrénalienne périphérique :
La mélanodermie est pathognomonique de l'insuffisance surrénalienne périphérique : aspect bronzé,
« ardoisé », grisâtre, pouvant apparaître sur les plis des mains +++, au niveau des mamelons, sur les cicatrices,
sur les gencives, sur les zones de pression,...
C'est un signe pathognomonique car la POMC est clivée en ACTH et en MSH. Lors d'une insuffisance
surrénalienne périphérique, il n'y a pas de cortisol donc pas de rétrocontrôle négatif : les taux d'ACTH et de
MSH augmentent. L'augmentation de la MSH entraîne une stimulation des mélanocytes, ce qui donne cet
aspect bronzé.
Signe clinique spécifique de l'insuffisance surrénalienne centrale : la pâleur.
Hypofonctionnement : androgènes. Très discuté en terme de retentissement clinique.
Une carence en androgènes due à une insuffisance surrénalienne chez une femme se manifeste principalement
par une fatigue un peu plus marquée, et éventuellement par une baisse de la libido.
Recommandations actuelles pour une femme ménopausée ayant une insuffisance surrénalienne supplémentée
par hydrocortisone et aldostérone, et qui se plaint de toujours d'être fatiguée et d'avoir une baisse de la libido :
on peut lui proposer un traitement par DHEA.
4/6

HORMONOLOGIE-REPRODUCTION – Sémiologie de la surrénale
B. La médullosurrénale (hyperfonctionnement) : phéochromocytome
La médullosurrénale sécrète les catécholamines, hormones du stress.
Physiologiquement, la médullosurrénale ne représente que 10% de la sécrétion des catécholamines de
l'ensemble de l'organisme. Donc la carence au niveau médullosurrénalien ne se manifeste quasiment pas
cliniquement.
«Vous pourrez peut-être lire dans des bouquins que l'hypofonctionnement peut retentir dans les situations de
stress (comme l'hypoglycémie) . Par exemple un patient diabétique, qui fait des hypoglycémies et qui a en plus
une insuffisance surrénalienne périphérique va moins bien répondre aux hypoglycémies parce qu'il n'y a pas
les catécholamines. »
Selon le prof, il faut retenir qu'en pratique la carence au niveau médullosurrénalien ne se manifeste par aucun
signe clinique.
« Ce qui donne l'hypotension etc... ce n'est pas le manque de catécholamines mais le manque de cortisol,
d'aldostérone ... »
L'hyperfonctionnement de la médullosurrénale se voit dans un cas précis : le phéochromocytome.
Le phéochromocytome, est une tumeur de la medullosurrénale (bénigne le plus souvent) et se manifeste :
–dans 1/3 des cas par une hypertension artérielle permanente.
–dans 1/3 des cas par des poussées d'hypertension artérielle (avec une tension normale l'autre partie du
temps)
–dans 1/3 des cas par aucun signe : diagnostic autopsique ou découverte fortuite lors d'un examen
d'imagerie.
Des signes peuvent être associés au phéochromocytome (mais pas toujours présents) : la triade de Ménard
(céphalées, sueurs, palpitations). Ces signes arrivent au moment de la décharge des catécholamines.
Un examen d'imagerie avec une image surrénalienne sans HTA ni triade de Ménard n'élimine pas le diagnostic
de phéochromocytome ! Il faut alors réaliser les dosages biologiques.
Les catécholamines entraînent une HTA car elles ont un effet vasoconstricteur : cliniquement on observe une
pâleur.
« Il faut absolument demander au patient si quelqu'un qui était là au moment de la crise a dit qu'il était très pâle
ou très rouge. »
Le flush élimine d’emblée le phéochromocytome.
Résumé
Corticosurrénale :
Les signes d'hyperfonctionnement sont tous à connaître car aucun n'est pathognomonique ou spécifique.
L'hyperaldostéronisme : HTA et hypokaliémie.
L'hyperandrogénie : mode d'installation +++
L'hypofonctionnement : trouver l'origine (centrale/périphérique)
Une insuffisance surrénalienne périphérique ne peut être présente que s'il y a une atteinte bilatérale !
Médullosurrénale :
Retenir les signes même s'ils ne sont pas toujours présents.
5/6
 6
6
1
/
6
100%