La tuberculose à bacilles multirésistants en Algérie

La tuberculose à bacilles
multirésistants en Algérie
Fadila Boulahbal
Institut Pasteur d’Algérie

INTRODUCTION (1)
•La tuberculose : maladie contagieuse
•La transmission par un malade TPM+
•Les sujets vivant dans le ménage sont les
premiers exposés
•La morbidité est aggravée par
–La promiscuité
–la pauvreté
–Marginalisation sociale
–L’infection par le VIH

INTRODUCTION (2)
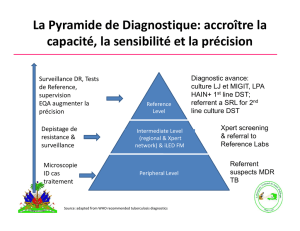
• La surveillance régulière de la résistance du bacille de la
tuberculose aux antibiotiques est un critère d’évaluation
des mesures de lutte antituberculeuse
•Les tuberculeux déjà traités sont la source de
dissémination des bacilles résistants
dans la
dissémination des bacilles résistants
dans la
communauté
•La prévalence de la résistance est associée à la
proportion de malades déjà traités pris en charge dans
les services de santé
•La résistance chez les nouveaux cas est la conséquence
de la résistance chez les cas déjà traités

La Résistance de M.tuberculosis
aux antibiotiques
•Mutation chromosomique
–
Spontanée
–
Spontanée
–Phénomène rare
–Phénomène héréditaire
–Stable
–Spécifique

Génome de M.tuberculosis
Souche H37Rv
Cole ST, et al. Nature
1998
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%