douleur chronique et morphiniques : le point en 2013

Douleur chronique et
morphiniques : le point en 2013
Leah Guichard, Valeria Martinez
Service d’anesthésie, Hôpital Raymond Poincaré, Garches 92380 France
Téléphone : 33147107622 ; télécopie : 33147107623 ; E-mail : valeria.mar-
INTRODUCTION
La prescription d’opioïdes pour traiter la douleur a été de tout temps un
sujet de débats passionnés. Historiquement, leur utilisation a balancé entre
la prohibition totale et son utilisation facile récréative. Ce n’est que dans les
années 1970 que la médecine s’est intéressée aux intérêts antalgiques de
cette classe thérapeutique. L’utilisation de morphine devint la norme chez les
patients présentant des douleurs cancéreuses sévères réfractaires aux autres
traitements. Plus récemment, l’utilisation des morphiniques s’est étendue aux
douleurs chroniques non cancéreuses en s’appuyant sur de nombreuses recom-
mandations. Cependant, le retour d’expérience de l’utilisation des morphiniques
aux Etats-Unis est alarmant et relance la controverse sur leur utilisation dans
la douleur chronique non cancéreuse. Le défi de trouver le juste équilibre entre
les bénéfices analgésiques et les aléas secondaires reste donc permanent.
L’apparition sur le marché de nouvelles formes, peut rendre cette tâche difficile.
Ce texte a pour objectif de faire le point sur ces questions et d’aider le médecin
anesthésiste, amené à voir en consultation de plus en plus de patients sous
morphiniques forts au long cours, à connaître les nouveaux enjeux cliniques en
2013, tout en les gérant au mieux en péri-opératoire.
1. L’ALERTE DONNÉE PAR LE BILAN AMÉRICAIN
Aux Etats-Unis, la consommation de morphine a explosé, avec une augmenta-
tion d’un facteur 10 en 20 ans [1]. Cet accroissement, impulsé par un mouvement
médical et politique pour une meilleure prise en charge de la douleur, a permis
de répondre au problème éthique de la douleur intense dans des situations
difficiles. Ce mouvement s’est appuyé sur de nombreuses recommandations
médicales concernant au début la douleur cancéreuse, puis s’élargissant peu
à peu aux douleurs chroniques non cancéreuses. Les opioïdes forts ont alors
bénéficié d’une image de toute puissance. Les messages véhiculés étaient
les suivants : absence de dose maximum, variabilité interindividuelle justifiant

MAPAR 2013
56
l’augmentation des doses jusqu’au soulagement du patient. La prescription de
morphine devint la réponse humaine la plus adaptée à la souffrance physique.
Cette explosion dans la consommation a atteint son maximum dans les années
2005, période correspondant à un marketing agressif de l’industrie pharmaceu-
tique avec l’arrivée de nouvelles molécules sur le marché. La démystification
de la morphine a permis à des milliers de patients douloureux d’accéder plus
facilement à un produit qui reste le plus puissant antalgique, encore inaccessible
à 1/3 de la planète. Néanmoins, cette explosion de la consommation d’opioïdes
dans la société américaine s’est accompagnée parallèlement de l’augmentation
de risques graves : mésusage, détournements, décès [1]. Les chiffres rapportés
par les autorités sanitaires américaines sont édifiants et doivent nous alerter.
En 2007, 28 000 décès sont liés à la consommation de drogues, dont 12 000
causés par des antalgiques opioïdes. En 2009, près de 342 000 consultations
aux urgences correspondaient à des détournements médicaux des opioïdes [2].
En 2010, plus de 35 millions d’américains consommaient des opioïdes en
dehors d’une indication médicale. Ces chiffres nous interpellent sur les risques
d’addiction, largement sous-estimés par les études cliniques, car les patients
à risque étaient justement ceux exclus des études (douleur diffuse complexe,
vulnérabilité psychologique) [3]. L’utilisation récréative, la facilité d’accès aux
médicaments, ainsi qu’un grand nomadisme médical sont les comportements
déviants constatés à l’origine de ces chiffres [1]. Le patient à risque serait
préférentiellement l’homme jeune, vivant en zone rurale, avec une prescription
d’opioïde initialement médicale [4]. Le seuil de 120 mg d’équivalent morphine par
jour et de 90 jours de consommation est considéré à haut risque d’addiction [5].
Les risques de chutes et de fractures sont deux fois plus fréquents à partir de
50 mg d’équivalent morphine par jour chez les patients de plus de 50 ans [6].
Ces données nous interrogent sur nos propres pratiques en France et bien que
tout ne soit pas transposable à notre société, l’expérience américaine nous incite
à une grande vigilance.
2. PLACE DES MORPHINIQUES DANS LES DOULEURS CHRO-
NIQUES NON CANCÉREUSES (DCNC)
Tout d’abord, il faut souligner que l’innocuité des morphiniques au long cours
pour traiter des DCNC n’a jamais été démontrée. En effet, les preuves issues de
la littérature sont fragiles lorsqu’on considère que 3/4 des études sont financées
par l’industrie pharmaceutique, que 90 % des investigateurs ont des conflits
d’intérêt, qu’en moyenne 1/3 des patients abandonne l’étude avant son terme,
que les critères d’inclusions sont loin de refléter la population de DCNC et ,au
contraire, excluent les patients les plus exposés à l’addiction, que les doses
supérieures à 180 mg n’ont jamais été évaluées et qu’aucune des études n’a
une durée de plus de 16 semaines [7].
En France, nous disposons à ce jour de deux documents concernant la prescrip-
tion des opioïdes forts dans la douleur non cancéreuse : les recommandations de
Limoges traitant de la prescription de morphinique dans les douleurs chroniques en
rhumatologie [8, 9] et la mise au point de l’AFSSAPS de 2004 qui donne les grandes
lignes directives de la prescription de morphine dans les douleurs chroniques
non cancéreuses [10]. L’objectif de ces deux références n’est pas d’inciter à la
prescription de morphine mais de cadrer son utilisation. On peut distinguer trois
grands types de douleurs chroniques non cancéreuses :

Anesthésie locorégionale - Douleur 57
• La douleur neuropathique.
• La douleur nociceptive représentée essentiellement par les douleurs inflamma-
toires et mécaniques musculo-squelettiques des pathologies rhumatismales.
• Et enfin les douleurs dites dysfonctionnelles telles que la fibromyalgie, le
syndrome du côlon irritable.
2.1. LES PREUVES SCIENTIFIQUES APPORTÉES PAR LES DONNÉES DE LA
LITTÉRATURE
Les bénéfices-risques des morphiniques dans les douleurs non cancéreuses
ont été revus récemment [11].
2.1.1. Dans les Douleurs neuropathiques
La place des opioïdes dans la douleur neuropathique a été reconsidérée
récemment [12]. On retrouve dans la littérature une dizaine d’études contrôlées
de haut niveau de preuve évaluant l’efficacité des opioïdes forts dans la douleur
neuropathique chronique confirmant l’efficacité des opioïdes forts dans plusieurs
étiologies de douleurs neuropathiques telles que la polyneuropathie douloureuse
du diabète, les douleurs post-zostériennes, les douleurs fantômes et les douleurs
centrales. Les méta analyses récentes positionnent d’ailleurs les opioïdes forts en
première position au regard du « number needed to treat » (nombre de patients
nécessaire de traiter pour obtenir un soulagement de 50 % chez un patient) par
rapport aux autres médicaments ayant fait preuve de leur efficacité dans la douleur
neuropathique. Les doses analgésiques sont très variables et semblent être en
moyenne supérieures à celles qui soulagent une douleur nociceptive, entre 15
et 300 mg.j-1 pour la morphine (100 mg.j-1 en moyenne). Les recommandations
nationales et étrangères positionnent les morphiniques forts dans l’algorithme
de la prise en charge en dernière position [13, 14], mais l’efficacité modeste
des traitements spécifiques de la douleur neuropathique [15] fait qu’en pratique
l’indication des morphiniques forts se pose rapidement.
2.1.2. Dans les Douleurs rhumatologiques
L’efficacité antalgique et l’amélioration fonctionnelle d’un traitement par
opioïdes forts ont été montrées dans diverses douleurs rhumatologiques telles
que les lombalgies chroniques, les coxarthroses et les gonarthroses [9]. Les doses
moyennes nécessaires allant de 15 à 300 mg.j-1 (moyenne 80 mg) pour la morphine.
2.1.3. Dans les Douleurs Des pathologies Dysfonctionnelles
Il n’existe aucune preuve scientifique pour l’utilisation des morphiniques dans
les douleurs chroniques des pathologies dites dysfonctionnelles. Les morphi-
niques de palier 3 sont même déconseillés dans les dernières recommandations
de l’EULAR (2007) sur la prise en charge de la fibromyalgie et dans les nouvelles
recommandations de Limoges [9].
2.2. COMMENT LIMITER LES RISQUES DE MÉSUSAGE OU DE DÉPEN-
DANCE LORS D’UNE PRESCRIPTION DE MORPHINIQUES DANS LES
DOULEURS NON CANCÉREUSES ?
La banalisation de la prescription de morphinique est souvent associée au
risque de mésusage ou de dépendance. Nous verrons qu’en fait une prescrip-
tion bien encadrée, dans un contexte d’évaluation de la pathologie, du patient
et des objectifs à atteindre réduit le risque. Dans certains cas, une évaluation
multidisciplinaire peut être nécessaire, et c’est d’ailleurs le rôle des consulta-

MAPAR 2013
58
tions d’évaluation et de traitement de la douleur d’instaurer et de suivre de tels
traitements chez des patients douloureux chroniques.
Les morphiniques forts sont à considérer dans la prise en charge de la douleur
chronique nociceptive et/ou neuropathique seulement après échec des autres
traitements médicamenteux de première intention utilisés aux doses efficaces.
Le traitement par un opioïde fort ne doit pas être considéré comme un traitement
à long terme, mais comme un traitement parmi d’autres pour répondre à un
besoin à un moment donné. Les objectifs du traitement par opioïde sont de
soulager la douleur et d’améliorer la qualité de vie. Ces deux objectifs doivent être
évalués au cours d’une période d’essai. Un contrat moral doit être établi entre le
prescripteur et son patient. Un plan de rechange doit être élaboré avant d’amorcer
cette période d’essai. Les principaux points de ce contrat sont : une information
sur les bénéfices et les effets secondaires du traitement. Le patient doit être
informé que seulement une réduction partielle de 25 à 50 % des douleurs est
attendue [16]. Un objectif raisonnable et clair ou une amélioration fonctionnelle
doit être déterminé en commun par le patient et son médecin et évalué à la fin
d’une période d’essai. En France, quatre opioïdes forts sont disponibles pour la
prise en charge de la douleur chronique intense : la morphine, l’oxycodone, le fen-
tanyl, l’hydromorphone. Les formes de fentanyl à libération rapide transmuqueuses
n’ont pas leur place dans le traitement des douleurs chroniques non cancéreuses,
elles sont d’ailleurs pourvoyeuses d’un fort taux d’addiction. Un seul prescripteur
doit prendre en charge le traitement antalgique du patient. L’efficacité, la tolérance
et l’observance doivent être évaluées à chaque renouvellement d’ordonnance.
Le patient doit être adressé aux spécialistes dans les situations suivantes : la
nécessité d’un avis psychologique en raison de comorbidités psychiatriques
sévères telles qu’une dépression et/ou une anxiété importante ; la nécessité
d’une évaluation pluridisciplinaire et/ou d’un avis d’expert en cas d’antécédents
d’abus médicamenteux, de dépendance, de toxico manie ou de troubles de la
personnalité ; l’échec d’une initiation de traitement par morphiniques à des doses
de 120 mg d’équivalent morphine par jour ; en cas de litiges et/ou de facteurs
socioprofessionnels au premier plan.
3. GESTION DES MORPHINIQUES EN PÉRI-OPÉRATOIRE
Depuis peu, des éléments de preuve s’accumulent en faveur de l’existence
d’une hyperalgésie induite par les morphiniques chez les douloureux chroniques
traités par des morphiniques au long cours [17-19]. Cette hyperalgésie a été
mise en évidence avec des tests de nociception tels que le seuil de tolérance au
chaud et des tests de sommation temporelle avec une stimulation chaude [19]. Il
semblerait que cette hyperalgésie induite par les opioïdes apparaîtrait avec des
faibles doses et très rapidement sur le volontaire sain [20]. Les opioïdes faibles
sont également en cause. Nous avons montré dans un travail mené par notre
équipe la présence d’une hyperalgésie diffuse préopératoire, une douleur et
consommation de morphine plus intense pour une dose moyenne de 40 mg de
sulfate de morphine en préopératoire [21]. Ce point est important, car la prise
d’opioïdes en préopératoire semble être un facteur de risque de douleur aiguë
plus importante et de douleur chronique plus fréquente dans plusieurs modèles
chirurgicaux [19, 22, 23]. Un malade prenant des opioïdes en préopératoire devra
être considéré comme un malade plus vulnérable à la douleur. Nous devons lui
proposer un suivi adapté et l’utilisation large d’anti hyperalgésique est préconisée.

Anesthésie locorégionale - Douleur 59
Les opioïdes devront néanmoins être poursuivis. Les recommandations
d’experts de la SFAR 2009 soulignent que la période péri-opératoire n’est pas le
meilleur moment pour envisager un sevrage ou un réajustement thérapeutique
des patients dépendant des opioïdes. En revanche, un tel objectif peut être
envisagé à distance de l’intervention chirurgicale, dans un contexte de stabilité
et lorsque l’intensité douloureuse a significativement diminué. Lors de la prise
en charge des patients traités par des opioïdes, il est recommandé d’administrer
en préopératoire la dose habituelle de morphinique, ou la dose équi-analgésique
d’un autre opioïde. En dehors des situations d’urgence, l’administration d’opioïdes
antagonistes tels que la naloxone ou la naltrexone, d’agonistes partiels ou d’ago-
nistes-antagonistes tels que la nalbuphine, le butorphanol, la buprénorphine et
la pentazocine, doit être évitée chez des patients dépendant des opioïdes car
ils peuvent entraîner un syndrome de sevrage. Un patch de fentanyl ne doit pas
être retiré dans la période péri-opératoire ou alors une substitution par un autre
opioïde est nécessaire. Le sevrage des morphiniques de palier 2 (codéine, dex-
tropropoxyphène, tramadol) peut avoir des conséquences cliniques importantes.
Ils doivent également être poursuivis, voire substitués par un autre opioïde, y
compris du palier supérieur en tenant compte des doses équi-analgésiques [24].
La rotation des opioïdes correspond au remplacement d’un opioïde par un autre
afin d’améliorer la réponse thérapeutique ou de réduire les effets indésirables.
Le nouvel opioïde doit être débuté à une dose qui ne cause ni toxicité ni
abstinence, suffisamment efficace pour que la douleur ne soit pas plus sévère
qu’avant la rotation. La rotation peut être aussi le passage d’une voie à une autre
plus adaptée au patient. Les calculs de conversion peuvent varier d’une source
bibliographique à l’autre et demeurent empiriques (Tableau I). En pratique nous
pouvons retenir : Morphine per os 60 mg = Oxycodone per os 30 mg = Fentanyl
25 µg.h-1 transdermique = Hydromorphone per os 8 mg
Tableau I
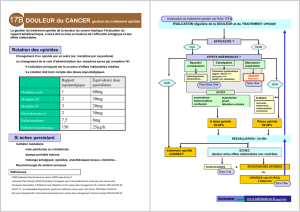
Equivalence des opioïdes
Ratio Equivalence de la dose de morphine orale
Codéine 1/6 60 mg de C = 10 mg de morphine
Dihydrocodéine 1/3 60 mg de DC = 20 mg de morphine
Tramadol 1/5 à 1/6 50 à 60 mg de T = 10 mg de morphine
Péthidine 1/5 50 mg de P = 10 mg de morphine
Morphine orale 1
Morphine IV 3 1 mg de morphine IV = 3 mg de morphine orale
Morphine SC ou IM 2
1 mg de morphine SC = 2 mg de morphine orale
Oxycodone orale 2 5 mg d’O = 10 mg de morphine orale
Hydromorphone 7,5 4 mg d’Hydromorphone = 30 mg de morphine
Buprénorphine SL 30 0,2 mg de B = 6 mg de morphine orale
Nalbuphine SC 2
5 mg de Nalbuphine SC = 10 mg de morphine orale
Fentanyl transdermique variable 25 µg.h-1 = 60 mg de morphine environ
 6
6
 7
7
1
/
7
100%