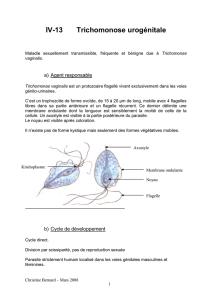
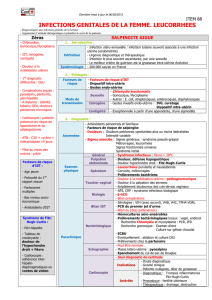
Infections génitales basses chez la femme : cours de médecine
Telechargé par
ahmedsaafi31

1
FACULTE DE MEDECINE IBN ELJAZZAR DE SOUSSE
LES INFECTIONS GENITALES BASSES DE LA
FEMME
4ème année Médecine
Année Universitaire 2018 – 2019
Pr Ag Khlifi Abdeljalil

2
OBJECTIFS EDUCATIONNELS
A – Reconnaitre les signes et symptômes des infections génitales basses
B – Identifier les facteurs de risque des infections génitales basses (IGB)
C – Reconnaitre les principaux agents pathogènes des IGB
D – Distinguer par les données de l’interrogatoire et de l’examen physique une
vulvovaginite candidosique
E – Distinguer par les données de l’interrogatoire et de l’examen physique une
IGB à trichomonas vaginalis
F – Distinguer par les données de l’interrogatoire et de l’examen physique une
vaginose bactérienne
G – Distinguer par les données de l’interrogatoire et de l’examen physique une
gonorrhée
H – Proposer l’ordonnance thérapeutique d’une IGB (en tenant compte de
l’agent pathogène)
I – Reconnaitre les IGB à déclaration obligatoire
J – reconnaitre les IGB nécessitant un traitement du couple et proposer le
traitement du partenaire.

3
I- Introduction :
Les infections génitales basses sont très fréquentes, responsable d’inconfort, d’absentéisme
et de dysfonction sexuelle.
La symptomatologie est dominée par les leucorrhées.
Les agents pathogènes sont multiples : parasites (trichomonas vaginalis), mycose (candida
albicans), bactéries (gardnerella vaginalis, gonocoque, syphilis) ou virus (herpes simplex).
Elles sont dominées par les infections candidosiques (candida albicans +++).
Le diagnostic est souvent facile à l’examen clinique.
Elles peuvent constituer la première phase d’une infection génitale haute.
Elles posent un problème du fait de leur caractère souvent récidivant.
Le traitement doit être adapté à fin d’éviter les récurrences.
II- Définition :
C’est une infection du bas appareil génital féminin (vulve, vagin et exocol) à l’origine de
manifestations cliniques variées dominées par les leucorrhées.
III- Fréquence :
La fréquence exacte est difficile à préciser, on estime que trois femmes sur quatre
consultent au moins une fois dans leur vie pour un épisode d’infection génitale basse.
Les récidives sont fréquentes : 40 à 50% de ces femmes consultent pour un deuxième
épisode et 10 à 15% passent à la chronicité (quatre épisodes pendant une année).
IV- Physiopathologie :
La partie basse de l’appareil génital comprend une flore polymicrobienne riche, dominée par
les lactobacilles (flore commensale de Doderlin) spécifiquement adaptée à la muqueuse
vaginale. Ces bactéries transforment le glycogène contenu dans les cellules vaginales et
cervicales en acide lactique. Celui-ci explique le pH vaginal acide qui est indispensable au
maintien de ces germes commensaux et qui empêche la pullulation de germes pathogènes.
Les moyens de défense du bas appareil génital sont représentés, outre cette flore
microbienne commensale, par trois moyens principaux :

4
- La glaire cervicale : riche en immunoglobulines et constitue une barrière mécanique
et immunologique contre les germes pathogènes ;
- L’acidité vaginale : le PH vaginal normal : 3.8 – 4.6 (voir annexe) ;
- La disposition anatomique et la muqueuse vaginale épaisse (épithélium malpighien
pluristratifié : 6 couches) rendant la pénétration des germes à travers cette
muqueuse très difficile voire impossible. En plus, la muqueuse vaginale libère des
sécrétions physiologiques riches en immunoglobulines (IgG) qui empêchent le
développement des germes pathogènes.
Tout facteur pouvant altérer un ou plusieurs de ces moyens de défense favorise la survenue
d’infection génitale.
A- Facteurs favorisants :
- Hygiène intime excessive ;
- Antibiothérapie à large spectre ;
- Climat hormonal : terrain d’hypo-oestrogénie;
- La multiparité ;
- Avorterments curetés ;
- Rapports sexuels fréquents, surtout multipartenaires : le sperme a un PH alcalin, la
persistance intravaginale du sperme entraine une neutralisation de l’acidité vaginale.
- Toutes causes d’immunodépression : diabète ; néoplasie ; corticothérapie au long
court ; grossesse.
B – Causes déclenchantes :
- Contaminations vénériennes : infections à germes spécifiques.
- Contamination infectieuse d’autre origine : peau, gorge, dents, et surtout urinaire et
digestive.
C – Erreurs à ne pas faire :
- Méconnaitre une infection utéro-annexielle
- Penser que les bactéries de portage sont responsables : streptocoque B,
entérocoque, H.influenzae, staphylocoque auréus, E.coli, sauf contexte à risque.

5
V- Etude clinique :
A- Interrogatoire :
Facteurs favorisants ;
Plaintes : (signes fonctionnels):
Ecoulement vaginal (leucorrhées) : ++++
Prurit
Douleurs avec sensation de brûlures vulvaires et/ou vaginales, associées ou
Les dyspareunies (le plus souvent orificielle).
Des signes urinaires: brulures mictionnelles (de fin de miction) responsables
de dysurie. Ses signes peuvent être associés en dehors de toute infection
urinaire.
Les symptômes du (ou des) partenaire(s) sexuel(s) ;
Les circonstances de survenue : au décours d’un rapport sexuel, après un
avortement cureté,…
Les signes généraux : douleurs pelviennes et fièvre sont absentes en dehors
d’une infection génitale haute associée.
B- L’examen physique :
Comprend l’examen de la vulve et des régions inguinales, périnéales et anales complété par
l’examen des orifices des glandes Skene et de Bartholin et de l’orifice uréthral.
1- Inspection : doit permettre de :
Rechercher un érythème vulvaire tout en précisant son étendue, des ulcérations,
des lésions de grattage et l’existence éventuelle de vésicules ou de condylomes
acuminés qui peuvent être associés à des localisations vaginales et/ou cervicales.
Préciser les caractéristiques des leucorrhées : aspect, abondance, couleur et
odeur.
2- L’examen au spéculum :
Souvent douloureux permet de préciser les caractéristiques des leucorrhées et l’aspect
de la glaire cervicale (afin d’éliminer une leucorrhée physiologique) et rechercher des
signes inflammatoires cervicaux. On profite de cet examen pour faire un prélèvement
vulvo-vaginal.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%