13-Trichomonoses

IV#13&TRICHOMONOSE&
1!
!
Pharmaetudes!
1!
Trichomonose&urogénitale&
&
"#$! %! Trichomonas+ vaginalis," &#'! $()! *+! ,-.$!/+#($!01'23$/)'42!($5#$**$6$2)!).+2(6'(('7*$!0+2(!*$!
6420$8!9$(!:466$(!(42)!$2!;<2<.+*!0$(!=4.)$#.(!(+'2(>!+(?6=)46+)'&#$(!4#!=$#!(?6=)46+)'&#$(8!
9$!)+#5!0$!).+2(6'(('42!*4.(!01#2!.+==4.)!($5#$*!$()!0$!@AB8!
C1$()!#2!=.4)4D4+'.$!3*+;$**<!E'E+2)!$5/*#('E$6$2)!0+2(!*$(!E4'$(!;<2')4F#.'2+'.$(8!
G4#(F$67.+2/:$6$2)!0$(!G+./46+()';4=:4.+8!
!
1&Agent&responsable&
Trichomonas+vaginalis+
!
1.1 &Morphologie&
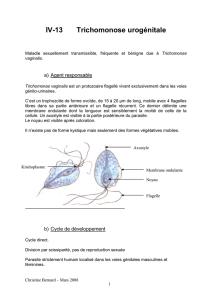
Forme&végétative&:&Trophozoïte&
- ,HFIA!µ6!0$!*42;>!34.6$!4E4J0$!
- 4& flagelles!+2)<.'$#.(!).-(! 647'*$(! =+.)+2)! 01#2!
7*<=:+.4=*+()$8!
- Mobilité&caractéristique&:&«&en&tourniquet&»&à&l’état&frais&
- K! =.<($2/$! 01#2! 3*+;$**$! L!.</#..$2)!M! /4**<! %! *+! =+.4'! 0#!
=+.+(')$!N!membrane&ondulante!O/4#.)$>!64')'<!0$!*+!/$**#*$!
- P.<($2/$! 01#2! +54()?*$!N! <*<6$2)! '6647'*$! &#'! =+.)! 0#! 7*<=:+.4=*+()$! $)! ).+E$.($! )4#)! *$!
=+.+(')$!
- C4()+!N!<*<6$2)!&#'!(#==4.)$!*$!=+.+(')$!
- Q4?+#!#2'&#$>!4E+*+'.$>!$5/$2).<!$2!=+.)'$!+2)<.'$#.$!$)!E'('7*$!+=.-(!/4*4.+)'42!
- R#*)'=*'/+)'42!#2'&#$6$2)!=+.!(/'(('=+.')<8!
Pas&de&forme&kystique&!&
&
1.2 &Cycle&évolutif&&
- P+.+(')$!().'/)$6$2)!:#6+'2!N!IST&
- S4#/:$!)4#)$!*+!(=:-.$!#.<).4FE+;'2+*$!/:$D!*+!3$66$!O!/+E')<!;<2')+*$!K!+==+.$'*!#.'2+'.$!T!
- S4#/:$!)4#)$!*+!(=:-.$!#.<).4F=.4()+)'&#$!/:$D!*1:466$!O!;*+20!K!=.<=#/$!K!=.4()+)$!$)/U!T!
- G#.E')!=$#!0$!)$6=(!0+2(!*1$2E'.422$6$2)!N!,!%!I:!(#.!(#.3+/$!:#6'0$!$)!IV:!0+2(!*1#.'2$!4#!
*$!(=$.6$!
- C420')'42(!+0<&#+)$(!N!
WXYC!
=Z!H>HF[!
+2+<.47'4($!
:#6'0')<!.$*+)'E$!N!).-(!($2('7*$!%!*+!0$(('//+)'42!
- /42)+6'2+)'42!$5/*#('E$6$2)!=0)!*$(!.+==4.)(!($5#$*(!N!cycle&direct&
- =+.+(')4($!$5/$=)'422$**$!/:$D!*+!=$)')$!3'**$!+E+2)!*+!=#7$.)<!O=+.!*'2;$!:#6'0$T!
!
2 Clinique&
9+!0'((<6'2+)'42!0#!=+.+(')$!$()!3+E4.'(<$!=+.!*1+7($2/$!3.<&#$2)$!0$!(';2$(!/*'2'&#$(!/:$D!*1:466$8!
\2! 24)$! #2$! +((4/'+)'42! 3.<&#$2)$! +E$/! Candida" albicans!4#!+E$/!*$!]424/4&#$!$)!0$!=?4;-2$(!
7+2+*(8!
!
!

!
!
2!
• Chez&la&femme&:&
- ^4.6$!+(?6=)46+)'&#$!0+2(!,A!%!,HB!0$(!/+(!
- Vulvovaginite&aigue!0+2(![AFXAB!0$(!/+(8!
o _2/#7+)'42!0$!V!`4#.(!%!,!64'(!
o Leucorrhée!+7420+2)$>!(=#6$#($>!+<.<$>!7*+2/a`+#2$aE$.)>!2+#(<+7420$!$)!
/42)'2#$**$8!
o Prurit& vulvaire& intense!+E$/!($2(+)'42!0$!7.b*#.$!OE+!+6$2$.!*+!3$66$!%!
/42(#*)$.T8!
o C+(!0$!dyspareunie!O/4J)!04#*4#.$#5T8!
o P+.34'(!/?()')$>!#.<).')$!O0?(#.'$>!=4**+c'#.'$>!7.b*#.$(!6'/)'422$**$(T!
o d! *1$5+6$2!N!E#*E$!.4#;$!E'3!+E$/!$5(#0+)!e! '2).40#/)'42! 0#! (=</#*#6! ).-(!
04#*4#.$#($!e! 6#&#$#($! E+;'2+*$! .4#;$! </+.*+)$! +E$/! #2! piqueté&
hémorragique&plus&foncé&en&«&peau&de&panthère&»!e!f0-6$!E#*E+'.$8!
o g5'()$2/$!0$!/46=*'/+)'42(!=*#(!:+#)$(!N!cervicites,&salpingites!
&
• Facteurs&favorisants&chez&la&femme&:&
- Z?=434**'/#*'2<6'$!
- "<.-;*$6$2)!:4.642+*!N!;.4(($(($>!6<24=+#($>!=<.'40$!(#'E+2)!*$(!.-;*$(!
- d*/+*'2'(+)'42!0$(!(</.<)'42(!E+;'2+*$(!
&
• Chez&l’homme&:&
- Asymptomatique&dans&90%&des&cas&N!3+E4.'($!*+!0'((<6'2+)'42!0$!*1'23$/)'42!
- Urétrite& discrète!O$2! ;<2<.+*>! $**$! $()! .$(=42(+7*$! 0$! HF,HB! 0$(! #.<).')$(! 242!
;424/4//'&#$(!/:$D!*1:466$T!N!
g/4#*$6$2)!6#/4F=#..#*$2)!!
P.#.')!
P.<($2/$!*$!6+)'2!01#2$!(<.4(')<!+#!2'E$+#!0'!6<+)!
h+.$6+2)!7.b*#.$!#.<).+*$!%!*+!6'/)'42!
gE4&#$! #2$! ;424/4//'$! 6+'(! /42)+;$! =*#(! *42;! O,H`! $2! 64?$22$!
/42).$!WFH`!=4#.!]424/4&#$T!
- /46=*'/+)'42(!.+.$(!N!7+*+2')$(>!/?()')$(!$)!=.4()+)')$(!
!
3 Diagnostic&biologique&
3.1 &Diagnostic&de&présomption&
#&Notion&de&zone&d’endémie&:!/1$()!#2$!6+*+0'$!/4(64=4*')$!$)!#7'&#')+'.$!O_GS!).-(!3.<&#$2)$T!
F!C*'2'&#$8!
3.2 &Diagnostic&de&certitude&
h$=4($! $(($2)'$**$6$2)! (#.! *$! diagnostic¶sitologique>! /+.! '*! 21?! +! =+(! +(($D! 01d/! O=+.+(')4($!
=$#!=.43420$T8!
!
a)&Précautions&à&prendre&lors&du&prélèvement&chez&la&femme&:&
• \2! =.<*-E$! *+! ! glaire& cervicale!+E+2)!)4#)$!)4'*$))$!'2)'6$>!+E+2)!)4#)!)))!$)!$2!<E')+2)!*$(!
.+==4.)(!IVFV@:!+E+2)!
• \2!=4($!*$!(=</#*#6!(+2(!*#7.'3'+2)!O04#*4#.$#5!%!/+#($!0$!*1'23*+66+)'42T!
• P.<*-E$6$2)!=+.!</4#E'**42!()+20+.0!4#!%!*+!/#.$))$!='=$))$('!</4#*$6$2)!'2)$2($!
• \#!42!*+E$!*+!/+E')<!E+;'2+*$!+E$/!&*&!69!0$!(<.#6!=:?!)'<0')!

IV#13&TRICHOMONOSE&
3!
!
Pharmaetudes!
3!
• \2!24)$!*1+(=$/)!0$!*+!6#&#$#($>!*+!=.<($2/$!0$!*$#/4..:<$>!*$!=Z&
&
b) Précautions&à&prendre&lors&du&prélèvement&chez&l’homme&:&
• =.<*-E$6$2)! *$! 6+)'2! +E+2)! )4#)$! 6'/)'42! 6+)'2+*$!N! 42! .$/#$'**$! *$(! ,$.(! `$)(! =#'(! 42!
/42/$2).$!O/#*4)!0$!/$2).'3#;+)'42T!
• =.<*-E$6$2)!0$(!(</.<)'42(!+#!2'E$+#!0#!6<+)!#.'2+'.$!
• *$!6+((+;$!0$!*+!=.4()+)$!+#;6$2)$!*+!($2('7'*')<!0#!=.<*-E$6$2)!
!
c) Observation&du&prélèvement&:&
• $5+6$2!$5)$6=4.+2<!6'/.4(/4='&#$!N!à&l’état&frais&+++&
• 0'.$/)$6$2)>!(+2(!/4*4.+)'42>!0+2(!0#!(<.#6!=:?!%!WXYC!
• 42!47($.E$!*+!647'*')<!L!$2!)4#.2'&#$)!M!4#!$2!L!)4#.7'**42!M!
• 42!=$#)!+#(('!3+'.$!#2!3.4))'(!O(</:<!$)!3'5<!%!*1+*/44*F<):$.T!($/!/4*4.<!+#!]'$6(+!4#!+#!i*$#!
0$!C.<(?*!
!
d) Autres&techniques&:&
• mise&en&culture&sur&milieux&spéciaux&:!milieu&de&Roiron!%!WXYC>!6'*'$#!0'=:+('&#$!0$!P+()$#.!
O.<(#*)+)(!$2!WFX`T!
• _^!0'.$/)$!+E$/!d/!6424/*42+#5!
• PCh!O=+(!$2!.4#)'2$T!
!
d))$2)'42!j!N! '*! ?! +! 2</$((')<! 0$! 3+'.$! #2! 0'+;24()'&#$! 0'33<.$2)'$*! O24)+66$2)! +E$/! Trichomonas"
intestinalis!$)!tenaxT!
!
!
4 Traitement&
- _*!3+#)!).+')$.!('6#*)+2<6$2)!*$(!I!=+.)$2+'.$(!
- gE')$.!4#!=.4)<;$.!*$(!.$*+)'42(!($5#$**$(!=$20+2)!*$!)))!
- Femme&enceinte&N!)))!('!(?6=)46+)'&#$>!+//4#/:$6$2)!=.<6+)#.<!0b!%!*+!).'/:46424($!
4#!('!.'(&#$!01'23$/)'42!0#!24#E$+#!2<8!\2!3$.+!=*#)k)!#2!)))!*4/+*!$)!=4#.!*+!3$66$!&#'!
+**+')$!N!6<).42'0+D4*$!04($!#2'&#$!+E$/!+..l)!0$!*1+**+')$6$2)!=0)!IV:8!
!
• Traitement&minute&:&
Tinidazole&FASIGYNE&N!I;!=.'($!#2'&#$!!
Ornidazole&TIBERAL&N!,>H;!+=.-(!.$=+(!0#!(4'.!O:4(=')T!
Secnidazole&SECNOL&N!I;!
Metronidazole&FLAGYL&N!I;!
Fm!)))!$2!04($!#2'&#$!%!.$24#E$**$.!,A!%!WA`!=*#(!)+.0!OL!)))!3*+(:!MT!
!
• Traitement&long&:&&
Fm!=4#.!*$(!34.6$(!#.'2+'.$(>!*$(!.$/:#)$(>!/:$D!*1:466$!=4#.!<E')$.!*$(!+))$'2)$(!=.4()+)'&#$(!
Métronidazole&FLAGYL&N!HAA!6;a`!=0)!,A`!!!!!KaF!!!!,!4E#*$a`!/:$D!*+!3$66$!
Ténonitrozole&ATRICAN&N!,!/+=(#*$!]h!6+)'2!$)!(4'.!=0)!V!`!
!
!
!

!
!
4!
5 Prophylaxie&
- 0'33'/'*$! /+.! *$(! 0<.-;*$6$2)(! :4.642+#5! %! .<=<)')'42(! /:$D! *$(! 3$66$! 3+E4.'($2)! *$(!
S.'/:46424($(!
- ).+')$.!*$(!I!=+.)$2+'.$(!
- =.4=:?*+5'$!0$(!_GS!N!.+==4.)(!=.4)<;<(!
!
!
!
!
!
!
!
1
/
4
100%