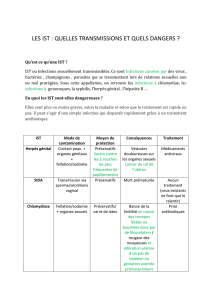
infections genitales de la femme. leucorrhees

Dernière mise à jour le 06/05/2013
ITEM 88
INFECTIONS GENITALES DE LA FEMME. LEUCORRHEES
- Diagnostiquer une infection génitale de la femme.
- Argumenter l’attitude thérapeutique et planifier le suivi de la patiente.
Zéros
SALPINGITE AIGUE
- Chlamydiae,
Gonocoque,
Mycoplasme
- IST, iatrogénie,
contiguïté
- Douleur à la
mobilisation utérine
- 1
ier
diagnostic
différentiel : GEU
- Complications aiguës :
pyosalpinx, péritonite,
péri-hépatite
- A distance : stérilité
tubaire, GEU, douleurs
pelviennes chroniques
- Cœlioscopie : patiente
prévenue du risque de
laparotomie et de
salpingectomie
- ATB : C3G + cycline +
métronidazole 14 jours
- Mise au repos des
ovaires : pilule
Facteurs de risque
d’IST :
- Age jeune
- Précocité du 1
ier
rapport sexuel
- Partenaires
multiples
- Bas niveau socio-
économique
- Antécédents d’IST
Syndrome de Fitz-
Hugh-Curtis :
- Péri-hépatite
- Tableau de
cholécystite :
douleur de
l’hypochondre
droit + fièvre
- Cœlioscopie :
adhérence inter-
hépato-
diaphragmatiques en
cordes de violon
1. Introduction :
Définition
- Infection utéro-annexielle : infection tubaire souvent associée à une infection
utérine (endométrite)
- Urgence diagnostique et thérapeutique
- Infection le plus souvent ascendante, par voie sexuelle
- Le meilleur critère de guérison est la grossesse intra-utérine évolutive
Epidémiologie
- 200 000 cas/an en France
2. Etiologies :
Facteurs de
risque
- Facteurs de risque d’IST
- Dispositif intra-utérin
- Gestes endo-utérins
Mode de
transmission
Sexuelle
-
Chlamydia trachomatis
- Gonocoque, Mycoplasme
- Autres : E. coli, streptocoques, entérocoques, staphylocoques
Iatrogène - Gestes invasifs endo-utérins : IVG, curetage
Dispositif intra-utérin
Contigüité - Exceptionnelle à partir d’une appendicite, d’une sigmoïdite
3. Diagnostic :
Anamnèse
- Antécédents personnels et familiaux
- Facteurs de risque de salpingite
- Douleurs : Douleurs pelviennes spontanées plus ou moins latéralisées
Intensité variable
- Signes associés : Signes généraux : syndrome pseudo-grippal
Métrorragies, leucorrhées
Signes fonctionnels urinaires
Syndrome rectal
Examen
physique
Général - Syndrome infectieux : fièvre > 38°C
Palpation
abdominale
- Douleur, défense hypogastrique
- Douleur hypochondre droit : Fitz-Hugh-Curtis
Spéculum
- Leucorrhées purulente et nauséabonde
- Cervicite, métrorragies
- Prélèvements bactériens
Toucher vaginal
- Douleur à la mobilisation utérine : pathognomonique
- Douleur à la palpation des annexes
- Empâtement douloureux des culs-de-sac vaginaux
Paraclinique
Biologie
- NFS, CRP : syndrome infectieux biologique
- β
ββ
β-hCG
- Bilan préopératoire
Bilan IST
- Sérologies : VIH (avec accord), VHB, VHC, TPHA-VDRL
- PCR du premier jet d’urine
- Bilan du (des) partenaire(s)
Bactériologique
- Hémocultures aéro-anaérobies
- Prélèvements bactériologiques locaux : vagin, endocol
Recherche Chlamydia et mycoplasme : PCR, IFD
Recherche gonocoque : Examen direct
Culture sur gélose chocolat
- ECBU
- Eventuellement : ablation et culture DIU
- Prélèvements chez le partenaire
Echographie
- Peut être normale
- Masse latéro-utérine : pyosalpinx
- Epanchement du cul-de-sac de Douglas
Cœlioscopie
- Seul diagnostic de certitude
Indications
- Doute diagnostique
- Gravité clinique
- Patiente nulligeste, désir de grossesse
Intérêts
- Diagnostique : Trompes inflammatoires
Fitz-Hugh-Curtis
- Pronostique : fertilité ultérieure
- Thérapeutique : drainage, destruction

Dernière mise à jour le 06/05/2013
adhérences, toilette péritonéale
4. Diagnostics différentiels :
- Appendicite aiguë
- Grossesse extra-utérine
- Infection urinaire
- Autres algies pelviennes : torsion d’annexe, endométriose…
- Pathologie hépato-biliaire
- Sigmoïdite diverticulaire
5. Complications :
Aiguës
Abcès pelviens - Diagnostic échographique et cœlioscopique
- Traitement par drainage chirurgical
Péritonite aiguë - Péritonite à point de départ tubaire
Tardives
Stérilité tubaire - Salpingite : première cause stérilité tubaire
GEU - Risque relatif x 10
Récidive
- 20% : Traitement mal conduit
Traitement inadapté
Absence de traitement du partenaire
Salpingite
chronique
- Le plus souvent asymptomatique
- Douleurs pelviennes chroniques
- Dyspareunie
- Syndrome de Fitz-Hugh-Curtis
- Indication à une cœlioscopie
Algies - Algies pelviennes chroniques malgré un traitement bien conduit
Autres - Avortement spontané précoce par inflammation de l’endomètre
- Dystrophie kystique ovarienne
6. Traitement :
Orientation - Hospitalisation en urgence en gynécologie
Mise en
condition
- A jeun
- Pose de voie veineuse périphérique
- Repos strict au lit
Symptomatique - Rééquilibration hydroélectrolytique
- Antalgiques + antipyrétiques : paracétamol 4x1g/jour
Traitement
médicamenteux
- Antibiothérapie probabiliste 14 jours
o Ofloxaxine + Métronidazole +/- C3G (dose unique)
- Alternatives : C3G (dose unique) + Azithromycine + Moxifloxacine
C3G (dose unique) + Doxycycline + Métronidazole
- A adapter à l’antibiogramme
- Relais
per os
à l’obtention de l’apyrexie
Traitement
chirurgical
- Si cœlioscopie indiquée
- Exploration : appréciation de la fertilité ultérieure
- Prélèvements multiples
- Traitement curatif : Adhésiolyse
Lavage péritonéal
Drainage
Mesures
associées
- Contraception par œstro-progestatif : mise au repos ovarien
- Education IST de la patiente et du partenaire
- Protection des rapports sexuels
- Traitement du (des) partenaire(s)
- Eviter l’exposition solaire (doxycyline)
- Arrêt de travail 1 mois
Surveillance
- Clinique et paraclinique
- Réévaluation clinique entre 3 et 5 jours après le début du traitement
- Cœlioscopie de contrôle à 3 mois si désir de grossesse : adhésiolyse
- Dépistage à 6 mois des recontaminations par C. trachomatis ou gonocoque
- Echographie précoce en cas de grossesse : recherche une GEU

Dernière mise à jour le 06/05/2013
LEUCORRHEE
-
IST : Chlamydiae,
Gonocoque
- Traitement des 2
germes : azytromycine
+ C3G
- Physiologiques
- Candida albicans :
vulvo-vaginite,
leucorrhées
grumeleuses et
blanchâtres ;
traitement : ovule +
crème antifongique
- Trichomonas
vaginalis : IST :
leucorrhées verdâtres,
parasite mobile à
l’examen direct ;
traitement : Flagyl PO +
ovule
- Gardnerella vaginalis :
vaginose : test à la
potasse ; clue cells à
l’examen direct ;
traitement :
antifongique
Leucorrhées
physiologiques :
- Blanche,
transparente
- Inodore
- Pas de signe
associé
- Augmente en
période pré-
ovulatoire
- Pas de signe chez
le partenaire
- Bacille de Doderleïn
à l’examen direct
Leucorrhées
pathologiques :
- Colorées
- Malodorante
- Signes associés
- Signes chez le
partenaire
- Pas de variation au
cours du cycle
- PNN altérés et
présence de germe
1. Examen clinique :
Interrogatoire
- Caractéristiques : abondances, aspect, odeur, variation au cours cycle
- Circonstances : Caractère récent ou modification récente
Traitement médical : antibiotiques, contraception orale
Geste endo-utérin, changement de partenaire
- Signes associés : Fièvre, prurit vulvaire, douleur pelvienne
Dyspareunie, signes fonctionnels urinaires
- Signes chez le partenaire
- Facteurs de risque d’IST
- Antécédents médico-chirurgicaux, traitement en cours
Examen
clinique
- Température
- Inspection : vulvite, lésions de prurit
- Spéculum : Leucorrhée : aspect, abondance et couleur
Recherche d’une vaginite, d’une cervicite
- Toucher vaginal : recherche une douleur
- Examen direct au microscope
- Test à la potasse (Sniff test)
Paraclinique - Prélèvements vaginaux : recherche de mycoplasme, Chlamydiae, Gonocoque
- Bilan IST
2. Vaginose bactérienne :
Agent pathogène -
Gardnerella vaginalis
: BGN commensal
Examen clinique
- Leucorrhée abondante, grisâtre et nauséabonde
- Test à la potasse + (odeur poisson pourri) + pH vaginal alcalin
- Présence de Clue-cell (pathognomonique)
Traitement
- Antifongique : métronidazole PO en prise unique
- Discuter traitement du partenaire
- Rassurer les patientes : ce n’est pas une IST
3. Vulvo-vaginite à Candida albicans :
Facteurs de
risque
- Hyper-acidité vaginale
- Variations hormonales : grossesse et ménopause
- Pathologies générales : diabète, immunodépression
- Iatrogène : antibiothérapie, pilule œstro-progestative, corticothérapie
- Hygiène locale inadaptée : toilette excessive ou antiseptique local
- Causes locales : vêtements trop serrés, chaleur…
Clinique
- Leucorrhée blanche et grumeleuse, inodore (« lait caillé »)
- Signes fonctionnels : prurit et brûlures vulvaires, dyspareunie
- Examen clinique : Lésions de grattage vulvaire avec œdème vulvaire
Vaginite : vagin rouge
- Le diagnostic est clinique
Traitement
- Antifongique local : Ovule vaginale unidose
Pommade antifongique pour application vulvaire 10j
- Mesures associées : Traitement du partenaire : crème antifongique 10 jours
Savon alcalin
Sous-vêtement en coton, éviter pantalon trop serré
- Rassurer les patientes : ce n’est pas une IST
Mycose
récidivante
4 /an
- Recherche et traitement facteur favorisant
- Traitement du partenaire
- Réalisation d’un antimycogramme : Décontamination digestive
Traitement antifongique systémique
- Restauration flore vaginale
4. Infections sexuellement transmissibles :
Trichomonas
vaginalis
Facteurs de risque
- Alcalinisation du milieu, hypo-œstrogénie
Examen clinique
- Leucorrhée verdâtre, nauséabonde et bulleuse
- Vulvo-vaginite : piqueté hémorragique
- Cervicite : col rouge framboisé
- Extemporané : PNN et protozoaire flagellé et mobile
Traitement
- Traitement de la patiente et du partenaire
- Métronidazole PO en prise unique +/- ovule
- Savon acide
Bactérienne - Streptocoques B, E coli, S. Aureus : clinique variable
- Diagnostic paraclinique : prélèvement vaginal + culture
Chlamydia

Dernière mise à jour le 06/05/2013
pathogène à
l’examen direct
Cervicites Mycoplasme - Le plus souvent asymptomatiques, cf. item 95
Gonocoque - Leucorrhées jaunes ou verdâtres, cf. item 95
Endométrite - Fièvre, leucorrhées et douleurs pelviennes
5. Néoplasiques :
- Eliminer une néoplasie cervicale devant des leucorrhées
1
/
4
100%