!"#$%&'(%)%*+,*-,./+"0!#%
!
12"1#3!44#$#5"%+.1"!6-#%
1+!=!obstruction!à!l’éjection!du!VG!:!valvulopathie!la!plus!fréquente,!de!progression!lente,!longtemps!asymptomatique!
-!Apparition!d’un!789:;<=>%:<%?8<@@;A=%B<=>8;CDEAF9A8>;GD<!(PVG!>!PAo),!normalement!minime!(2-5!mmHg)!
-!4D8CH987<%@I@>AE;GD<%?D8<!par!&!de!la!post-charge!"!adaptation!du!VG!par!HI?<8>8A?H;<%?98;J>9E<%CA=C<=>8;GD<K%@9=@%
:;E9>9>;A=,%avec!9E>J89>;A=%:<%E9%CA=>89C>;E;>J!réversible!puis!irréversible,!et!possible!insuffisance!coronarienne!(angor!d’effort)!
-!+E>J89>;A=%?8JCAC<%:<%E9%:;9@>AE<!(altération!de!la!compliance!et!ralentissement!de!la!relaxation)!et!>98:;B<%:<%E9%@I@>AE<!
Etiologie(
LJ7J=J89>;M%
N%1+%C9EC;M;J%=!O9E9:;<%:<%$A=CP<Q<87!:!cause!la!plus!fréquente,!surtout!chez!le!sujet!âgé!
-!Lésion!:!calcification!de!la!valve!et!de!l’anneau!aortique,!dilatation!fréquente!de!l’aorte!initiale!
/A@>F
8HDO9>;@O9E%
=!Généralement!1+!associé!à!une!!+!et!une!9>><;=><%O;>89E<!(1$%R%!$)!:!devenue!rare!en!France!
-!Adulte!jeune!ou!d’âge!moyen,!émigré!d’Afrique!du!Nord!ou!Europe!de!l’Est!
-!Lésion!:!MD@;A=%:<@%CAOO;@@D8<@,!8J>89C>;A=%:<@%B9EB<@!
3A=7J=;>9E%
-!S;CD@?;:;<%:!à!évoquer!chez!le!patient!jeune!(30-65!ans),!surtout!en!cas!d’antécédents!familiaux,!
souvent!associé!à!un!9=JB8;@O<%:<%ET9A8><%9@C<=:9=><!ou!plus!rarement!à!une!CA98C>9>;A=%9A8>;GD<!
-!Autre!:!O9EMA8O9>;A=!@D@FB9EBDE9;8<!(±!dans!un!syndrome!polymalformatif)!ou!@AD@FB9EBDE9;8<!
Diagnostic(
SF!
"!Un!RA!non!serré!n’entraîne!pas!de!symptôme!:!les!signes,!à!l’effort!puis!au!repos,!traduisent!un!RA!serré%
F%LI@?=J<%:T<MMA8>%:!symptôme!le!plus!fréquent!
F%+=7A8%:T<MMA8>%:!75%!des!RAs,!souvent!associé!à!des!lésions!coronariennes!(même!terrain)!
F%4I=CA?<%:T<MMA8>%:!25%!des!RAs!
-!"8ADQE<@%:D%8I>HO<%B<=>8;CDE9;8<!(dus!à!l’HVG)!avec!8;@GD<%:<%OA8>%@DQ;><!
-!"8ADQE<@%:<%CA=:DC>;A=%9D8;CDEAFB<=>8;CDE9;8<!(extension!des!calcifications!au!septum)!
-!!=@DMM;@9=C<%C98:;9GD<%)%tardive,!de!mauvais!pronostic!(décès!dans!les!2!ans)!
SC!
4ADMME<%:<%
1+%
-!Méso-systolique,!crescendo!puis!decrescendo,!avec!maximum!plus!tardif!si!RA!serré!
-!Timbre!dur!et!râpeux%
-!Maximum!au!foyer!aortique!ou!au!bord!gauche!du!sternum,!irradiant!aux!carotides!
-!Renforcé!après!les!diastoles!longues!(en!cas!d’arythmie)!!
DD!
Souffle!d’obstruction!d’une!CMO,!IM,!CIV,!rétrécissement!pulmonaire,!athérome!aortique!
Autres!signes!
asucultatoires!
F%S&!:;O;=DJ%AD%9QAE;%@;%1+%@<88J,!normal!si!RA!peu!serré!!
-!L;O;=D>;A=%:<%S(!±!CE;CP%?8A>A@I@>AE;GD<!si!valves!souples!(RA!rhumatismal!ou!congénital)!
F%U9EA?%?8J@I@>AE;GD<!(B4)!
Palpation!
-!V8JO;@@<O<=>%?9E?9>A;8<%:!perçu!avec!le!plat!de!la!main!au!foyer!aortique,!patient!en!fin!
d’expiration!penché!en!avant!"!généralement!RA!hémodynamiquement!significatif!
-!#E987;@@<O<=>%:D%CHAC%:<%?A;=><!(RA!évolués)!:!dévié!en!bas!et!à!gauche!
PC%
#3U%
F%0U*%:<%>I?<%@I@>AE;GD<!(non!systématique)!:!rotation!axiale!gauche,!&!des!indices!de!Lewis!et!Sokolow!
et!de!l’onde!R!en!aVL!(>!11!mm),!négativation!des!ondes!T!en!dérivations!précordiales!gauches!
-%0I?<8>8A?H;<%9D8;CDE9;8<%79DCH<!
-!Recherche!des!>8ADQE<@%:<%CA=:DC>;A=%9D8;CDEAFB<=>8;CDE9;8<!et!du!8I>HO<%B<=>8;CDE9;8<!
1/%
-!Cœur!peu!ou!non!augmenté!de!volume%
-!Silhouette!cardiaque!:!dilatation!de!l’aorte!initiale,!hyperconcavité!de!l’arc!moyen!gauche!
#""%
Diagnostic!
F%+D7O<=>9>;A=%:<@%B;><@@<@%@9=7D;=<@%W%>89B<8@%E9%B9EB<%9A8>;GD<%XY%&KZ%O[@\%
F%39EC;M;C9>;A=!et!8<O9=;<O<=>@!de!la!valve!aortique,!ouverture!sigmoïde!diminuée!
-!Autre!cause!:!Q;CD?@;:;<K%MD@;A=%8HDO9>;@O9E<K%O<OQ89=<%@AD@%AD%@D?89FB9EBDE9;8<!
-!Recherche!de!valvulopathie!et!d’atteinte!aortique!(surtout!si!bicuspidie)!associée!
Quantification!
F%39ECDE%:<%E9!@D8M9C<%9A8>;GD<%:!normale!=!2!à!3,5!cm2,!1+%@<88J%]%(%CO&%(ou!]%^K_%
CO&[O&!de!surface!corporelle)K%C8;>;GD<!si!`%^KaZ%CO&!ou!`%^Kb%CO&[O&%43!
F%*O9c%9A8>;GD<%)%1+%@<88J%Y%b%O[@%
F%U89:;<=>%OAI<=%<=>8<%E<%*U%<>%ET9A8><%:!1+%@<88J%Y%b^%OO07%
"!Le!gradient!ne!peut!être!calculé!que!si!le!FEVG!et!le!débit!cardiaque!sont!normaux!
Retentissement!
F%0*U%CA=C<=>8;GD<,!d’importance!mal!corrélée!au!degré!de!RA!
F%V#*U!longtemps!conservée!"!de!mauvais!pronostic!si!FEVG!altéré!
-!0"+/!tardive!
#".%
-!Si!patient!non!échogène,!mesure!de!l’anneau!aortique!avant!TAVI!ou!suspicion!d’endocardite!

Diagnostic(
PC%
39>HJF
>J8;@O<%
=!Mesure!du!789:;<=>%:<%?8<@@;A=%*UF9A8><,!@D8M9C<%B9EBDE9;8<,!MA=C>;A=%*U!et!:JQ;>%C98:;9GD<!
-!Indication!(rare)!:!discordance!entre!la!clinique!et!l’échographie!(patient!peu!échogène…)!
Autres(
F%S5/%:!intérêt!pronostique!chez!le!patient!asymptomatique!
F%0AE><8F#3U%en!cas!de!syncope/palpitations!(recherche!de!trouble!du!rythme!ou!de!conduction)!
F%#3U%:T<MMA8>%:!dépistage!des!RA!serré!asymptomatique!(inadaptabilité!de!la!PA!à!l’effort)!
"!L’épreuve!d’effort!est!formellement!contre-indiquée!en!cas!de!RA!symptomatique!
F%#CHA789?H;<%:T<MMA8>%:!peut!aider!à!la!décision!chirurgicale!si!RA!serré!asymptomatique%%
F%#CHA789?H;<%W%E9%:AQD>9O;=<%:!indiqué!si!RA!serré!avec!dysfonction!VG!"!éliminer!un!faux!RA!
serré,!rechercher!une!réserve!contractile!myocardique!(risque!chirurgical!majeur!en!l’absence)!
F%4C9==<8%C98:;9GD<%:!mesure!de!la!dilatation!aortique!et!de!l’anneau!aortique!
Bilan!pré-
opératoire!
F%3A8A=98A789?H;<!systématique!si!:!-!Angor!ou!suspicion!de!cardiopathie!ischémique!
%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%F!Homme!≥!40!ans!ou!femme!≥!50!ans!ou!ménopausée!
%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%-!≥!1!FdRCV!!
%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%%F%Dysfonction!VG!systolique!
F%#CHAFLA??E<8%98>J8;<E%:<@%>8A=C@%@D?89F9A8>;GD<@%systématique!
F%3@%.1,[@>AO9>A%:!foyer!infectieux!(?9=A89O;GD<%:<=>9;8<!±!"L$%:<@%@;=D@),!S$1%=9@9E<!
-!Bilan!du!terrain!:!1/K%#V1K%Q;E9=%?8JA?J89>A;8<%Q;AEA7;GD<!et!?8J>89=@MD@;A==<E!standard!
-!#".%ou%@C9==<8%C98:;9GD<[CA8A@C9==<8%en!cas!d’indication!de!TAVI!:!mesures!anatomiques!
Evolution(
Pronostic(
-!RA!serré!asymptomatique!:!risque!faible!de!OA8>%@DQ;><!(≤!1%/an)!
-!Progression!moyenne!:!(!de!la!surface!aortique!de!0,1!cm2/an!et!&!du!gradient!moyen!de!10!mmHg/an!
-!Evolution!plus!rapide!dans!les!RA!calcifiés!du!sujet!âgé!que!dans!les!RA!sur!bicupsidie!ou!RAA!
-!Facteurs!de!mauvais!pronostic!:!coronaropathie!associée,!âge!évolué,!Vmax!aortique!>!4!m/sec,!importance!des!
calcifications,!HTA,!tabac,!dyslipidémie,!FEVG!<!50%!
"!"AD>%8J>8JC;@@<O<=>%9A8>;GD<%@<88J%@IO?>AO9>;GD<%=A=%A?J8J%W%D=%?8A=A@>;C%@JBd8<%:!survie!moyenne!
spontanée!=!b%9=@!si!angor,!'%9=@!si!syncope,!&%9=@!si!insuffisance!cardiaque,!_%OA;@!si!OAP!
Complications(
F%$A8>%@DQ;><!:!surtout!dans!le!RA!serré!symptmatique!
-%!=@DMM;@9=C<%B<=>8;CDE9;8<%79DCH<%
-%S9;@@<%:<%E9%>AEJ89=C<%:TD=<%V+%
-%"8ADQE<@%:D%8I>HO<%AD%:<%E9%CA=:DC>;A=!(BAV)!
-%#=:AC98:;><%;=M<C>;<D@<%(rare)!
-%#OQAE;<%C9EC9;8<%@I@>JO;GD<%(rare)%:!!L$K%+*3K%;=M98C>D@%8J=9EK%.+31%
-!4I=:8AO<%:<%0<I:<%(rare)%:!hémorragie!digestive!sur!angiomes!digestifs!
TTT(
TTT!médical!
-!Traitement!symptomatique!et!des!comorbidités!:!règles!hygiéno-diététiques!(repos,!régime!hyposodé),!
prise!en!charge!des!FdRCV,!diurétiques!en!cas!de!signes!congestif!
-!4D;B;%8J7DE;<8%.1,%<>%@>AO9>A%
-!1+%@IO?>AO9>;GD<!récusé!pour!la!chirurgie!:!:;D8J>;GD<@K%!#3[+1+&K%:;7;>9E;GD<@%
-!Surveillance!régulière!:!CE;=;GD<K%#""%e%#3U%:T<MMA8>%tous!les%_%OA;@!
TTT!
chirurgical!
N%1<O?E9C<O<=>%B9EBDE9;8<%9A8>;GD<%sous!CEC!:!mise!en!place!d’une!Q;A?8A>Hd@<!(>!65!ans!surtout)!ou!
d’une!?8A>Hd@<%OJC9=;GD<!(<!60!ans!surtout)!
"+*!%
N%!O?E9=>9>;A=%:TD=<%B9EB<%9A8>;GD<%?98%BA;<%?<8CD>9=J<%(sans!d’exérèse!de!la!valve!native)!
-!Indication!:!RA!calcifié!serré!symptomatique,!espérance!de!vie!>!1!an,!chez!un!patient!récusé!pour!
chirurgie!(comorbidité)!ou!à!très!haut!risque!chirurgical!(#-1.@CA8<%Y%&^f)!
-!Complications!:!+*3K%S+*%CAO?E<>K%8D?>D8<%:T9==<9D%
Indication(de(TTT(curatif(
RA!serré!
symptomatique!
=!Indication!systématique!de!traitement!!
"!Selon!l’état!général!et!les!comorbidités!
RA!serré!
asymptomatique!
Dysfonction!systolique!
-!FEVG!<!50%!
Test!d’effort!anormal!
-!Apparition!de!symptômes!
-!Elévation!faible!voire!diminution!de!la!PAS!
-!Arythmie!ventriculaire!
Risque!chirurgical!
faible!ou!intermédiaire!!
+!≥!1!critère!
-!*O9c!Y%ZKZ%O[@%
-!Valve!>8d@!C9EC;M;J<!
-!&!de!la!*O9c%9A8>;GD<!Y%^K'%O[@[9=%
-!S5/!élevés!!
-!&!du!gradient!Y%&^%OO07!à!l’JCHA789?H;<%:T<MMA8>!
-!0*U!excessive!
!

!54-VV!4+53#%$!"1+,#%
!$%=!atteinte!de!la!789=:<%B9EB<%O;>89E<%XU*$\!ou!de!la!?<>;><%B9EB<%O;>89E<%X/*$\!:!2ème!valvulopathie!la!plus!fréquente!
-!!$%9;7Dg%:!OG!de!petite!taille!"!&!des!pressions!en!amont!"!&!des!pressions!pulmonaires!
-!!$%CH8A=;GD<%:!&!de!compliance!de!l’OG!(:;E9>9>;A=),!:;E9>9>;A=!et!HI?<8P;=J@;<!:D%*U!(avec!&!physio!du!FEVG)!"!tolérance!
Etiologie(
!$%
:I@>8A?H;GD<%
LJ7J=J8<@C<=C<%
OIcAh:<!
!=!$9E9:;<%:<%S98EAi!:!femme!jeune!(30!à!40!ans)!
-!!$%@ADB<=>%OA:J8J<%:!?8AE9?@D@%B9EBDE9;8<!par!élongation!et!excès!de!
tissu,!souvent!de!la!/*$!
-!Rarement!!$%@JBd8<%9;7Dg!par!8D?>D8<%:<%CA8:97<!
LJ7J=J8<@C<=C<%
M;Q8AFJE9@>;GD<%
=!Plus!fréquente!:!sujet!âgé!>!60!à!70!ans,!prédominance!masculine!
-!!$%@JBd8<!par!8D?>D8<%:<%CA8:97<!
-!FdR!:!HTA,!RA,!HVG,!calcifications!de!l’anneau!mitral%
/A@>F1++%
-!Maladie!mitrale!rhumatismale!:!8J>89C>;A=!et!C9EC;M;C9>;A=!de!la!valve!et!des!cordages!
#=:AC98:;><%
F%1D?>D8<%:<%CA8:97<!ou!OD>;E9>;A=%:<@%B9EB<@!(?<8MA89>;A=K%9O?D>9>;A=K%:JCH;8D8<)!
-!Signe!caractéristique!:!présence!de!BJ7J>9>;A=@!
!$%
MA=C>;A==<EE<%
F%L;E9>9>;A=%:<%ET9==<9D%O;>89E!(rarement!isolée)!
F%L;E9>9>;A=%:D%*U%(C98:;AOIA?9>H;<%:;E9>J<)!ou!au!cours!de!>AD><%C98:;A?9>H;<%X;@CHJO;GD<j\!
!$%;@CHJO;GD<%
-!En!phase!aiguë!:!8D?>D8<%:D%?;E;<8!(postérieur!généralement)!ou!:I@MA=C>;A=%>89=@;>A;8<%:D%?;E;<8!
-!En!phase!chronique!:!!$%MA=C>;A==<EE<!par!8<@>8;C>;A=!(généralement!de!la!PVM)!due!à!une!
9P;=J@;<%:<%E9%kA=<%:T;=@<8>;A=%:D%?;E;<8,!par!:;E9>9>;A=%:<%ET9==<9D!ou!par!:I@MA=C>;A=%:<%?;E;<8!
Causes!
rares!
-!398:;AOIA?9>H;<%HI?<8>8A?H;GD<%9B<C%AQ@>8DC>;A=!:!4+$%(mouvement!systolique!antérieur!de!la!valve)!
-!Iatrogène!:!:J8;BJ@%:T<87A>%:<%@<;7E<K%9=A8<c;7d=<!(fenfluramine,!benfluorex),!<C@>9kI!
-!Congénitale!:!M<=><%:<%E9%B9EB<%9=>J8;<D8<%O;>89E<K%C9=9E%9>8;AB<=>8;CDE9;8<!
-!Autres!:!>89DO9>;GD<!(traumatisme!fermé!du!thorax),!>DO<D8%C98:;9GD<!(myxome!de!l’OG),!:I@>8A?H;<!
CA=lA=C>;BAFJE9@>;GD<!(Marfan,!Ehlers-Danlos),!M;Q8A@<%<=:AOIAC98:;GD<!(syndrome!
hyperéosinophilique),!ED?D@,!>DO<D8@%C98C;=Ah:<@,!C9EC;M;C9>;A=@%:J7J=J89>;B<@%:<%ET9==<9D!O;>89E!
Diagnostic(
SF!
IM!aiguë!
=!Toujours!organique!:!8D?>D8<%:<%CA8:97<!(IM!dystrophique,!endocardite,!traumatisme),!8D?>D8<%
:<%?;E;<8!(IDM,!traumatisme),!:I@MA=C>;A=%;@CHJO;GD<%:<%?;E;<8!(postérieur!si!IVP,!antérieur!si!IVA!
ou!Cx)!ou!?<8MA89>;A=!(endocardite)!
-!.+/%:!parfois!unilatéral!par!régurgitation!directionnelle!en!cas!de!rupture!de!cordage!
-!4ADMME<%HAEA@I@>AE;GD<%9?<cAF9c;EE9;8<%
-!4I=:8AO<%:<%8D?>D8<!(rupture!de!cordage)!:!CE9GD<O<=>!dans!la!poitrine!associé!à!une!:ADE<D8%
>HA89C;GD<%brève,!précédent!l’apparition!d’une!dyspnée!rapidement!croissante!jusqu’à!l’OAP!
IM!
chronique!
-!Longtemps!asymptomatique,!même!pour!des!IM!sévères!
-!LI@?=J<%:T<MMA8>%d’installation!lente!et!progressive,!puis!dyspnée!de!repos!
-!Complication!:!V+!(palpitations),!;=@DMM;@9=C<%C98:;9GD<!(orthopnée,!OAP)!
SC!
4ADMME<%
:T!$!
-!4ADMME<!holosystolique,!en!jet!de!vapeur,!maximal!à!la!pointe!
-!Siège!apexo-axillaire!(foyer!mitral),!irradiant!dans!l’aisselle!!(ou!vers!le!sternum!en!cas!de!prolapsus!
de!la!PVM),!d’intensité!fixe,!mal!corrélée!à!l’importance!de!la!fuite!
-!IM!importante!:!79EA?%?8A>A:;9@>AE;GD<!(S'),!8ADE<O<=>%OJ@A:;9@>AE;GD<,!JCE9>%:<%S&,!@ADMME<%:T!"%
-!Prolapsus!mitral!:!CE;C%OJ@A-!ou!>JEJ@I@>AE;GD<!à!l’apex!ou!à!l’endapex!
Palpation!
-!V8JO;@@<O<=>%@I@>AE;GD<!à!l’apex!
-!LJB;9>;A=%<>%9Q9;@@<O<=>%:D%CHAC%:<%?A;=><!si!dilatation!du!VG%
PC%
#3U%
-!Longtemps!normal!dans!les!IM!modérées!
F%0I?<8>8A?H;<%9D8;CDE9;8<%79DCH<!!
-!0I?<8>8A?H;<!B<=>8;CDE9;8<%79DCH<!:;9@>AE;GD<!(sans!HVG!anatomique)!
-!Troubles!du!rythme!auriculaire!(tardifs)!:!V+K%MED>><8!
1/%
-!Normale!dans!les!IM!minimes!ou!modérées!
F%398:;AOJ79E;<!par!dilatation!du!VG,!aspect!en!double!bosse!de!l’arc!moyen!gauche!(dilatation!de!l’OG)!
#""%
Diagnostic!
F%m<>%:<%8J7D87;>9>;A=%HAEA@I@>AE;GD<!de!très!haute!vitesse!dans!l’OG!
3E9@@;M;C9>;A=%
:<%398?<=>;<8!
-!Type!I!:!valves!dans!le!plan!de!l’anneau!=!?<8MA89>;A=K%M<=><K%!$%MA=C>;A==<EE<!
-!Type!II!:!≥!1!valve!dépasse!le!plan!de!l’anneau!=!!$%:I@>8A?H;GD<!(?8AE9?@D@)!
-!Type!III!:!≥!1!valve!reste!sous!le!plan!de!l’anneau!=!!$%?A@>F1++K%!$%;@CHJO;GD<!

Diagnostic(
PC%
#""%
Etiologie!
=!Différencie!une!IM!organique!et!une!IM!fonctionnelle!:!!
-!!$%A879=;GD<%:!B9EB<%J?9;@@<K%OIcAh:<K%8D?>D8<%:<%CA8:97<K%8D?>D8<%:<%?;E;<8!
-!!$%MA=C>;A==<EE<%:!valve!mitrale!normale!avec!défaut!de!coaptation!des!2!feuillets!
-!Mécanisme!:!Q9EEA=;@9>;A=!ou!?8AE9?@D@!par!8D?>D8<%:<%CA8:97<!ou!:<%?;E;<8,!
?<8MA89>;A=,!O9E9:;<%O;>89E<%8HDO9>;@O9E<%
Quantification!
-!L<=@;>J!et!E987<D8!du!signal!doppler!régurgitant!
-!Calcul!du!*AEDO<%8J7D87;>J!(VR!en!mL)!et!de!la!M89C>;A=%:<%8J7D87;>9>;A=!
-!4D8M9C<%:<%ETA8;M;C<%8J7D87;>9=>!(SOR!en!mm2)!par!><CH=;GD<%/!4+!
Grade!
-!!!=!minime!:!SOR!<!20!et!VR!<!30!!!!!!!!!!!!!!!!!!-!!!!!=!importante!:!SOR!=!30-40,!VR!=!45-60!
-!!!!=!modérée!:!SOR!=!20-30,!VR!=!30-45!!!!!!-!!*!=!massive!:!SOR!>!40,!VR!>!60!
Retentissement!
-!Evaluation!de!la!:;E9>9>;A=%:D%*U!et!de!l’.U!
-!V#*U%(surestimé!:!une!partie!du!volume!d’éjection!se!retrouve!dans!l’OG)!
-!Retentissement!sur!les!C9B;>J@!:8A;><@!et!0"+/!
#".%
"!Non!systématique,!indiqué!si!:!endocardite,!mécanisme!de!l’IM!mal!compris!(rupture!partielle!de!
cordage…),!patient!peu!échogène,!fibrillation!auriculaire!
Autres!
-!Evaluation!fonctionnelle!:!J?8<DB<%:T<MMA8>%9B<C%*.&%O9c,!JCHA789?H;<%:T<MMA8>K!S5/!!
-!39>HJ>J8;@O<%(peu!utilisé)!:!ventriculographie!(fraction!régurgitante),!cathétérisme!droit!(HTAP)!
Bilan!pré-
opératoire!
F%3A8A=98A789?H;<!si!:!suspicion!d’IM!fonctionnelle!liée!à!une!cardiopathie!ischémique!(atteinte!
coronaire!droite),!existence!d’un!angor,!homme!≥!40!ans!ou!femme!ménopausée,!≥!1!FdRCV!ou!
dysfonction!VG!systolique!
F%#CHAF:A??E<8%:<@%>8A=C@%@D?89F9A8>;GD<@!systématique!
F%1<CH<8CH<%:<%MAI<8@%;=M<C>;<Dc%:!cs!ORL,!stomato!(panoramique!dentaire,!Blondeau),!BMR!nasale!
-!Terrain!:!1/,!#V1,!Q;E9=%?8JA?J89>A;8<!et!?8JF>89=@MD@;A==<E!standard!
Complication(
"!Evolution!lente!en!cas!d’IM!chronique,!très!longtemps!asymptomatique!
-%!=@DMM;@9=C<%B<=>8;CDE9;8<%79DCH<!puis!7EAQ9E<!
-%"8ADQE<@%:D%8I>HO<%9D8;CDE9;8<!(favorisé!par!la!dilatation!de!l’OG)!:!V+K%MED>><8%%
-!"8ADQE<@%:D%8I>HO<%B<=>8;CDE9;8<!(plus!rare,!au!stade!de!dysfonction!ventriculaire)!:!#4*K%"*%
-%3AO?E;C9>;A=@%<OQAE;GD<@!:!>H8AOQA@<%:<%ET.U,!souvent!asymptomatique,!le!plus!souvent!favorisée!par!la!FA!
-%#=:AC98:;><%;=M<C>;<D@<!
TTT(
-!Si!!$%;@CHJO;GD<!(atteinte!d’un!pilier)!:!CA8A=98A789?H;<!±!+",F@><=>!"!la!revascularisation!peut!diminuer!l’IM!
-!Si!!$%MA=C>;A==<EE<%:!penser!à!la!resynchronisation!ventriculaire!si!asynchronisme!(diminue!l’IM)!
Traitement!
médical!
F%nFQEAGD9=>%en!cas!d’IM!fonctionnelle!et!ischémique!:!(!la!dilatation!du!VG!et!de!l’anneau!mitrale!
F%Prise!en!charge!de!l’insuffisance!cardiaque!)%régime!hyposodé,!IEC!et!diurétiques!!
-!Réduction!ou!ralentissement!d’une!FA!
-!Prévention!de!l’endocardite!:!suivi!régulier!ORL!et!stomato,!bonne!hygiène!buccodentaire!
Traitement!
chirurgical!
/E9@>;<%O;>89E<!
=!A!privilégier!si!chirurgien!expérimenté!:!moindre!morbi-mortalité!
-!Indication!:!-!Prolapsus!avec!ou!sans!rupture!du!cordage!
!!!!!!!!!!!!!!!!!!!!!!!-!Possible!dans!certain!cas!d’IM!post-rhumatismale!ou!!
!!!!!!!!!!!!!!!!!!!!!!!!!ischémique!ou!IM!fonctionnelle!sur!cardiomyopathie!dilatée!
1<O?E9C<O<=>%
B9EBDE9;8<!
=!/8A>Hd@<%OJC9=;GD<!(<!65!ans)!ou!Q;A?8A>Hd@<%(>!70!ans)%:!en!2ème!
intention!si!plastie!possible!
-!Principal!FdR!pré-opératoire!:!FEVG%
Stratégie(thérapeutique(
IM!aiguë!mal!tolérée!
-!3H;8D87;<!(plastie!ou!remplacement!valvulaire)!<=%D87<=C<!
IM!chronique!sévère!
(grade!III!ou!IV)!
symptomatique!
-!/E9@>;<%8<CA=@>8DC>;C<!si!possible!
-!Si!plastie!non!réalisable!et!FEVG!>!30%!:!8<O?E9C<O<=>%B9EBDE9;8<%%
-!Si!plastie!non!réalisable!et!FEVG!<!30%!:!CI!au!remplacement!valvulaire!"!traitement!médical,!
discuter!une!>89=@?E9=>9>;A=%C98:;9GD<!chez!le!patient!jeune,!><CH=;GD<%?<8CD>9=J<!en!étude!
IM!chronique!sévère!
(grade!III!ou!IV)!
asymptomatique!
-!Indication!:!-!Dysfonction!VG!(normo-!ou!hypokinétique)!:!FEVG!≤!60%!
!!!!!!!!!!!!!!!!!!!!!!!-!Diamètre!télésystolique!du!VG!≥!45!mm!(ou!≥!40!mm!si!prolapsus!valvulaire)!
!!!!!!!!!!!!!!!!!!!!!!!-!FA!associée!
!!!!!!!!!!!!!!!!!!!!!!!-!HTAP!au!repos!:!PAPs!≥!50!mmHg!
-!Encourager!la!chirurgie!si!anatomie!favorable!(haute!probabilité!de!réparation)!et!faible!risque!
opératoire!!:!si!HTAP!à!l’effort,!dilatation!de!l’OG!≥!60!mL/m2,!dilatation!du!VG!(DTSVG!≥!40!mm)!
-!Sinon!:!surveillance!avec!#""!tous!les!6!mois,!CH;8D87;<!si!aggravation!
!

!54-VV!4+53#%+.1"!6-#%
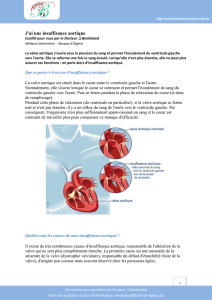
!+!=!8J7D87;>9>;A=%:;9@>AE;GD<%:9=@%E<%*U%:TD=<%M89C>;A=%:D%BAEDO<%@9=7D;=%Jl<C>J%:9=@%ET9A8><%%
-!4D8CH987<%OJC9=;GD<!O;c><!(de!volume!et!de!pression)!"!:;E9>9>;A=%(surcharge!diastolique)!et!HI?<8>8A?H;<!adaptée!à!la!
dilatation,!permettant!une!tolérance!fonctionnelle!très!bonne!en!cas!d’IA!chronique!
-!Au!niveau!aortique!:!&%/+4!(dépendant!du!volume!d’éjection!systolique)!et!(%/+L!en!cas!d’IA!importante!
-!En!cas!de!dépassement!des!phénomènes!adaptatifs!ou!d’IA!aiguë!:!&%Q8D>9E<%:<@%?8<@@;A=%:<%8<O?E;@@97<!(diastolique)!du!
VG,!retentissant!sur!la!circulation!d’amont!(&!pression!pulmonaire!:!OAP)!et!(!du!débit!coronaire!
Etiologie(
IA(chronique(
!+%:I@>8A?H;GD<%
=!Cause!la!plus!fréquente!dans!les!pays!développés!:!patient!âgé!>!40!à!60!ans!
F%$9E9:;<%9==DEAF<C>9@;9=><!:!dilatation!de!l’anneau!aortique!+!anévrisme!de!l’aorte,!
;:;A?9>H;GD<!(âge,!HTA)!ou!liée!à!une!O9E9:;<%:<%$98M9=%ou!:T#HE<8@FL9=EA@!
F%LI@?E9@;<%B9EBDE9;8<%;@AEJ<%=!@I=:8AO<%:<@%B9EB<@%ME9@GD<@!:!plus!rare!
!+%?A@>F
8HDO9>;@O9E<%
=!Cause!la!plus!fréquente!dans!les!pays!en!voie!de!développement!:!patient!jeune!(20-30!ans)!
-!Lésion!anatomique!:!MD@;A=%:<@%CAOO;@@D8<@!et!8J>89C>;A=%:<@%B9EB<@!
3A=7J=;>9E<%
F%S;CD@?;:;<%9A8>;GD<!(1%!de!la!pop.),!souvent!associé!à!une!dilatation!de!l’aorte!ascendante!
±!4I=:8AO<%?AEIO9EMA8O9>;M%:!@I=:8AO<%:<%,9DQ8IF/<kkI%X!+%R%3!*)…!
+A8>;><%
F%4I?H;E;@%:!fréquemment!associée!à!une!coronarite!ostiale!
-!Auto-immune!:!@?A=:IE98>H8;><%9=PIEA@9=><,!@I=:8AO<%:<%V;<@@;=7<8F,<8AIF1<;><8,!
8HDO9>;@O<%?@A8;9>;GD<,!38AH=,!S<Ho<>,!?AEI98>H8;><%8HDO9>Ah:<,!ED?D@,!"9P9I9@HD!
!9>8A7d=<%
-!1<@>8;C>;A=%B9EBDE9;8<%:!9=A8<c;7d=<!(M<=MED89O;:<,!Q<=MEDA8<c),!:J8;BJ%:<%ET<87A>%:<%@<;7E<!
IA(aiguë(
#=:AC98:;><%
;=M<C>;<D@<%
-!Sur!valve!native!:!BJ7J>9>;A=K%OD>;E9>;A=K%?<8MA89>;A=%
-!Sur!prothèse!:!8D?>D8<%:<%CD@?@%:<%Q;A?8A>Hd@<,!:J@;=@<8>;A=%:<%B9EB<%OJC9=;GD<K!
>H8AOQA@<%:<%?8A>Hd@<,!:J7J=J8<@C<=C<%:<%Q;A?8A>Hd@<,!MD;><%?989?8A>HJ>;GD<!
L;@@<C>;A=%
9A8>;GD<%
"!L’apparition!d’ou!souffle!d’insuffisance!aortique!devant!toute!douleur!thoracique!à!une!
grande!valeur!diagnostique!de!dissection!aortique!
Autres%
-!1D?>D8<%:T9=JB8;@O<%:TD=%@;=D@%:<%*9E@9EB9!
-!!+%>89DO9>;GD<%:!traumatisme!fermé!du!thorax,!cathétérisme!cardiaque!
Diagnostic(
SF!
-!Longtemps!asymptomatique!
-!LI@?=J<%:T<MMA8>K%9=7A8%:T<MMA8>K%
-!!=@DMM;@9=C<%C98:;9GD<%:!rare,!de!mauvais!pronostic!!
SC!
4ADMME<%
:T!+%
-!Protodiastolique,!decrescendo!durant!la!diastole,!se!termine!avant!B1,!holodiastolique!si!sévère!
-!Timbre!doux,!humé,!aspiratif!
-!Maximum!au!foyer!aortique!ou!le!long!du!bord!gauche!du!sternum!
-!Irradiant!le!long!du!bord!gauche!du!sternum!vers!la!pointe!ou!la!xiphoïde!
-!&!en!position!penchée!en!avant!et!en!expiration!profonde!
±!4ADMME<!systolique!d’accompagnement!fréquent!(&!du!volume!éjecté)!
En!cas!d’IA!
importante!
-!Remplacement!du!souffle!systolique!par!un!?;@>AEF@HA>!OJ@A@I@>AE;GD<!(claquement)!en!région!
sous-clavière!droite!!
F%1ADE<O<=>%:;9@>AE;GD<%:<%VE;=>!au!foyer!mitral!(RM!fonctionnel)!
F%U9EA?%?8A>A:;9@>AE;GD<!(S')!de!l’insuffisance!ventriculaire!gauche!
Signe!
périphérique!
"!Traduisent!une!IA!volumineuse!
F%#E987;@@<O<=>%:<%E9%?8<@@;A=%98>J8;<EE<%:;MMJ8<=>;<EE<%(ou!pression!pulsée)!
F%0I?<8F?DE@9>;E;>J%98>J8;<EE<%:!pouls!bondissant,!«!danse!des!artères!»,!double!souffle!fémoral!
PC%
#3U%
-!0*U%:;9@>AE;GD<%:!grandes!ondes!S!en!V1!et!V2,!grandes!ondes!R!en!V6!et!V6!(&!Sokolow),!grandes!
ondes!T!positives,!amples!en!V5-V6,!ondes!q!amples!en!V5-V6!
-!A!un!stade!avancé!(de!mauvais!pronostic)!:!V+K%#4*!
1/%
-!«!4;EHAD<>><%9A8>;GD<%»!(IA!massive):!dilatation!de!l’aorte!ascendante,!arc!moyen!gauche!hyperconcave,!
cardiomégalie!importante!(élargissement!de!l’arc!inférieur!gauche,!pointe!sous-diaphragmatique)!
#""!
Diagnostic!
-!1<MEDc%:;9@>AE;GD<%:<%ET9A8><%:9=@%E<%*U%
-!Signes!indirects!:!MED>><8;=7%:<%E9%789=:<%B9EB<%O;>89E<%
Etiologie!
=!Dilatation!de!l’aorte!ascendante!(maladie!annulo-ectasiante),!bicupsidie,!signes!d’IA!
rhumatismale,!signes!d’endocardite,!dissection!aortique!
 6
6
1
/
6
100%