L Insuffisance cardiaque Horizon 2000 I

INFORMATIONS
La Lettre du Cardiologue - n° 326 - mars 2000
6
es 5es Journées nationales du groupe de travail Insuffi-
sance cardiaque et cardiomyopathies de la Société Fran-
çaise de Cardiologie se sont tenues à Toulouse les 28 et
29 octobre 1999. Elles ont également été l’occasion du jubilé du
Pr J.P. Bounhoure.
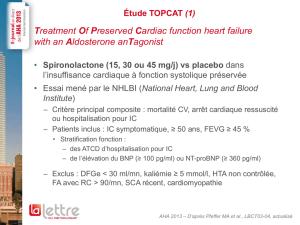
LA SPIRONOLACTONE DANS L’INSUFFISANCE CARDIAQUE
Un symposium a permis de faire le point sur le rôle de la spiro-
nolactone dans l’insuffisance cardiaque. Les inhibiteurs de l’en-
zyme de conversion ne per
mettant qu’un blocage partiel du sys-
tème rénine-
angiotensine, l’association de la spironolactone
permet un meilleur blocage de ce système (figure 1). L’étude
RALES, récemment publiée, a déterminé les effets de la spiro-
nolactone sur la morbi-mortalité chez les insuffisants cardiaques
en classe III ou IV de la NYHA. Les caractéristiques des patients
sont présentées dans le tableau I.
Lorsque la spironolactone est ajoutée au traitement associant IEC
et diurétique de l’anse, on observe une réduction de la mortalité
globale de 30 % (p < 0,001), une diminution du risque relatif de
0,70, avec un intervalle de confiance à 95 % de 0,60 à 0,82, une
réduction significative des décès cardiaques et des hospitalisations
cardiovasculaires. Cette association fait craindre la survenue d’ef-
fets indésirables graves comme l’hyperkaliémie, mais celle-ci n’a
été observée que chez 2 % des patients dans le groupe spirono-
lactone et chez 1 % de ceux du groupe placebo (différence non
significative). En revanche, les gynécomasties ont été plus fré-
quentes dans le groupe spironolactone (9 versus 1 %, p < 0,001).
La faible fréquence des hyperkaliémies s’explique par l’inclu-
sion des patients ayant une créatininémie ne dépassant pas
221 µmol/l, par une posologie initiale de spironolactone à 25 mg/j
et par une surveillance de la kaliémie régulière permettant d’adap-
ter le traitement. La spironolactone devient un médicament clé
dans le traitement de l’insuffisance cardiaque en classe III ou IV
de la NYHA. La spironolactone était considérée ces dernières
années comme un traitement diurétique, mais ses propriétés sont
multiples : diminution de l’activité sympathique, diminution de
la fibrose myocardique...
CARDIOMYOPATHIES DILATÉES
Les formes familiales représentent 25 % des cardiomyopathies
dilatées (CMD). On retient le diagnostic lorsque le diamètre ven-
triculaire gauche est > 27 mm/m2avec une fraction d’éjection
<45% et lorsque plus de deux membres de la même famille sont
atteints, ou quand l’un des parents au premier degré est mort subi-
tement. Les critères d’exclusion sont ceux habituellement recon-
Insuffisance cardiaque
Horizon 2000
L
●Ph. Duc*
*Service de cardiologie, CHU Bichat-Claude Bernard, Paris.
Angiotensinogène
Angiotensine I
Angiotensine II
Vasoconstriction Aldostérone
Spironolactone
IEC
Figure 1. Points d’impact d’un inhibiteur de l’enzyme de conversion et de
la spironolactone.
Tableau I. Caractéristiques des patients dans l’étude RALES.
Groupe placebo Groupe spironolactone
(n = 841) (n = 822)
Âge (ans) 65 ± 12 65 ± 12
Femmes (%) 27 27
Classe NYHA II/III/IV (%) 0,4/69/31 0,5/72/27
FE (%) 25,2 ± 6,8 25,6 ± 6,7
Étiologie ischémique (%) 54 55
Traitements associés
diurétiques de l’anse 100 100
IEC 94 95
digitaliques 72 75
aspirine 37 36
supplémentation potassique
27 29

nus pour le diagnostic de CMD : hypertension artérielle, atteinte
coronaire, alcoolisme, troubles du rythme rapides, maladie sys-
témique, cœur pulmonaire chronique. Une étude française a per-
mis de montrer que, chez 118 patients provenant de 13 familles,
31 % d’entre eux étaient atteints, 21 % étaient douteux et 48 %
étaient considérés comme sains. On note ainsi le caractère auto-
somique dominant des gènes habituellement incriminés dans cette
pathologie.
Les cardiomyopathies virales sont rares, mais de nombreux virus
ont été incriminés. Les virus le plus souvent retrouvés sont les
Coxsackies. L’évolution de l’atteinte virale est variable selon les
virus et le terrain ; elle est schématisée sur la figure 2.Après une
myocardite, seulement 15 % des patients évoluent vers une CMD.
Les meilleurs éléments en faveur d’une atteinte virale sont l’exis-
tence d’ARN viral d’un virus pathogène dans le myocarde et celle
d’infiltrats inflammatoires sur les biopsies myocardiques. Le trai-
tement spécifique est actuellement décevant. L’association pred-
nisone-ciclosporine n’a pas montré d’amélioration dans une étude
randomisée, et l’interféron est en cours d’évaluation.
INSUFFISANCE CARDIAQUE : LES ANNÉES 2000
Un symposium a été consacré à l’insuffisance cardiaque à l’ho-
rizon 2000. Le coût de l’insuffisance cardiaque est considé-
rable. Il atteint actuellement 6 à 7 milliards de francs, dont une
majorité due aux hospitalisations. Celles-ci représentent 1,5 mil-
lion de journées d’hospitalisation en 1992-1993, avec un coût
moyen de 30 kF hors AP-HP et de 42 kF à l’AP-HP. Les soins
ambulatoires représentent 1 117 MF (460 MF de consultations,
657 MF de médicaments).
Ces chiffres révèlent la charge médicale et économique considé-
rable que représente l’insuffisance cardiaque. La situation est
comparable dans les autres pays industrialisés. On a pu consta-
ter, pendant les dernières années, que les médicaments amélio-
rant le pronostic étaient les inhibiteurs de l’enzyme de conver-
sion, les bêtabloquants et la spironolactone. L’étude ATLAS a
montré que les fortes doses de lisinopril amélioraient la morbi-
mortalité par rapport aux faibles doses d’IEC. Le traitement de
1000 patients pendant trois ans permet d’éviter 39 décès et 394
hospitalisations. La mise en route des traitements peut être sché-
matisée selon le tableau II.
ALIMENTATION DANS L’INSUFFISANCE CARDIAQUE
Les conseils de nutrition sont encore trop peu utilisés dans les
recommandations aux insuffisants cardiaques. Ils constituent sou-
vent un compromis entre les nécessités médicales et l’adhésion
à long terme, et supposent un changement des habitudes concer-
nant les repas et de la vision de l’alimentation par l’ensemble de
la famille. En effet, il est difficile en pratique quotidienne d’avoir
une alimentation séparée pour une seule personne, surtout lors-
qu’il s’agit de l’homme. L’insuffisant cardiaque a un hypercata-
bolisme de repos et une lipolyse accrue, ce qui peut entraîner une
dénutrition. Celle-ci est un facteur de mauvais pronostic, avec
une mortalité deux fois plus importante chez les dénutris. Il
importe donc, chez des sujets dénutris ou cachectiques, de four-
nir les informations ad hoc afin d’y remédier.
Le modèle suédois de la prise en charge des insuffisants car-
diaques repose sur un réseau de soignants (médecins généralistes,
kinésithérapeutes...) ; il suppose une définition des responsabili-
tés entre les intervenants, un système d’assurance qualité et sur-
tout une infirmière pouvant informer et éduquer les patients. Dans
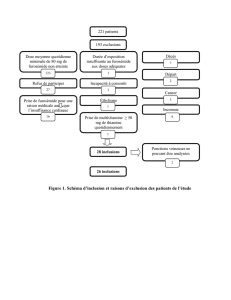
une étude qui a porté sur 190 patients, cette prise en charge a per-
mis une réduction de la durée d’hospitalisation de 8,1 à 4,3 jours
et une augmentation des délais de réhospitalisation de 106 à 141
jours. L’ensemble a favorisé une réduction globale des coûts de
1 300 $ US en moyenne par patient (le coût par patient est passé
de 3 594 à 2 294 $ US). Plusieurs études ont montré des résul-
tats similaires. Ce système suppose un changement de la prise en
charge traditionnelle et une augmentation des responsabilités de
l’infirmière.
ACTUALITÉ DANS LE TRAITEMENT DE L’INSUFFISANCE
CARDIAQUE
Les médicaments sont nombreux dans l’insuffisance cardiaque,
mais on espère l’arrivée de nouveaux médicaments dans les pro-
chaines années (tableau III). Certaines de ces molécules ont déjà
fait l’objet d’études de morbi-mortalité (antagonistes de l’angio-
La Lettre du Cardiologue - n° 326 - mars 2000
7
INFORMATIONS
Figure 2. Atteinte virale et cardiomyopathie dilatée.
Atteinte virale
Myocardite aiguë
Cardiomyopathie dilatée
Guérison
Myocardite chronique - Persistance virale
Tableau II. Traitement en fonction des classes NYHA.
Classe NYHA I II III IV
IEC X X X X
Bêtabloquant X X *
Spironolactone X X
Diurétique X X X X
Digoxine X X X
*Pas d’AMM en France.

La Lettre du Cardiologue - n° 326 - mars 2000
8
INFORMATIONS
tensine II...), alors que d’autres en sont encore à leur début (inhi-
biteurs des protéases).
Transplantation myocytaire. Les myocytes sont des cellules dif-
férenciées qui ne peuvent pas se multiplier après une agression
comme l’infarctus du myocarde. Dans un modèle d’infarctus du
myocarde chez le rat, il a été montré que l’injection de cardio-
myocytes fœtaux améliorait la fraction d’éjection et le débit car-
diaque. Dans un modèle de souris ayant une insuffisance car-
diaque après injection de doxorubicine, la greffe de
cardiomyocytes fœtaux permet une réduction significative du dia-
mètre télédiastolique avec une amélioration significative du pour-
centage de raccourcissement. Les résultats ont été comparables
avec des greffes de myoblastes squelettiques, notamment lors des
greffes autologues. Ces greffes cellulaires ont montré qu’elles
pouvaient améliorer la fraction d’éjection et diminuer le remo-
delage ventriculaire.
L’épuration extrarénale peut être indiquée chez les patients en
classe IV de la NYHA malgré un traitement médical bien conduit
ou chez les patients en classe III/IV de la NYHA ayant une insuf-
fisance rénale organique. L’épuration extrarénale permet une amé-
lioration rapide de la dyspnée en 2 à 4 semaines chez 75 % des
patients, permettant en moyenne une réduction d’une à deux
classes de la NYHA. La qualité de vie est améliorée, avec une
réduction des hospitalisations. Les complications sont rares ; elles
peuvent être mécaniques (problèmes liés au cathéter de dialysat)
ou infectieuses.
L’assistance circulatoire mécanique en cas d’insuffisance car-
diaque grave peut aider à passer un cap et/ou permettre d’attendre
une transplantation cardiaque. L’étude INNOVAT, qui est en cours
de réalisation, va permettre d’étudier l’apport de cette technique
chez les patients en choc cardiogénique, candidats à une trans-
plantation cardiaque.
STIMULATION MULTISITE
Les anomalies électrocardiographiques sont fréquentes chez les
patients ayant une cardiomyopathie dilatée. Les troubles de la
conduction sont observés chez 82 % des patients, avec notam-
ment un allongement du QRS à plus de 150 ms chez 27 % des
patients. Les conséquences mécaniques de ces anomalies élec-
trocardiographiques sont nombreuses. La désynchronisation auri-
culoventriculaire diminue le temps de remplissage ventriculaire,
la contribution auriculaire et peut même entraîner une fuite mitrale
diastolique. La désynchronisation ventriculaire ou interventricu-
laire est la principale cause de dysfonctionnement mécanique. Il
a été montré que plus le QRS est large, moins la fonction pompe
est bonne et plus le temps de remplissage ventriculaire gauche
est court. La correction de ces anomalies par une stimulation mul-
tisite permet une amélioration de la fonction pompe, une aug-
mentation du remplissage ventriculaire et une diminution de la
fuite mitrale. La stimulation multisite n’est pas encore validée
comme traitement. Il faudra attendre les résultats de plusieurs
études qui viennent de commencer ou qui débuteront prochaine-
ment pour déterminer sa place dans l’arsenal thérapeutique. Les
études préliminaires ont montré que la stimulation multisite per-
met une amélioration de la classe NYHA, de la fraction d’éjec-
tion, du pic de VO2et de la durée de l’épreuve d’effort.
INSUFFISANCE CARDIAQUE EN PRATIQUE QUOTIDIENNE
Les études cliniques sont assez éloignées de la pratique quoti-
dienne. Le registre français des hospitalisations pour insuffisance
cardiaque a permis de déterminer les principales caractéristiques
chez 1 061 patients provenant de services de cardiologie univer-
sitaire, de médecine interne à orientation cardiologique et de ser-
vices de gériatrie. La moyenne d’âge était de 76 ± 13 ans, avec 55
% d’hommes. La dyspnée était le principal motif d’hospitalisa-
tion. Le ventricule gauche était nettement dilaté, avec en moyenne
un diamètre à 33 ± 6 mm/m2de surface corporelle. La durée
moyenne de séjour a été de 12 ± 13 jours, avec un retour au domi-
cile dans 71 % des cas. Les diurétiques étaient utilisés à la sortie
chez 91 % des patients, les inhibiteurs de l’enzyme de conversion
chez 65 % des patients, les nitrés chez 45 % des patients. L’ana-
lyse en fonction de la fraction d’éjection est détaillée dans le
tableau IV. On constate que l’âge est supérieur d’une décennie
environ à la moyenne des essais cliniques, que la très grande majo-
rité des patients avec dysfonction systolique ont un traitement par
IEC (78 %) et que la fibrillation auriculaire est fréquente.
Tableau III. Classes médicamenteuses en cours d’étude dans l’insuffi-
sance cardiaque.
Antagonistes de l’angiotensine II
Antagonistes de l’endothéline
Peptides natriurétiques
Inhibiteurs de l’endopeptidase neutre
Agonistes de l’imidazoline
Antagonistes du TNFα
Inhibiteurs des protéases
Hormone de croissance
Calcium sensibilisateur (sensitizer) (levosimendan)
Thérapie génique
Tableau IV. Registre français des hospitalisations pour insuffisance
cardiaque.
FE < 40 % FE > 40 %
Nombre de patients 345 395
Âge (ans) 71 ± 14 76 ± 15
Hommes (%) 71 49
Fibrillation auriculaire (%) 34 42
Traitement (%)
IEC 78 63
diurétique 97 86
digoxine 44 32

INFORMATIONS
L’étude PREDICT étudie la morbi-mortalité dans l’insuffisance
cardiaque ischémique avec un traitement soit par perindopril
2mg/j, soit adapté à la tension artérielle pour obtenir une baisse
de 10 mmHg. Cette étude a inclus 1 501 patients, dont 82 %
d’hommes, avec 75 % de patients de plus de 60 ans, la fraction
d’éjection étant en moyenne de 33 %. Elle sera terminée à la fin
de l’année 2000, avec une participation des cardiologues libé-
raux, et permettra de montrer qu’il est possible de conduire des
essais en médecine libérale avec des informations de bonne
qualité.
NOUVEAUX MARQUEURS PRONOSTIQUES
Les marqueurs neurohormonaux sont des marqueurs pronos-
tiques. Les équipes de la Pitié-Salpêtrière et de Nantes ont étu-
dié la noradrénaline, la “big endothéline”, l’endothéline, le BNP
et l’adrénomédulline chez 331 patients ayant une dysfonction sys-
tolique (FE < 45 %). Par une analyse multivariée, les éléments
suivants étaient prédictifs de mortalité : le facteur natriurétique,
le diamètre ventriculaire gauche en diastole et la classe NYHA.
Ces trois éléments permettent de classer les patients en trois
groupes de mortalité croissante à un an : mortalité basse de 10 %,
mortalité intermédiaire de 35 % et mortalité élevée de 50 %
(figure 3).
Le test de marche de 6 minutes est un test simple, reproductible
et bien corrélé à la classe NYHA, à l’échelle de qualité de vie de
Goldmann et au questionnaire Minnesota living with heart fai-
lure. De plus, ce test est bien corrélé aux hospitalisations. La
valeur pronostique n’est pas retrouvée dans toutes les publica-
tions. L’équipe de Strasbourg a constaté qu’un test montrant une
distance de moins de 300 m était de mauvais pronostic et orien-
tait vers une transplantation cardiaque. ■
Classe NYHA
I
II
III
Mortalité basse
Mortalité
intermédiaire
VG < 70 et FAN ≤200 pg/ml
VG > 70 et/ou FAN > 200 pg/ml
VG < 70 et/ou FAN ≤200 pg/ml
VG > 70 et/ou FAN > 200 pg/ml
IV Mortalité élevée
VG : diamètre du ventricule gauche en mm.
FAN:facteur natriurétique.
Figure 3. Stratification pronostique des patients.
Tarif 2000
POUR RECEVOIR LA RELIURE
❐70 F avec un abonnement ou un réabonnement (10,67 €, 13 $)
❐140 F par reliure supplémentaire
(franco de port et d’emballage)
(21,34 €, 26 $)
MODE DE PAIEMENT
❐
par carte Visa
N°
ou
Eurocard Mastercard
Signature : Date d’expiration
❐
par virement bancaire à réception de facture (réservé aux collectivités)
❐
par chèque
(à établir à l'ordre de La Lettre du Cardiologue)
EDIMARK - 62-64, rue Jean-Jaurès - 92800 Puteaux
Votre abonnement prendra effet dans un délai de 3 à 6 semaines à réception de votre ordre.
Un justificatif de votre règlement vous sera adressé quelques semaines après son enregistre
ment.
Merci d’écrire nom et adresse en lettres majuscules
❏Collectivité .................................................................................
à l’attention de ..............................................................................
❏Particulier ou étudiant
Dr, M., Mme, Mlle ...........................................................................
Prénom ..........................................................................................
Pratique : ❏hospitalière ❏libérale ❏autre..........................
Adresse..........................................................................................
......................................................................................................
Code postal ...................................................................................
Ville ................................................................................................
Pays................................................................................................
Tél..................................................................................................
Avez-vous une adresse E-mail : oui ❏non ❏
Sinon, êtes-vous intéressé(e) par une adresse E-mail : oui ❏non ❏
Merci de joindre votre dernière étiquette-adresse en cas de réabonnement,
changement d’adresse ou demande de renseignements.
1 abonnement = 19 revues “on line”
ABONNEZ-VOUS!
ÉTRANGER (autre qu’Europe)
FRANCE / DOM-TOM / Europe
❐
700 F collectivités (127 $)
❐
580 F particuliers (105 $)
❐
410 F étudiants (75 $)
❐
580 F collectivités (88,42 €)
❐
460 F particuliers (70,12 €)
❐
290 F étudiants (44,21 €)
joindre la photocopie de la carte
LC 326
À découper ou à photocopier
✁
1
/
4
100%