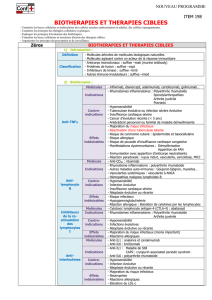
Diaporama de Jean Sibilia

Anti-TNF et cancers cutanés
Jean SIBILIA
Service de Rhumatologie
CHU Strasbourg

Quel est le risque carcinologique des anti-TNF ?

Le TNFet les anti-TNF : quel risque carcinogène ?
?
TNF
?
Anti-néoplasique Pro-néoplasique


Macrophages
tumoraux
Cellules
tumorales
Cellules
stromales
TNF à "dose physiologique"
•Prolifération tumorale
(NF-KB dépendant)
•Angiogenèse métastatique
•Recrutement de cellules
productrices de TNF
TNF à "forte dose"
•Apoptose tumorale
Balkwill et al. Cytokine Growth Factor Rev 2002;13:135-41
Anderson et al. Curr Opin Pharmacol 2004;4:314-20
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%