Entérocoques Résistants aux Glycopeptides : « search and isolate

Entérocoques Résistants aux Glycopeptides : « search and isolate » !
Dr A. Vincent
Praticien Hygiéniste
Antenne Régionale Rhône-Alpes de Lutte contre les Infections Nosocomiales
Dr B. Morel ; Dr Nathalie Ragozin
Cellule Régionale de Veille et de Gestion des Alertes Sanitaires
Agence Régionale de Santé Rhône-Alpes
La résistance bactérienne aux antibiotiques est un problème de santé publique à ne pas
négliger. Elle est la cible de nombreuses recommandations internationales et nationales. En
effet l’apparition de nouveaux profils de résistance pour les micro-organismes retrouvés tant
en milieu de soins que dans la communauté se trouve confronté depuis quelques années au
net ralentissement du développement de nouvelles molécules anti-infectieuses. Les
entérocoques, classiquement sensibles aux glycopeptides (Vancomycine, Teicoplanine) ont
développé progressivement une résistance à cette classe d’antibiotiques. Les premières
souches résistantes sont apparues aux Etats-Unis en 1989-1990. En 2003, les entérocoques
résistants à la vancomycine représentaient aux USA 28% des souches isolées en unité de soins
intensifs. La France est actuellement relativement peu touchée avec une proportion de
résistance à la vancomycine chez les entérocoques stable à moins de 2%. Les enjeux de la
maîtrise des Entérocoques Résistants aux Glycopeptides (ERG) sont multiples :
- bien que la pathogénicité des ERG semble faible, aux Etats-Unis les ERG
contribuent à une augmentation de la mortalité et de la morbidité hospitalière), à
un allongement de la durée de séjour et des coûts de prises en charge(3).
- l’augmentation de la diffusion des ERG dans la communauté doit être évitée
- les ERG sont des bactéries à haut risque de transmission et de développement
croisé d’antibio-résistances à d’autres micro-organismes. Le risque le plus redouté
est la transmission de cette résistance aux glycopeptides à une espèce beaucoup
plus répandue et pathogène : les Staphylococcus aureus.
- les glycopeptides sont des antibiotiques de recours ayant une place majeure dans la
prise en charge des infections à Staphylococcus aureus résistants à la méticilline
(SARM) ; or dans différentes enquêtes les SARM représentent environ un tiers de
toutes les souches de S. aureus (1, 2).
La stratégie définie par le Haut Conseil de Santé Publique en mars 2010(4) pour lutter contre
la diffusion des ERG se résume en deux mots « search and isolate » à l’image de la stratégie
appliquée par les pays d’Europe du nord « search and destroy » vis-à-vis des SARM.
Dans la mesure où la décolonisation des patients porteurs d’ERG n’est actuellement pas
réalisable, la « destruction » du micro-organisme est remplacée par « l’isolement ».
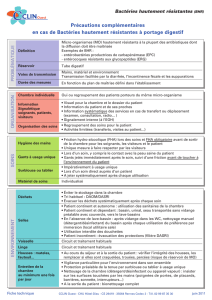
Ainsi, en établissement de santé, devant chaque cas de colonisation à ERG dépisté lors d’une
hospitalisation, il est conseillé :
1 / Pour le malade « ERG positif » :
- de placer le patient en chambre seule avec mise en place immédiate des
précautions complémentaires d’hygiène (PCH) et de surseoir à son transfert dans
un autre établissement,
- ou d’envisager son retour à domicile si son état de santé le permet, en informant le
médecin traitant et les autres professionnels de santé intervenant à son domicile
- d’organiser une prise en charge du cas avec une équipe paramédicale dédiée
24/24h (cohorting),

- lorsque le cohorting n’est pas applicable, de placer en PCH tous les patients de
l’unité pris en charge par la même équipe soignante (ils seront alors considérés
comme «patients contacts »),
2 / Pour les contacts du malade « ERG positif » listés par l’établissement de santé, il
convient :
- d’organiser la prise en charge des contacts par une équipe paramédicale dédiée,
- de dépister les patients contacts par trois écouvillonnages rectaux à la recherche
d’ERG, à J0-J7-J15 ou tous les 15 jours en cas d’hospitalisation prolongée
- d’arrêter les transferts des contacts ERG jusqu’à obtention de trois dépistages ERG
négatifs, hormis les cas où il y aurait perte de chance pour les patients
- en cas de transfert indispensable, il faut informer l’établissement receveur et les
transporteurs (ambulanciers)
- de limiter les admissions dans l’unité aux seules urgences qui ne peuvent être
réorientées.
Le dépistage des professionnels de santé n’est pas utile. Les précautions d’hygiène strictement
appliquées à tous les maillons de la chaîne de prise en charge, tant en établissement que dans
le secteur ambulatoire, permettent d’interrompre contamination et diffusion des germes.
Des épidémies d’Entérocoques Résistants aux Glycopeptides se révèlent ponctuellement
depuis bientôt deux ans dans des établissements de santé de la région Rhône-Alpes. Ces
épidémies concernent généralement un nombre limité de cas infectés ou contaminés (rarement
plus de dix) mais génèrent de très nombreux contacts (jusqu’à plusieurs centaines). (5)
Tout professionnel de soins libéral peut être confronté à la prise en charge d’un patient
colonisé par un ERG ou ayant été en contact avec un patient colonisé par un ERG. La
stratégie du « Search and Isolate » n’est naturellement pas applicable en cabinet. Néanmoins
lorsque cette information est connue (cette donnée doit figurer sur le courrier de sortie des
patients concernés, cas ou contact), il faut renforcer lors de la prise en charge l’hygiène des
mains (friction hydroalcoolique préférentiellement) et le bionettoyage de
l’environnement (salle de soins ou de consultations) : la transmission des entérocoques se fait
en effet par les mains, le matériel, l’environnement.
Par ailleurs, un portage d’ERG peut se « réactiver » à l’occasion d’une antibiothérapie. Il est
préconisé de réaliser une nouvelle série de prélèvements de dépistage à l’occasion d’une
antibiothérapie (en fin de cure) ou d’une ré-hospitalisation dans l’année suivant l’évènement.
Il est essentiel de faire figurer cette information dans le courrier accompagnant votre
patient en cas d’hospitalisation ou d’orientation en établissement médico-social.
Cette stratégie lourde à mettre en place dans les établissements a permis de limiter jusque là la
diffusion des épidémies à ERG. Cependant, compte tenu des épisodes épidémiques apparus
depuis 2 ans dans la région mais aussi en France, il est indispensable de mettre en place des
mesures de précautions renforcées à tous les niveaux de la prise en charge des malades.
Tous les acteurs de la chaîne de soins sont concernés par la lutte contre la transmission des
bactéries multirésistantes dont les ERG ne sont qu’une illustration. La préservation de
l’efficacité des antibiotiques en est l’enjeu majeur.
1. European Antimicrobial Resistance Surveillance System E. 2007 annual report. 2007.

2. Thiolet J, Lacave L, Jarno P, et al. Prévalence des infections nosocomiales en France
2006. Bull Epidemiol Hebd. 2007;51-52:429-32.
3. Salgado C, Farr B. Outcomes associated with vancomycin-resistant enterococci: a
meta-analysis. Infect control hosp epidemiol. 2003;24:690-8.
4. Haut Conseil de la Santé Publique. Rapport relatif à la maitrise de l'émergence des
entérocoques résistants aux glycopeptides (ERG) dans les établissements de santé français.;
2010. p. 19.
5. Comité technique des Infections Nosocomiales et des Infections liées aux Soins.
Maitrîse de la diffusion des entérocoques résistants aux glycopeptides dans les établissements
de santé français. 6 octobre 2005. Bull Epidemiol Hebd.13:88-9.
Pour plus d’informations contacter
ARLIN Rhône-Alpes, Hôpital Henry Gabrielle, 69 SAINT GENIS LAVAL
Médecin coordonnateur : Dr Agnès VINCENT, agnes.vincent@chu-lyon.fr
Cadre de santé hygiéniste , Nadine KHOUIDER, nadine.khouider@chu-lyon.fr
Tél. : 04 78 86 49 30
1
/
3
100%