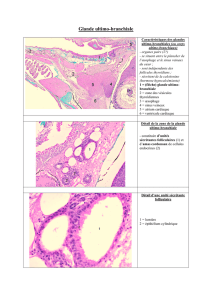
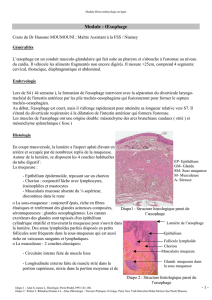
L`APPAREIL DIGESTIF Des sciences fondamentales à la clinique

L’ a p p a r e i l d i g e s t i f
Des sciences fondamentales
à la clinique
Sous la direction du
Dr P ier r e Poit r as
André Archambault
Denis Bernard
Marc Bilodeau
Mickael Bouin
Hélène Castel
Michel Dagenais
Louise D’Aoust
Michel Dapoigny
Renée Déry
Serge Dubé
Les collaborateurs :
Philippe Ducrotté
André Dumont
Daphna Fenyves
Claire Fournier
Jean-Paul Galmiche
Pascal Hammel
Pierre-Michel Huet
Raymond G. Lahaie
Christiane Malo
Xavier Marchand
Denis Marleau
Pierre Paré
Gilles Pomier-Layrargues
Geneviève Soucy
Franck Vandenbroucke-Menu
Jean-Pierre Villeneuve
Catherine Vincent
Ramsès Wassef
Bernard Willems
Les Presses de l’Université de MontréalPUM
isbn 978-2-7606-3244-8
90 $ • 81 e
Photo : © minoandriani / iStock.com
Disponible en version numérique
www.pum.umontreal.ca
L’appareil digestif poi t r as
La somme des connaissances biomédicales est considérable et s’accroît
de jour en jour. Il est dicile d’imaginer maîtriser, quantitativement ou
quali tativement, toutes les données de la génétique ou de la biologie cellulaire
et moléculaire. Certaines découvertes auront un impact immédiat sur la pratique
médicale, d’autres attendront quelque temps. Ce livre cherche à faire un lien entre
les sciences fondamentales et les pratiques cliniques en mettant en lumière les
connaissances qui ont des répercussions sur les soins.
Pierre Poitras est professeur titulaire de médecine à l’Université de Montréal
et rattaché au service de gastroentérologie du CHUM – Hôpital Saint-Luc.
Ses 29 collaborateurs comptent parmi les meilleurs spécialistes québécois et
français de la gastroentérologie et de l’hépatologie.
L’appareil digestif
Des sciences fondamentales à la clinique
L’appareil digestif-final.indd 1 13-12-11 10:36
Extrait de la publication

L’APPAREIL DIGESTIF
Des sciences fondamentales à la clinique

Extrait de la publication

L’APPAREIL DIGESTIF
Des sciences fondamentales à la clinique
Les Presses de l’Université de Montréal
Sous la direction du
DR PIERRE POITRAS

Catalogage avant publication de Bibliothèque et Archives nationales du Québec
et Bibliothèque et Archives Canada
Vedette principale au titre :
L’appareil digestif : des sciences fondamentales à la clinique
Comprend des références bibliographiques.
isbn 978-2-7606-3244-8
1. Appareil digestif. 2. Appareil digestif – Maladies. I. Poitras, Pierre.
rc801.a66 2014 616.3 c2014-941708-7
isbn (pdf) 978-2-7606-3245-5
isbn (epub) 978-2-7606-3246-2
Dépôt légal : 1er trimestre 2014
Bibliothèque et Archives nationales du Québec
© Les Presses de l’Université de Montréal, 2014
Les Presses de l’Université de Montréal reconnaissent l’aide fi nancière du gouvernement du Canada par
l’entremise du Fonds du livre du Canada pour leurs activités d’édition. Elles reconnaissent également le
soutien du Conseil des arts du Canada et de la Société de développement des entreprises culturelles du
Québec (SODEC).
imprimé au canada
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%