Lire l'article complet

335
neurologie
Physiopathologie
des dissections
artérielles
Les dissections cervi-
cales, survenant chez des
sujets jeunes non exposés
aux classiques facteurs
de risques vasculaires,
ont une physio- patholo-
gie qui demeure mal
connue. Elles sont habi-
tuellement classées en
traumatiques (c’est-à-
dire survenant après un
traumatisme cervical ou
encéphalique franc) (ta-
bleau I) et spontanées
(1). Les dissections trau-
matiques sont rares en
pratique médicale. Dans
les dissections sponta-
nées, on retrouve, dans
environ 50 % des cas, la notion d’une acti-
vité énergique ou d’un traumatisme
“mineur”, impliquant des mouvements de
rotation ou flexion-extension du cou (ta-
bleau I). On parle souvent de traumatisme
trivial, sous-entendant qu’il est trop banal
pour entraîner à lui seul la dissection.
Dans ces dissections dites spontanées,
même en présence d’un traumatisme tri-
vial, une anomalie sous-jacente du tissu
conjonctif est suspectée. Cette hypothèse
est étayée par la présence de facteurs de
risque associés aux dissections, traduisant
eux aussi une probable anomalie du tissu
conjonctif (1). Ces facteurs sont :
– l’existence d’une dysplasie fibromuscu-
laire chez 15 à 20 % des patients, habi-
tuellement sur les axes cervicaux, parfois
sur les artères rénales ;
– la présence de redon-
dances ou tortuosités arté-
rielles (boucle et plicatu-
re), dans 50 à 60 % des cas
(contre 15 % de la popula-
tion générale), siégeant sur
les artères carotides
internes ou vertébrales ;
– la découverte d’un ané-
vrisme intracrânien asymp-
tomatique chez 5,5 % des
patients (contre 1,1 % de
la population générale) ;
– la présence d’une dila-
tation du segment initial
de l’aorte ou d’anomalies
cardiaques (prolapsus de
la valve mitrale, dystro-
phies valvulaires).
Si l’existence d’une ano-
malie du tissu conjonctif
est renforcée par la fré-
quente mise en évidence
d’une désorganisation du
collagène et de l’élastine sur des biopsies
cutanées et de certaines particularités cli-
Aspects cliniques
Les dissections des artères cervico-encéphaliques repré-
sentent la principale cause d’accident vasculaire céré-
bral (AVC) chez l’adulte jeune. Leur incidence annuelle,
basée sur les registres d’AVC, est estimée à 3 pour
100 000 habitants. En fait, l’incidence des dissections
cervicales est probablement sous-estimée, en raison de la
fréquence des formes paucisymptomatiques ou diagnosti-
quées avant la survenue de complications ischémiques
cérébrales. Il est donc utile, en pratique, de bien
connaître les manifestations cliniques des dissections pour
pouvoir évoquer rapidement le diagnostic, le confirmer
par des examens simples et non invasifs (exploration ultra-
sonore cervicale, scanner cervico-cérébral, imagerie par
résonance magnétique) et débuter un traitement antithrom-
botique limitant le risque de survenue (ou de récidive) d’un
infarctus cérébral dont les conséquences, chez un sujet
jeune, peuvent être dramatiques tant au plan médical que
familial et professionnel.
*Clinique neurologique, hôpital G. et R.
Laënnec, Nantes.
Dissections des artères carotides et vertébrales :
de la sémiologie au traitement
Benoît Guillon*
Traumatismes majeurs
Accident de la voie publique
Strangulation, coup direct sur la carotide, ponction carotidienne, manipulation cervicale
Sports avec traumatisme ou mouvements violents du cou (chute de ski, arts martiaux,
plongeon, rugby…)
Activités diverses possiblement associées à un traumatisme mineur
Gestes médicaux : intubation, bronchoscopie, accouchement, cathétérisme jugulaire…
Éternuements, efforts de toux ou de vomissement
Rasage, brossage des dents
Activité sexuelle
Port de charge lourde sur une épaule, repeindre un plafond, immobilisation prolongée
d’un combiné téléphonique lors d’une communication entre mandibule et clavicule,
effectuer un créneau en voiture, boire “cul-sec” à répétition…
Sports sans traumatisme ni mouvement violent : volleyball, football, roller, ski, jog-
ging, cyclisme, yoga, ski, tennis…
Tableau I. Traumatismes rapportés à l’origine d’une dissection.

336
Act. Méd. Int. - Angiologie (16) n° 9/10, novembre/décembre 2000
angiologie et
Aspects cliniques
niques (hyperlaxité ligamentaire par
exemple), la nature de cette anomalie
demeure pour l’instant inconnue.
Enfin, deux autres facteurs sont significa-
tivement associés au risque de dissection :
la migraine (présente dans 20 à 40 % des
cas) et les infections récentes, notamment
des voies aériennes supérieures (pour les-
quelles la coresponsabilité de facteurs
microtraumatiques, tels que toux, éternue-
ments, et humoraux, est avancée).
Sur le plan anatomopathologique, les dis-
sections cervico-encéphaliques résultent
du clivage des feuillets de la paroi arté-
rielle par un hématome, comme dans les
dissections aortiques. L’accumulation de
sang entre la média et l’intima (dissection
sous-intimale) va réduire le diamètre de
l’artère (ou l’occlure) alors qu’entre la
média et l’adventice (dissection sous-
adventicielle), elle va entraîner une dilata-
tion anévrismale. Ainsi, l’aspect réalisé
sera, selon les cas, celui d’une sténose,
d’une occlusion ou d’un anévrisme.
Les dissections siègent dans plus de 90 %
des cas sur la portion extracrânienne des
artères, l’artère carotide interne étant 3 à 4
fois plus fréquemment concernée que l’ar-
tère vertébrale. L’artère carotide primitive
est exceptionnellement atteinte. Les dis-
sections sont multiples dans 20 % des cas
environ (pouvant même parfois impli-
quées simultanément les quatre axes cer-
vicaux). Au niveau de la carotide interne,
elles sont localisées 1 à 2 cm après le
bulbe et remontent le plus souvent jusqu’à
la pénétration de l’artère dans le canal caro-
tidien. Sur l’artère vertébrale, le segment
V3 est plus souvent atteint que V2, le seg-
ment V1 étant habituellement épargné.
Sémiologie des dissections
carotides et vertébrales
Les symptômes d’une dissection sont de
trois types :
– des douleurs, à type de céphalées, algies
faciales et cervicalgies ;
– des signes locaux : signe de Claude-
Bernard-Horner, paralysie d’un ou plusieurs
nerfs crâniens, acouphènes pulsatiles ;
– des signes d’ischémie cérébrale ou réti-
nienne, transitoire ou constituée.
Comme nous le reverrons, les douleurs et
les signes locaux doivent faire évoquer le
diagnostic précocement, car ils précèdent
souvent de plusieurs heures ou jours les
complications ischémiques.
Dissections de l’artère carotide interne
extracrânienne (tableau II)
Ce sont les plus fréquentes des dissections
cervico-encéphaliques.
Céphalées, cervicalgies, douleurs
faciales
Les douleurs sont présentes dans 80 à 90 %
des cas et inaugurales dans 60 à 70 %, pré-
cédant de quelques heures à quelques jours
les signes locaux ou les complications isché-
miques (tableau II) (2). Elles s’installent
plutôt progressivement et sont généralement
unilatérales, siégeant du côté de la dissec-
tion. Les céphalées (environ 70 % des cas)
sont de siège frontal et/ou temporal et/ou
mastoïdien ou plus rarement occipital. Les
douleurs faciales (10 %) impliquent habi-
tuellement la région orbitaire et périorbitaire
(mais sont parfois pseudo-dentaires). Les
douleurs cervicales (20 %) sont localisées
sur le trajet de l’artère carotide interne, dans
la région antéro-latérale haute et peuvent
s’associer à des céphalées. Les douleurs
peuvent parfois prendre un aspect trompeur
(crise de migraine avec ou sans aura, algie
vasculaire de la face) ou être de début brutal
évoquant alors une hémorragie méningée.
Pour 90 % des patients, la douleur est inha-
bituelle, c’est-à-dire qu’elle n’avait jamais
été ressentie auparavant. Cela est un critère
important pour évoquer le diagnostic,
notamment chez les migraineux (dont la
douleur liée à la dissection est similaire à
celle d’une crise habituelle de migraine dans
moins d’un quart des cas).
Signes locaux
Parmi les signes locaux, le signe de
Claude-Bernard-Horner est le plus clas-
sique et peut même être considéré comme
pathognomonique d’une dissection caroti-
dienne lorsqu’il survient dans un contexte
douloureux (3). Il est présent dans 40 à
50 % des cas. Il associe du côté de la dis-
section un ptosis avec réduction de la
fente palpébrale et un myosis (figure 1). Il
Signes et symptômes Fréquence
Douleurs (céphalées, algies faciales, cervicalgies) :
– inaugurales 65 %
– globalement 90 %
Signes locaux
•signe de Claude-Bernard-Horner 45 %
•acouphènes pulsatiles unilatéraux 15 %
•atteinte de nerfs crâniens 10 %
Ischémie cérébrale focale ou rétinienne :
– inaugurales 35 %
– globalement 80 %
Tableau II. Signes et symptômes associés aux dissections (artère carotide interne).
Figure 1. Signe de Claude-Bernard-
Horner droit (chute de la paupière droite
– ptosis – et réduction du diamètre de la
pupille-myosis).

337
neurologie
Aspects cliniques
résulte de la compression ou de l’étire-
ment des fibres du sympathique péricaro-
tidien. Ce signe peut persister longtemps
après la dissection. Des acouphènes pulsa-
tiles sont rapportés par 15 % des patients,
et peuvent parfois être audibles par le cli-
nicien. Ils sont latéralisés du côté de la
dissection et traduisent la sténose caroti-
dienne. Ils précèdent souvent l’ischémie
cérébrale de plusieurs heures ou jours et
disparaissent lorsque le vaisseau est
occlus. La fréquence de l’atteinte des nerfs
crâniens est estimée à 10 %. Bien que tous
les nerfs crâniens puissent être concernés,
les plus fréquemment impliqués sont les
XII (paralysie d’une hémilangue avec
déviation du côté paralysé à la protraction
linguale), IX et X (à l’origine d’une dysar-
thrie, d’une dysphonie et de troubles de la
déglutition) et XI (paralysie des muscles
spinal et sterno-cléïdo-mastoïdien).
Les signes locaux peuvent rester isolés
(25 %) ou être suivis ou associés d’emblée
à des signes ischémiques (75 % des cas).
Ischémie cérébrale ou rétinienne
Des signes d’ischémie cérébrale ou ocu-
laire sont rapportés dans 75 à 80 % des
cas, les accidents transitoires représentant
20 à 30 % des cas, les accidents constitués
40 à 60 %. Ils surviennent le plus souvent
dans le territoire de l’artère sylvienne et
peuvent parfois entraîner de lourdes
séquelles. L’ischémie est parfois liée à la
réduction du débit sanguin dans le terri-
toire d’aval (mécanisme hémodynamique,
avec des symptômes apparaissant ou se
majorant en orthostatisme), secondaire à
une sténose très serrée ou à une occlusion.
La présence des symptômes et leur inten-
sité dépendent alors des systèmes de sup-
pléance artérielle. Cependant, le plus sou-
vent, l’ischémie est secondaire à un
thrombus formé au niveau de la paroi dissé-
quée avec embolisation secondaire (méca-
nisme embolique), comme en témoigne la
topographie des lésions ischémiques sur le
scanner cérébral (4), les données anato-
miques, angiographiques et ultrasonores
(détection de signaux emboliques sur le
doppler transcrânien) (5). Des épisodes de
cécités monoculaires transitoires sont fré-
quents (environ 30 % des cas), mais un défi-
cit visuel permanent par occlusion de l’artè-
re ophtalmique ou de ses branches, ou par
neuropathie optique ischémique est rare (3).
En pratique, devant un sujet jeune indemne
de facteurs de risque vasculaire, présentant
un déficit moteur hémicorporel transitoire
ou constitué, associé ou non à un trouble du
langage, à un déficit du champ visuel (de
type hémianopsique), à des troubles sensi-
tifs, il est important de rechercher la notion
d’un traumatisme ou d’une activité éner-
gique récente, la présence de céphalées ou
de douleurs cervicales et un signe de
Claude-Bernard-Horner. Face à un tel
tableau, le diagnostic de dissection de l’artè-
re carotide interne est hautement probable. Il
peut être rapidement confirmé par des exa-
mens non invasifs et un traitement mis en
œuvre sans délai.
Dissections de l’artère carotide interne
intracrânienne
Ces dissections sont beaucoup plus rares et
à l’origine d’infarctus étendus (hémiplégie
massive, troubles de la vigilance) souvent
précédés de céphalées. Elles concernent
habituellement la carotide supraclinoïdien-
ne et peuvent s’étendre aux branches syl-
vienne ou cérébrale antérieure. Le diagnos-
tic en est difficile du vivant du malade et le
pronostic défavorable.
Dissections de l’artère vertébrale
extracrânienne
La sémiologie de ces dissections associent
des douleurs à type de céphalées occipitales
ou de cervicalgies (80 % des cas) et des
signes ischémiques dans le territoire verté-
bro-basilaire, transitoire ou constitué. Leur
expression en est variable, en fonction de la
topographie de l’infarctus : syndrome de
Wallenberg, syndrome cérébelleux, paralysie
oculomotrice, hémianopsie latérale homony-
me ou cécité corticale… Comme dans les
dissections carotides, les douleurs peuvent
être isolées ou précéder les complications
ischémiques. Elles peuvent constituer alors
un piège diagnostique, faisant évoquer en
premier lieu un torticolis ou une névralgie, et
il a été décrit à plusieurs reprises une aggra-
vation dramatique de la dissection après
manipulation cervicale pour ces douleurs.
Dissections de l’artère vertébrale intra-
crânienne et de l’artère basilaire
Elles sont beaucoup plus rares et de pro-
nostics plus sévères que les précédentes.
Elles se révèlent dans la moitié des cas par
une hémorragie méningée (par rupture du
vaisseau dont la structure est plus fine).
Dans les autres cas, elles entraînent un
infarctus du tronc cérébral, du cervelet ou
du lobe occipital, habituellement associé à
des céphalées intenses.
Dissections asymptomatiques
Il n’est pas rare de découvrir dans l’explo-
ration d’une dissection d’une artère caro-
tide ou vertébrale symptomatique, ou sur
un contrôle à distance, un hématome
pariétal récent sur un autre, voire les trois
autres axes cervicaux, sans traduction cli-
nique. La fréquence des formes asympto-
matiques serait de 5 à 15 %.
Évolution temporelle des symptômes
Il s’agit d’un point très important, résumé
dans le tableau III. Les manifestations
ischémiques sont inaugurales dans seule-
ment 10 à 15 % des cas, la présentation
initiale étant habituellement une douleur
(50 à 70 % des cas), un accident isché-
mique transitoire (10 à 20 %), un signe de
Claude-Bernard-Horner douloureux ou
Tableau III. Évolution temporelle des symptômes de dissection.
Douleurs et/ou
signes locaux
Traumatisme
mineur
Signes
ischémiques
quelques minutes
à quelques jours quelques minutes
à 30 jours (en moyenne 5-8 jours)

338
Act. Méd. Int. - Angiologie (16) n° 9/10, novembre/décembre 2000
angiologie et
Aspects cliniques
non (10 à 20 %). C’est dire si ces signes
doivent être considérés comme des
signaux d’alarme par le médecin. En effet,
trois-quarts des patients avec des signes
locaux inauguraux ou des douleurs vont
présenter dans les 5 à 10 jours (de
quelques minutes à 30 jours) un accident
ischémique constitué ou transitoire et plus
de la moitié des accidents ischémiques
transitoires révélateurs vont évoluer vers
un déficit constitué (6). Finalement, 80 %
des infarctus cérébraux ont été précédés
pendant plusieurs jours par des signes
d’alarme. D’où l’intérêt d’évoquer le dia-
gnostic devant des signes locaux ou des
douleurs de l’extrémité céphalique pour
pouvoir confirmer le diagnostic par des
investigations complémentaires (facile-
ment accessibles et non invasives) et
débuter un traitement offrant le maximum
de chance aux patients d’éviter la surve-
nue d’un infarctus cérébral.
Examens complémentaires
Le développement récent d’outils non
invasifs d’investigations artérielles (prin-
cipalement l’exploration ultrasonore et
l’imagerie par résonance magnétique)
sont probablement à l’origine de l’aug-
mentation de la fréquence du diagnostic
de cette affection. L’artériographie est
désormais rarement nécessaire.
Exploration ultrasonore
C’est l’examen de première intention, anor-
mal dans la quasi-totalité des cas, mais rare-
ment spécifique. Le diagnostic de dissection
est hautement probable, dans un contexte
clinique évocateur, devant la constatation de
signes de sténose ou d’occlusion avec leurs
signes hémodynamiques d’amont et d’aval.
Cependant, le diagnostic de certitude, qui
repose sur la visualisation de l’hématome et
l’élargissement du calibre externe de l’artè-
re, est plus difficile au niveau de la carotide
interne car l’hématome est souvent haut
situé (sus-bulbaire). Le doppler transcrâ-
nien, lorsqu’il est réalisable, renseigne sur le
retentissement hémodynamique intracéré-
bral et peut avoir des conséquences sur la
prise en charge du patient.
Imagerie par résonance magnétique
(IRM)
Si sa disponibilité est beaucoup plus faible
que celle de l’examen ultrasonore, l’IRM
(avec angio-IRM) est l’examen de choix
pour authentifier une dissection, en visuali-
sant l’hématome de dissection sous la forme
d’un hypersignal en croissant, excentré et
circonscrivant la lumière artérielle résiduel-
le et en montrant une augmentation du
calibre externe de l’artère (figure 2).
L’angio-IRM renseigne aussi sur le flux rési-
duel au niveau extra- et intracrânien (figure
3). La rentabilité de l’IRM est plus faible au
niveau vertébral qu’au niveau carotidien et
le recours à l’artériographie conventionnelle
parfois nécessaire.
Scanner et angio-scanner
Le scanner, outre son intérêt devant l’ap-
parition d’un déficit neurologique brutal,
peut objectiver l’hématome si des coupes
cervicales basses sont demandées au radio-
logue (figure 4). L’angio-scanner est utile
pour le diagnostic, mais il nécessite l’injec-
tion de fortes doses d’iode (figure 5).
Artériographie conventionnelle
Cet examen garde quelques indications lors-
qu’un doute diagnostique persiste malgré les
investigations précédentes, notamment dans
le territoire vertébro-basilaire. Il est aussi
plus fiable pour rechercher des signes de
dysplasie sous-jacente.
Évolution
Le pronostic est directement lié à la sévé-
rité de l’infarctus cérébral s’il survient. La
mortalité est de l’ordre de 15 % à 10 ans,
mais 70 % des patients auront une évolu-
tion favorable, sans séquelles significa-
tives (7). De même, le risque de récidive
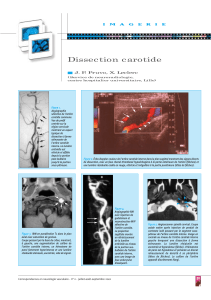
Figure 2. IRM, séquence en pondération
T1. Hématome pariétal en hypersignal
excentré de l’artère carotide interne
gauche (flèches), circonscrivant la lumière
résiduelle (en vide de flux = hyposignal).
Figure 3. Angio-IRM. Hématome suspendu
de l’artère carotide interne gauche
(flèches) et flux résiduel d’amont et
d’aval. AV = artère vertébrale. ACP =
artère carotide primitive. ACE = artère
carotide externe.

339
neurologie
Aspects cliniques
est faible (1 % par an, probablement plus
élevé s’il existe une anomalie objective du
tissu conjonctif).
L’évolution de l’hématome et son retentisse-
ment sur le calibre artériel peuvent être
appréciés par l’échographie-doppler et les
autres examens morphologiques. Le taux de
recanalisation complète est de 60 % dans les
cas avec occlusion initiale et atteint 90 % s’il
n’existait initialement qu’une sténose (8).
Elle est progressive au cours des deux pre-
miers mois et l’état artériel semble ne plus
évoluer au-delà de 6 mois. Dans 30 % des
cas va se développer un anévrisme postdis-
section, dont le risque au long cours n’est pas
la rupture mais la formation d’un thrombus
dans le sac anévrismal avec embolisation
secondaire. Cependant, ce risque est théo-
rique et il n’a jamais été rapporté dans les
dissections spontanées de l’artère carotide
interne (9).
Traitement
Lorsque le diagnostic de dissections extra-
crâniennes est posé, le risque évolutif majeur
à la phase aiguë, qui conditionne la prise en
charge, est celui de la survenue d’un accident
ischémique constitué (après un accident tran-
sitoire ou des signes locaux ou des douleurs)
ou d’une récidive précoce. En pratique, il est
recommandé de placer le patient sous anti-
coagulant à dose efficace (héparine intravei-
neuse ou héparine de bas poids moléculaire
avec relais par antivitamine K) pendant 3 à 6
mois (10). Si le vaisseau retrouve un aspect
normal ou reste occlus sur le contrôle d’ima-
gerie (exploration par ultrasons, IRM avec
angio-IRM), il n’est habituellement pas utile
de prévoir un relais par antiagrégant. En
revanche, s’il persiste une sténose, une irré-
gularité pariétale ou s’il apparaît un anévris-
me, un tel relais est nécessaire.
Si le traitement par anticoagulant en phase
aiguë paraît logique, son bénéfice n’a cepen-
dant jamais été validé dans des études.
Néanmoins, si les contre-indications sont
respectées (notamment l’existence d’un
infarctus massif et/ou de troubles de la vigi-
lance), l’utilisation de l’héparine semble peu
délétère. La prise en charge de l’AVC ne pré-
sente pas de spécificité, lorsque l’origine en
est une dissection. Le doppler transcrânien
est utile pour évaluer le débit en aval d’une
sténose ou d’une occlusion, avec si besoin
maintien en décubitus strict (pour éviter une
majoration de l’ischémie d’origine hémody-
namique). La chirurgie et plus récemment
l’angioplastie avec pose d’un stent ont été
proposées pour traiter un anévrisme ou une
sténose résiduelle. Cependant, les indica-
tions semblent réservées aux formes demeu-
rant symptomatiques malgré un traitement
médical bien conduit (9).
Dans les dissections intracrâniennes, l’usage
des anticoagulants n’est pas recommandé en
raison du risque d’hémorragie méningée et
du caractère volontiers massif des infarctus.
Le traitement est donc symptomatique.
Références bibliographiques
1. Guillon B, Biousse V et al. Dissections des
artères cervicales : données récentes, hypo-
thèses physiopathologiques. Rev Med Int 1999
; 20 : 412-20.
2. Biousse V, d’Anglejan-Chatillon J et al.
Head pain in non-traumatic carotid artery dis-
section : a series of 65 patients. Cephalalgia
1994 ; 14 : 33-6.
3. Biousse V, Touboul JP et al.
Ophthalomologic manifestations of internal
carotid artery dissection. Am J Ophthalmol
1998 ; 126 : 565-77.
4. Lucas C, Moulin T et al. Stroke patterns of
internal carotid artery dissection in 40
patients. Stroke 1998 ; 29 : 2646-8.
5. Srinivasan J, Newell DW et al. Transcranial
doppler in the evaluation of internal carotid
artery dissection. Stroke 1996 ; 27 : 1226-30.
6. Biousse V, d’Anglejan-Chatillon J et al.
Time course of symptoms in extracranial caro-
tid artery dissections. A series of 80 patients.
Stroke 1995 ; 26 : 235-9.
7. Leys D, Moulin T et al. Follow-up of patients
with history of cervical artery dissection.
Cerebrovasc Dis 1995 ; 5 : 43-9.
8. Sturzenegger M, Mattle HP et al. Ultrasound
findings in carotid artery dissection : analysis of
43 patients. Neurology 1995 ; 45 : 691-8.
9. Guillon B, Brunereau L et al. Long-term fol-
low-up of aneurysms developed during extra-
cranial internal carotid artery dissection.
Neurology 1999 ; 53 : 117-22.
10. Guillon B, Lévy C et al. Internal carotid
artery dissection : an update. J Neurol Sci 1998 ;
153 : 146-58.
Figure 4. Scanner avec coupes cervicales.
Augmentation du diamètre et aspect spon-
tanément hyperdense de la carotide inter-
ne gauche comparativement au côté droit
(flèches).
Figure 5. Angio-scanner avec coupes cer-
vicales. Après injection, réduction de la
lumière de la carotide interne gauche,
comparativement à la droite (flèches).
L’hématome qui circonscrit et excentre la
lumière apparaît isodense.
1
/
5
100%