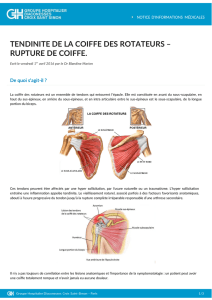
Comment réparer une rupture de la coiffe tendineux sous arthroscopie

L
a réparation de la coiffe des rotateurs sous arthroscopie est
une technique récente en plein essor (1-3). Dans l’optique
de réaliser une suture de la coiffe sous contrôle arthroscopique
de manière simple et standardisée, nous avons développé une tech-
nique qui consiste à réaliser deux à cinq haubans latéraux, à l’aide
de sutures passées en U (reverse mattress stitches) (4) au niveau du
tendon et d’ancres implantées à la face latérale du trochiter, en
zone corticale.
* Service de chirurgie orthopédique et traumatologie du sport, hôpital de
l’Archet, CHU de Nice.
0
■
Quatre-vingt-quinze pour cent des patients sont satisfaits
ou très satisfaits de l’intervention avec un recul de deux à
cinq ans.
■
La cicatrisation tendineuse postopératoire dépend de l’âge
du patient et de la taille de la rupture préopératoire.
■
Il existe une association significative entre la cicatrisation
tendineuse et la récupération de la force postopératoire.
■
La technique du haubanage permet d’assurer une fixation
tendineuse à la fois rigide et élastique qui semble très favo-
rable à la bonne cicatrisation du tendon.
Mots-clés : Arthroscopie - Coiffe des rotateurs - Sus-épi-
neux - Haubanage.
Keywords:
Arthroscopy - Rotator cuff - Supra-spinatus -
Tension-band.
Points forts
TECHNIQUE CHIRURGICALE
L’intervention est effectuée avec le patient installé en position demi-
assise, mais elle peut également être faite en décubitus latéral. Le
bras est posé sur un appui en U (appui de Trillat) situé sous les
champs opératoires. Nous n’utilisons pas de traction. Cela permet
d’avoir la même liberté qu’à ciel ouvert et de mobiliser le bras en
rotation/abduction et en décoaptation en fonction des nécessités.
Une anesthésie générale, avec hypotension contrôlée, facilite la
vision intra-opératoire. Un bloc interscalénique, avec mise en place
d’un cathéter conservé 24 à 48 heures, permet un contrôle de l’an-
talgie en postopératoire.
Quatre voies d’abord sont systématiquement utilisées : les voies
d’abord postérieure (P) et latérale (L) sont essentiellement utilisées
pour l’arthroscope, tandis que les voies d’abord antéro-médiale
(AM) et antéro-latérale (AL) sont utilisées pour les instruments.
La réparation arthroscopique de la coiffe des rotateurs se fait en
sept étapes :
–bursectomie et acromioplastie ;
–mobilisation de la coiffe ;
–avivement du trochiter ;
–forage des orifices a la face latérale de l’humérus ;
–passage des sutures au travers des tendons de la coiffe ;
–récupération de la suture et insertion de l’ancre ;
–mise en tension du hauban et réalisation des nœuds.
Deux à trois haubans sont habituellement nécessaires pour une lésion
du supra-épineux. En plus de la suture os-tendon, on est parfois
amené à ajouter des points latéro-latéraux en cas de refend sagittal,
en avant ou en arrière (rupture en “L” ou “L inversé”). La qualité
de la réparation (tension et solidité) est vérifiée visuellement et à
l’aide du palpeur. En cas de lésion très rétractée, on rajoute une
seconde rangée d’ancres en dessous des précédentes.
SOINS POSTOPÉRATOIRES
Les réparations tendineuses sont protégées par une attelle d’ab-
duction à 60° pendant trois semaines, puis à 30° pendant les trois
semaines suivantes (5). Les patients sont encouragés à faire de l’auto-
rééducation en “pendulaire” tous les jours, à raison de “cinq minutes,
cinq fois par jour”. Nous leur demandons de ne pas aller chez le
Comment réparer une rupture de la coiffe
des rotateurs par la technique du haubanage
tendineux sous arthroscopie
Arthroscopic repair of rotator cuff tears using the tension-band technique
●P. Boileau*
COMMENT TRAITER UNE RUPTURE DE LA COIFFE DES ROTATEURS
La Lettre du Rhumatologue - n° 316 - novembre 2005
11

kinésithérapeute avant la fin de la troisième semaine et de ne pas
faire de travail actif tant que les amplitudes articulaires actives ne
sont pas complètes.
RÉSULTATS FONCTIONNELS
Soixante-cinq patients consécutifs, opérés entre 1999 et 2002 d’une
rupture du supraspinatus par la technique du “haubanage tendi-
neux”, ont été évalués avec un recul de deux à cinq ans. Une acro-
mioplastie a été associée dans 85 % des cas, et une ténodèse du
biceps dans 88 % des cas.
Le résultat fonctionnel, selon le score de Constant, était excellent
dans 77 % des cas, bon dans 15 % des cas, moyen dans 6 % des
cas et mauvais dans 2 % des cas (une épaule). Quatre-vingt-huit
pour cent des patients (57 cas) ne présentaient plus aucune douleur
ou des douleurs minimes (score de Constant ≥12/15). Quatre-vingt-
quinze pour cent des patients étaient très satisfaits (62 patients)
ou satisfaits (21 patients) de l’intervention. Aucun patient n’était
mécontent du résultat. Trois patients (5 %) étaient déçus ; ces trois
patients étaient en accident du travail.
RÉSULTATS ANATOMIQUES
(CICATRISATION TENDINEUSE)
Un contrôle de la cicatrisation tendineuse a été réalisé chez
65 patients : 51 (78 %) ont accepté de réaliser un arthroscanner de
l’épaule ; les 14 autres patients ont refusé, mais ils ont accepté de
réaliser une IRM. Ces investigations ont été faites entre six mois et
trois ans après l’intervention (18 mois en moyenne). La coiffe des
rotateurs était totalement étanche chez 46 des 65 patients (70 %).
Le sus-épineux n’a pas cicatrisé dans 16 cas (25 %) et a cicatrisé
partiellement dans trois cas (5 %). La taille de la rupture était plus
petite que celle de la rupture initiale dans tous les cas sauf un.
FACTEURS PRONOSTIQUES ASSSOCIÉS
À LA CICATRISATION TENDINEUSE
L’âge influence directement la cicatrisation tendineuse. Les patients
dont le tendon est cicatrisé étaient en moyenne de 10 ans plus
jeunes (57,8 ± 9 ans) que ceux chez lesquels le tendon n’avait pas
cicatrisé (68 ± 7,6 ans ; p < 0,001). Le taux de cicatrisation chute
tandis que l’âge augmente : alors que les patients de moins de
55 ans avaient 95 % de taux de cicatrisation tendineuse, les patients
de plus de 65 ans avaient seulement 43 % de chance de cicatrisa-
tion tendineuse.
La taille de la rupture initiale a une influence sur le taux de cicatri-
sation, en particulier dans le plan sagittal. Le taux de cicatrisation
était significativement plus bas lorsque la rupture initiale s’accom-
pagnait d’une délamination tendineuse s’étendant vers l’arrière au
sous-épineux et vers l’avant au sous-scapulaire. Les petites rup-
tures du sus-épineux, avec une rétraction tendineuse modérée dans
le plan frontal et sans délamination associée du sous-épineux ou
du sous-scapulaire (stade I, D), ont cicatrisé dans tous les cas
(19/19).
Il existe une association significative entre la cicatrisation ten-
dineuse et la récupération de la force postopératoire. Les
patients dont le tendon était cicatrisé avaient plus de force et un
meilleur score de Constant que ceux qui avaient un tendon non
cicatrisé ou partiellement cicatrisé. La force en élévation était de
7,3 kg (± 2,9) dans les épaules avec un tendon cicatrisé (n = 46),
tandis qu’elle était seulement de 4,7 kg (± 1,9) dans celles où le
tendon n’était pas cicatrisé (n = 19). Cette différence était statisti-
quement significative (p = 0,001). Une analyse de régression mul-
tivariée a montré que la force en abduction était significativement
meilleure lorsque le tendon avait cicatrisé, et ce indépendamment
de l’âge. Bien qu’elle diminue globalement avec l’âge, même chez
les patients de plus 65 ans, la force était meilleure lorsque le tendon
avait cicatrisé.
COMPLICATIONS ET RÉOPÉRATIONS
Aucune lésion nerveuse, ni infection, ni complication en rapport avec
les sutures ou les ancres n’ont été à déplorer. Aucun patient présen-
tant une lésion de la coiffe persistante n’était suffisamment sympto-
matique pour être réopéré. Une patiente a nécessité une arthrolyse
arthroscopique de l’épaule à un an postopératoire. L’arthroscopie
a permis de libérer les adhérences au niveau sous-acromial et de
constater la cicatrisation tendineuse. Cette patiente a repris son tra-
vail six mois après l’arthrolyse, et son score de Constant est main-
tenant de 83 points, avec un résultat subjectif jugé satisfaisant.
DISCUSSION
Les résultats fonctionnels et anatomiques rapportés ici sont équi-
valents, voire meilleurs, que ceux rapportés pour les réparations
à ciel ouvert ou par “mini-open”. Bien que les études in vitro sug-
gèrent que les réparations arthroscopiques sont moins solides que
les réparations effectuées à ciel ouvert (6),notre technique montre
que l’on peut obtenir 70 % de cicatrisation tendineuse (4).
La technique de “haubanage tendineux” que nous utilisons, combi-
nant une suture en U placée à la partie médiale du tendon et une
ancre placée à la face latérale du trochiter, présente à notre avis de
nombreux avantages :
●
●Elle permet une véritable décortication de la face supérieure
du trochiter, préparant ainsi un lit spongieux pour le tendon, sans
compromettre la fixation des ancres.
●
●Les tendons peuvent être ramenés latéralement, en position
anatomique, de façon à recouvrir parfaitement leur empreinte
(footprint) (7-9).
●
●Le point en U (reverse mattress stitch) permet de saisir le tendon
en zone saine et de le plaquer parfaitement sur sa zone d’insertion
osseuse (10).
●
●De plus, le point en U diminue les forces de cisaillement à tra-
vers le tendon, tout en égalisant les forces au niveau des deux brins
de suture, et assure une surface de contact maximale entre le ten-
don et l’os (10).
Les études récentes de Schneeberger et Schlegel (10, 11)montrent
que le point en U offre une résistance comparable, voire même supé-
rieure, à celle du point de Mason-Allen s’il est associé à une fixa-
COMMENT TRAITER UNE RUPTURE DE LA COIFFE DES ROTATEURS
La Lettre du Rhumatologue - n° 316 - novembre 2005
12

COMMENT TRAITER UNE RUPTURE DE LA COIFFE DES ROTATEURS
La Lettre du Rhumatologue - n° 316 - novembre 2005
13
tion osseuse par ancre (228 ± 26 N versus 210 ± 22 N avec une
Revo screw ; 230 ± 57 N versus 168 ± 46 N avec une Bio-statak).
Le point en U est également supérieur au point simple.
●
●Placer les nœuds à la face latérale du trochiter (au lieu de les
nouer sur le tendon) évite leur abrasion par l’acromion et permet
de rétablir le caractère lisse de la coiffe supérieure.
●
●Les forces d’arrachement sur l’ancre sont minimes, car elles
sont orientées à 90° par rapport à la direction des ancres. Cette
fixation latérale est aussi séduisante, car elle augmente le bras de
levier de l’insertion du supra-épineux par rapport au centre de
rotation de l’humérus.
●
●Finalement, le placement des ancres à la face latérale du trochi-
ter, au niveau de l’os cortical (solide), permet une meilleure tenue
qu’au niveau de l’os spongieux décortiqué.
Rossouw et al. (12) ont montré récemment que le placement des
sutures à la face latérale de l’humérus permet de doubler les forces
d’arrachement par rapport à leur placement au niveau de la face
supérieure du trochiter (363 ± 120 N versus 147 ± 74 N). Cela est
d’autant plus important que, d’une part, le trochiter est très souvent
ostéoporotique ou géodique à cause de l’âge des patients et, d’autre
part, que la rupture de coiffe engendre une ostéopénie localisée par
absence d’utilisation (13).
Le PDS II (monofilament de polydioxanone) a été communément
utilisé pour ce type de réparation, car il possède une très bonne résis-
tance à la traction (aussi bonne que l’ÉthibonTM,voire supérieure,
à dimension équivalente : 109 ± 15 N versus 82±3N) (11),mal-
gré une élasticité plus importante (trois fois supérieure à celle de
l’ÉthibonTM). Mais il n’est pas démontré qu’une certaine élasticité
soit néfaste pour la cicatrisation. Il est même probable que, comme
pour la consolidation osseuse, la fixation tendineuse doive être à
la fois rigide et élastique.
Pour les ancres, notre choix s’est porté sur les PanolokTM RC (PLA),
pour leurs qualités de résorption et leurs effets de bascule permet-
tant un appui sur l’os cortical lorsqu’elles sont implantées à la face
latérale de l’humérus. Les études ayant testé la résistance de ce
type d’ancre à la face supérieure du trochiter ou en os spongieux
sont de notre point de vue biaisées, car ces ancres sont destinées à
être implantées en zone corticale, et non en zone spongieuse. Enfin,
la rupture des ancres résorbables se faisant au niveau de l’œillet (14),
on peut se demander s’il est logique de combiner une suture non
résorbable, très rigide, et une ancre résorbable.
Cette technique de haubanage tendineux (4) nous donne entière-
ment satisfaction depuis cinq ans que nous l’utilisons, et nous n’en
avons d’ailleurs jamais changé depuis. Elle peut en outre être combi-
née à une technique “double rangée”, dans laquelle on rajoute des
ancres (ou des rivets) à la face supérieure du trochiter, au ras du
cartilage.
En plus de la technique, nous pensons que les bons résultats rap-
portés ici sont en rapport avec d’autres facteurs qu’il ne faut pas
négliger. D’une part, nous sélectionnons les patients et n’essayons
pas de réparer la coiffe lorsque l’espace acromio-huméral est pincé
(< 6 mm sur la radio de face en rotation neutre) et que les muscles
de la coiffe sont devenus graisseux (stade 3 ou 4). D’autre part,
nous essayons de contrôler au mieux l’antalgie en postopératoire,
grâce à des cathéters interscaléniques laissés en place 24 à 48 heures.
Enfin, nous protégeons les réparations tendineuses par une attelle
d’abduction et nous encourageons les patients à faire de l’auto-
rééducation pendant les trois premières semaines. Nous n’avons
eu à déplorer qu’une seule raideur de l’épaule.
Au final, la réparation arthroscopique de la coiffe des rotateurs
par la technique du “haubanage tendineux” permet d’obtenir des
résultats fonctionnels et anatomiques équivalents à ceux obtenus
avec les techniques ouvertes ou “mini-open”, ce qui nous encou-
rage à poursuivre les réparations de la coiffe des rotateurs sous
arthroscopie en utilisant cette technique.
■
Bibliographie
1. Johnson L. Rotator cuff. In : Johnson L, ed. Diagnostic and surgical arthro-
scopy of the shoulder. St. Louis : Mosby, 1993:365-405.
2. Wolf EM, Pennington WT, Agrawal V. Arthroscopic rotator cuff repair: 4- to 10-
year results. Arthroscopy 2004;20:5-12
3. Hasan SS, Gartsman GM. Pearls and pitfalls of arthroscopic rotator cuff repair.
Op Tech Orthop 2002;12:176-85.
4. Boileau P, Brassart N, Watkinson DJ, Carles M, Hatzidakis AM, Krishnan SG.
Arthroscopic repair of full-thickness tears of the supraspinatus: does the tendon
really heal? J Bone Joint Surg Am 2005;87:1229-40.
5. Uhthoff HK, Seki M, Backman DS, Trudel G, Himori K, Sano H. Tensile streng-
th of the supraspinatus after reimplantation into a bony trough: an experimental
study in rabbits. J Shoulder Elbow Surg 2002;11:504-9.
6. Caldwell GL,Warner JP, Miller MD et al. Strength of fixation with transosseous
sutures in rotator cuff repair. J Bone Joint Surg Am 1997;79:1064-8.
7. Apreleva M, Ozbaydar M, Fitzgibbons PG, Warner JJ. Rotator cuff tears: the
effect of the reconstruction method on three-dimensional repair site area. Arthro-
scopy 2002;18:519-26.
8. Dugas JR,Campbell DA,Warren RF, Robie BH, Millett PJ. Anatomy and dimen-
sions of rotator cuff insertions. J Shoulder Elbow Surg 2002;11:498-503.
9. Minagawa H, Itoi E, Konno N et al. Humeral attachment of the supraspinatus
and infraspinatus tendons: an anatomic study. Arthroscopy 1998;14:302-6.
10. Schlegel TF, Hawkins RJ, Lewis C, Turner AS. An in-vivo comparison of the
modified Mason Allen versus a horizontal mattress stitch on tendon healing to bone:
a biomechanical and histologic study in sheep. In : Steadman Hawkins Sports
Medicine Foundation, Colorado, 2001.
11. Schneeberger AG, von Roll A, Kalberer F, Jacob HA, Gerber C. Mechanical
strength of arthroscopic rotator cuff repair techniques: an in vitro study. J Bone
Joint Surg Am 2002;84-A(12):2152-60.
12. Rossouw DJ, McElroy BJ, Amis AA, Emery RJ. A biomechanical evaluation
of suture anchors in repair of the rotator cuff. J Bone Joint Surg Br 1997;79:458-61.
13. Meyer DC, Fucentese SF, Koller B, Gerber C. Association of osteopenia of the
humeral head with full-thickness rotator cuff tears. J Shoulder Elbow Surg 2004;
13(3):333-7.
14. Meyer DC, Nyffeler RW, Fucentese SF, Gerber C. Failure of suture material
at suture anchor eyelets. Arthroscopy 2002;18:1013-9.
1
/
3
100%