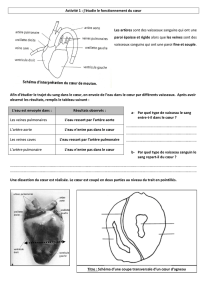
Lire l'article complet

137
Cas clinique
Depuis juin 1999, Mme A., 69 ans,
ressentait des lombalgies basses inter-
mittentes et une gêne mal définie du
membre inférieur droit. La symptoma-
tologie était fluctuante, peu invali-
dante. En décembre 1999 étaient appa-
rues des dysesthésies des membres
prédominant à gauche, associées à un
trouble de la marche. En février 2000,
la marche était qualifiée de dandi-
nante. Il existait, au niveau des deux
membres inférieurs, un déficit moteur
modéré distal et proximal, sans ano-
malie sensitive objective. Les ROT
étaient vifs, surtout au membre infé-
rieur gauche et il était noté une
ébauche de signe de Babinski. Il n’y
avait pas de trouble sphinctérien. Le
LCR était normal. L’IRM médullaire
révélait un hypersignal en T2 étendu
de D7 jusqu’au cône terminal, évoca-
teur de myélomalacie. De petites
structures serpigineuses dans le four-
reau dural faisaient évoquer l’hypo-
thèse d’une malformation artério-
veineuse. L’artériographie était refusée
par la patiente. Elle était réhospitalisée
en octobre dans un tableau de parapa-
résie d’aggravation progressive. Elle
marchait avec peine avec deux cannes
et se plaignait de troubles sphinc-
tériens. L’IRM médullaire était
inchangée. L’artériographie, finalement
acceptée, visualisait une fistule artério-
veineuse durale à drainage veineux
périmédullaire, localisée à hauteur de
L2 (figure 1). Les pédicules issus de
l’artère lombaire L2 gauche alimen-
tant la fistule étaient embolisés.
L’amélioration clinique était ensuite
progressive avec atténuation franche
des troubles sphinctériens et récupéra-
tion d’une motricité permettant la des-
cente des escaliers. Les contrôles
angiographiques successifs révélaient
une reperméabilisation de la fistule
nécessitant une nouvelle embolisation,
6 mois et 22 mois après le traitement
initial.
Commentaires
Individualisées par Kendall et
Merland dans les années 1980, les
FAV durales sont les plus fréquentes
des malformations artério-veineuses
rachidiennes (1, 2). Elles sont consti-
tuées d’une communication artério-
veineuse directe siégeant dans l’épais-
seur de la dure-mère ou à son contact.
L’artère nourricière est à destinée radi-
culo-méningée et le drainage, par une
veine médullo-radiculaire, est périmé-
dullaire. Artériolisées, les veines spi-
nales ne rejoignent pas les veines épi-
durales mais se drainent sur toute la
hauteur de la moelle, vers les veines
de la fosse postérieure en haut et vers
les veines hypogastriques en bas. De
ce fait, il existe une hyperpression vei-
neuse gênant le drainage médullaire
normal. Cela entraîne des phénomènes
œdémato-ischémiques qui sont res-
ponsables de l’expression clinique et
en imagerie.
Act. Méd. Int. - Neurologie (4) n° 5, juin 2003
armi les myélopathies de
l’adulte, celle induite par
une fistule artério-veineuse
(FAV) durale à drainage veineux
périmédullaire est particulière.
Elle n’est pas fréquente mais a
une présentation clinique très
évocatrice qui doit faire réaliser
rapidement une IRM médullaire,
clé du diagnostic. Le pronostic
fonctionnel est en effet directe-
ment lié à la précocité du traite-
ment.
P
Fistules artério-veineuses durales :
un diagnostic d’imagerie
D. Felten*, A. Drouet*, L. Guilloton*
* Service de neurologie, hôpital
Desgenettes, 108, boulevard Pinel,
69003 Lyon.
Figure 1. Injection de l’artère L2 gauche
opacifiant une fistule durale se drainant
dans les veines spinales.
Cas clinique
Cas clinique

138
Contrairement aux MAV intramédul-
laires et aux FAV intradurales qui sur-
viennent chez l’enfant ou l’adulte
jeune, les FAV durales se révèlent en
moyenne vers 60 ans (de 40 à 80 ans).
La présentation clinique est assez
stéréotypée, sous forme d’une myélo-
pathie progressive, d’une atteinte
pluriradiculaire ou encore médullo-
radiculaire. Les douleurs des membres
inférieurs sont fréquentes au début,
souvent à la marche, réalisant un
tableau de claudication radiculaire
d’aggravation progressive. Les défi-
cits moteurs s’installent de manière
insidieuse rendant la marche de plus
en plus difficile, d’autant qu’une
ataxie proprioceptive y est fréquem-
ment associée. Un début brutal est tout
à fait inhabituel, alors que des aggra-
vations successives sont souvent
observées, particulièrement après des
efforts. Des périodes de rémission
spontanées ne sont pas rares en début
d’évolution. Des troubles sphinctériens
sont très fréquents, souvent précoces.
La difficulté clinique réside dans la
présentation initiale qui évoque le plus
souvent un syndrome du cône terminal
ou de la queue de cheval, mais parfois
aussi une neuropathie périphérique.
Cela peut retarder la réalisation d’une
IRM qui est aujourd’hui la base du
diagnostic. Elle montre souvent l’as-
sociation d’un œdème médullaire au
niveau du cône en hypersignal T2 et
d’images serpigineuses vides de
signal autour du cordon médullaire
(figure 2) (3). Elles remontent parfois
très haut en région dorsale. L’injection
de gadolinium peut se traduire en T1
par un réhaussement inhomogène du
cône terminal d’aspect pseudo-tumo-
ral. La myélographie a longtemps été
l’examen de choix avec réalisation
systématique de coupes tomogra-
phiques de face sur la région dorsale
pour visualiser les empreintes vascu-
laires intradurales. Elle n’a plus cette
place aujourd’hui, d’autant qu’elle
peut induire des aggravations cli-
niques (4). Le LCR est très souvent
anormal, présentant volontiers une
dissociation albumino-cytologique et,
plus rarement, une réaction cellulaire.
Il n’y a jamais de stigmates hémorra-
giques. Certains ont pu évoquer le
risque potentiel d’aggravation clinique
après ponction lombaire. Cette aggra-
vation est rare, alors que les ponctions
sont très souvent réalisées. La sous-
traction du liquide ne paraît pas être
directement en cause. La position flé-
chie en avant a été incriminée comme
facteur aggravant, au même titre que
les efforts. Aujourd’hui, les IRM doi-
vent être précoces et la suspicion
radiologique de fistule doit conduire
directement à l’artériographie, sans
nécessité de ponction lombaire. La
fistule a pu être visualisée en ARM,
mais l’artériographie reste indispen-
sable (5). Il faut opacifier systémati-
quement tous les pédicules participant
à la vascularisation dure-mérienne, la
fistule pouvant se situer à un niveau
très éloigné de l’orientation donnée
par la clinique. Elle est située en
région dorsale le plus souvent, au
niveau lombaire plus rarement et
exceptionnellement en région cervi-
cale. L’artère nourricière peu dilatée
injecte une veine radiculaire qui
rejoint une ou deux veines spinales.
Celles-ci sont dilatées (figure 3) et cir-
Figure 2. IRM séquence en T2. Présence
d’un hypersignal du cône médullaire et
d’images tubulaires postérieures vides de
signal.
Figure 3. Dilatation des veines spinales et
absence de drainage épidural.
Cas clinique
Cas clinique

139
culent lentement sur toute la hauteur
du cordon médullaire. L’artère spinale
antérieure doit être recherchée systé-
matiquement car ses caractéristiques
interviennent dans le choix du traite-
ment. Elle est le plus souvent grêle et
de faible débit. De ce fait, le retour
veineux du cône est très faible, ce qui
est un bon signe indirect de fistule (2).
L’aggravation clinique est inexorable
dans les FAV durales et conduit à une
paraplégie. Le traitement visant à
obturer le premier centimètre de la
veine de drainage et à déconnecter la
fistule des veines spinales est toujours
indiqué (6). L’embolisation par voie
endovasculaire à l’aide d’histoacryl
est le traitement de choix qui doit être
proposé de principe, en particulier
dans les fistules de siège antérieur.
Lorsque l’artère spinale antérieure
naît du même tronc que l’artère nour-
ricière, le traitement endovasculaire de
la fistule présente un risque d’infarc-
tus médullaire par migration de l’em-
bol d’histoacryl. La solution chirurgi-
cale avec pose d’un clip doit alors être
privilégiée. Souvent très efficace, le
traitement nécessite un contrôle arté-
riographique systématique à distance
et, en cas de reperméabilisation de la
fistule, la réalisation d’une ou de plu-
sieurs nouvelles embolisations, comme
dans notre observation. Le résultat cli-
nique est, quant à lui, directement lié à
la précocité du traitement. Si la symp-
tomatologie est évoluée, elle sera en
règle générale stabilisée et, dans près
d’un cas sur deux, une amélioration
franche sera notée, parfois après plu-
sieurs mois.
Références
1. Kendall BE, Logue V. Spinal epidural
angiomatous malformations draining into
intrathecal veins. Neuroradiology 1977 ;
13 : 181-9.
2. Merland JJ, Riche MC, Chiras J. Les fis-
tules artérioveineuses intracanalaires,
extramédullaires à drainage veineux
médullaire. J Neuroradiol 1980 ; 7 : 271-
320.
3. Gilbertson JR, Miller GM, Goldman
MS, Marsh WR. Spinal dural arteriove-
nous fistulas : MR and myelographic fin-
dings. AJNR 1995 ; 16 : 2049-57.
4. Roullet E, Netter JM, Chiras J et al.
Fistules artérioveineuses durales rachi-
diennes : aggravation après myélographie
au métrizamide. Rev Neurol 1988 ; 144 :
371-5.
5. Bowen BC, Fraser K, Kochan JP et al.
Spinal dural arteriovenous fistulas : eva-
luation with MR angiography. AJNR 1995 ;
16 : 2029-43.
6. Gobin YP, Rogopoulos A, Aymard A et al.
Endovascular treatment of intracranial
dural arteriovenous fistulas with spinal
perimedullary venous drainage. J
Neurosurg 1992 ; 77 : 718-23.
Act. Méd. Int. - Neurologie (4) n° 5, juin 2003
Imprimé en France - Differdange S.A. -
95110 Sannois - Dépôt légal à parution.
©décembre 2001 - Aljac S.A., locataire-gérant de Médica-Press
Cas clinique
Cas clinique
1
/
3
100%