OBJECTIFS D’ENSEIGNEMENT PROFESSIONNEL CONTINU Cytoréduction initiale

La Lettre du Cancérologue • Vol. XX - n° 4 - avril 2011 | 267
OBJECTIFS D’ENSEIGNEMENT
PROFESSIONNEL CONTINU
24. Garcia AA, Hirte H, Fleming G et al. Phase II clinical trial of bevacizumab and low-dose
metronomic oral cyclophosphamide in recurrent ovarian cancer: a trial of the California,
Chicago, and Princess Margaret Hospital phase II consortia. J Clin Oncol 2008; 26(1):76-82.
25. Sfakianos GP, Numnum TM, Halverson CB, Panjeti D, Kendrick JE 4th, Straughn JM Jr.
The risk of gastrointestinal perforation and/or fi stula in patients with recurrent ovarian
cancer receiving bevacizumab compared to standard chemotherapy: a retrospective
cohort study. Gynecol Oncol 2009;114(3):424-6.
26. Penson RT, Dizon DS, Cannistra SA et al. Phase II study of carboplatin, paclitaxel, and
bevacizumab with maintenance bevacizumab as fi rst-line chemotherapy for advanced
mullerian tumors. J Clin Oncol 2010;28(1):154-9.
27. Burger RA, Brady MF, Bookman MA et al. Phase III trial of bevacizumab in the
primary treatment of advanced epithelial ovarian cancer, primary peritoneal cancer,
or fallopian tube cancer: a Gynecologic Oncology Group study. J Clin Oncol 2010;
28(suppl. 18):abstract LBA1.
Cytoréduction chirurgicale
dans les tumeurs épithéliales
de l’ovaire avancées
L. Bengrine-Lefevre, P. Morice
État des lieux
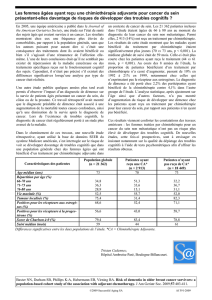
Le cancer de l’ovaire est une pathologie peu fréquente (environ
4 000 nouveaux cas par an) mais de pronostic sombre en raison
de son diagnostic le plus souvent tardif. Le traitement repose
sur une prise en charge multidisciplinaire comportant un temps
chirurgical et un temps médical. Les différentes études ont montré
l’intérêt pronostique majeur de la chirurgie de réduction tumorale.
La qualité de cette cytoréduction (qui peut être mesurée par la taille
du reliquat tumoral laissé en place en fi n d’exérèse) est d’ailleurs le
facteur pronostique le plus puissant dans la méta-analyse publiée
par R. Bristow et al. en 2002. L’objectif est la chirurgie macros-
copiquement “complète” (résection de toutes les lésions périto-
néales) [1]. Cette chirurgie dépend de l’opérateur, de nombreuses
études démontrant clairement que le taux de cytoréduction
complète est plus important lorsque les patientes sont opérées
par des chirurgiens entraînés à cette chirurgie (la morbidité de cette
chirurgie est alors réduite). Mais le chirurgien n’est qu’un aspect
de ce qui est requis, et la bonne prise en charge de cette chirurgie
nécessite une concordance globale de compétences et de moyens
(anesthésistes, équipes du bloc opératoire, éventuellement unité
de soins intensifs postopératoires et personnel soignant parfai-
tement habitué à la surveillance postopératoire immédiate). Les
résultats de cette résection chirurgicale initiale, qui doit rester le
standard, en dépendent. Néanmoins, cette résection complète
n’est pas toujours réalisable (carcinose très étendue, état général
des patientes altéré ou moyens optimaux pour la réalisation de
cette chirurgie non réunis). Dans cette situation une approche s’est
développée, qui repose sur une chimiothérapie première suivie
d’une chirurgie de résection après 3 ou 4 cycles de chimiothérapie.
Cette chirurgie est dite “d’intervalle” car elle est précédée et sera
suivie d’une chimiothérapie.
Cytoréduction initiale
Une fois le diagnostic établi (examen histologique extemporané),
le temps opératoire consiste en, au minimum, une hystérectomie
totale avec une annexectomie bilatérale et une omentectomie.
L’exploration de la cavité péritonéale doit être complète, avec
exérèse large des nodules de carcinose. D’autres gestes sont alors
souvent nécessaires (résections digestives très fréquentes dans
ce contexte, splénectomie, résection de coupoles diaphragma-
tiques, exérèses de péritoine élargies, etc.). Le bénéfi ce des curages
ganglionnaires dans ce contexte a longtemps été discuté, certaines
études n’ayant pas réussi à le démontrer en termes de SG, mais
l’ayant démontré en termes de survie sans récidive (2). L’étude
publiée par J.K. Chan et al. en 2007 (2) permet de mieux mesurer
la place du curage ganglionnaire. Une analyse portant sur plus de
13 000 patientes a retrouvé un bénéfi ce en termes de survie pour
les patientes ayant eu un curage dans le temps opératoire (2). Cela
renforce l’idée selon laquelle le curage ganglionnaire participe
au “debulking” tumoral, c’est-à-dire à la diminution du volume
tumoral, et d’autant plus si l’on croit au bénéfi ce de la chirurgie
macroscopique complète (on sait que 50 à 60 % des patientes
ont des ganglions atteints en cas de cancer de l’ovaire de stade III
ou IV) [1]. Cette recommandation fait d’ailleurs partie des nouveaux
Standards, options et recommandations (SOR). En revanche, cette
chirurgie ganglionnaire est inutile s’il reste des reliquats tumoraux
péritonéaux en fi n de résection.
Le diagnostic d’opérabilité de ces cas de stades trop avancés pour
permettre d’évaluer la résécabilité repose sur plusieurs éléments
(clinique, imagerie) parmi lesquels la laparoscopie d’évaluation a
toute sa place, sa valeur diagnostique étant maintenant reconnue
par les SOR (1). De plus, la laparoscopie permet de faire des
biopsies dirigées pour confi rmer la nature histologique précise de la
carcinose (et éliminer une carcinose d’origine digestive, mammaire
ou autre). La laparotomie, uniquement exploratrice, devrait être
abandonnée pour évaluer la résécabilité (sauf dans une situation
d’urgence comme une occlusion) [1].
Une fois cette chirurgie réalisée, une chimiothérapie adjuvante est
administrée, qui a un effet cytotoxique sur les résidus tumoraux
macro- ou microscopiques et, ainsi, améliore la survie. Le résidu
tumoral en fin d’intervention reste un facteur pronostique
important (3), de même que la masse tumorale préopératoire, des
lésions métastatiques de plus de 1 000 g étant considérées comme
de mauvais pronostic, même si la chirurgie a été complète (4).
En cas de résection initiale macroscopiquement complète ou de
résidu tumoral faible, la chimiothérapie intrapéritonéale (via un
cathéter) a fait la preuve de son utilité, puisqu’elle permet d’amé-
liorer la SG (5).
Conclusion
Le cancer de l’ovaire est une pathologie nécessitant une prise en
charge initiale adaptée dans laquelle la chirurgie de cytoréduction
tumorale initiale et macroscopiquement complète doit rester
l’objectif majeur afi n d’optimiser les chances de survie des patientes.

268 | La Lettre du Cancérologue • Vol. XX - n° 4 - avril 2011
Cancers gynécologiques
OBJECTIFS D’ENSEIGNEMENT
PROFESSIONNEL CONTINU
Faits nouveaux
Chirurgie d’intervalle
En cas de résection complète impossible lors de la prise en charge
initiale, une chirurgie d’intervalle doit être proposée après 3 cycles
de chimiothérapie (après une confi rmation histologique formelle de
la nature ovarienne de la pathologie). La cytoréduction, qui consiste
alors en une laparotomie avec exérèse des nodules résiduels en vue
d’obtenir une résection macroscopiquement complète, est dans ce
cas facilitée par la chimiothérapie initiale, ce qui permet d’obtenir
plus souvent une résection optimale, voire macroscopiquement
complète. Étant donné la chimiosensibilité de la pathologie, la
stratégie médicale première permettra un temps chirurgical moins
délabrant. Une première étude a tenté de valider ce principe, en
démontrant que la réalisation d’une chimiothérapie première
permettait la réalisation d’une chirurgie optimale (dans 77 % des
cas, versus 39 % en cas de chirurgie première) sans retentissement
sur la survie, et avec une morbidité moins importante (6). Cette
étude, comme toutes celles qui tentent d’évaluer la chimiothérapie
néo-adjuvante, ne porte que sur un petit nombre de patientes (7, 8).
Deux principaux essais randomisés ont ensuite tenté de valider
ce concept : l’étude de l’EORTC (9) qui démontrait un bénéfi ce en
termes de survie en faveur de la chirurgie d’intervalle (26 versus
20 mois ; p = 0,01) et l’étude du Groupe d’oncologie gynéco-
logique (GOG) [10] qui ne retrouvait pas cet avantage (33,9 versus
33,7 mois ; p = 0,92). Le protocole de chimiothérapie mis en œuvre
pourrait en partie expliquer cette différence, l’EORTC utilisant une
combinaison avec cyclophosphamide et sels de platine alors que
le GOG associait paclitaxel et sels de platine. L’autre différence
essentielle réside dans les critères de sélection des patientes : dans
l’étude du GOG, une exérèse initiale avait été réalisée (hystérec-
tomie, annexectomie bilatérale, omentectomie et résection des
nodules péritonéaux) alors que, dans l’essai de l’EORTC, une telle
chirurgie n’était pas réalisée et seuls des prélèvements biopsiques
ont été effectués (5, 6). L’étude du GOG ne pose donc pas la même
question que celle de l’EORTC, puisqu’elle a évalué la chirurgie
secondaire plutôt que la chirurgie d’intervalle.
Notons qu’une troisième étude randomisée anglaise avait tenté
de montrer en vain le bénéfi ce de la chirurgie d’intervalle (11). Les
raisons de cet insuccès peuvent être, d’une part, que les critères
d’inclusion permettaient des résidus de plus de 2 cm (contrairement
à ceux des études précédentes qui n’autorisaient qu’un résidu de
1 cm) et, d’autre part, que la randomisation a été réalisée avant
la chimiothérapie, ce qui explique que seules 68 % des patientes
du groupe chirurgie ont pu effectivement en bénéfi cier (exclusion
tardive des patientes stables ou progressives).
Par ailleurs, plusieurs études récentes et concordantes ont même
rapporté une survie moins bonne chez les patientes ayant bénéfi cié
d’une chirurgie complète (absence de reliquat macroscopique)
après chimiothérapie première que chez les patientes opérées
d’emblée (12, 13). On le voit, tout n’est pas dit de la chirurgie
d’intervalle, et de nombreux points d’interrogation demeurent.
Seule une étude prospective randomisée pourra confi rmer sa place.
Cette étude, menée par l’EORTC, vient de se terminer, mais ses
résultats, présentés lors d’un congrès international, ne sont pas
encore publiés. En attendant la publication, eu égard aux résultats
inquiétants de certaines séries rétrospectives suggérant une survie
moins bonne pour les patientes traitées après chirurgie intervallaire
que pour les patientes ayant bénéfi cié d’une chirurgie initiale, le
seul standard dans les cancers de l’ovaire de stade avancé doit
rester la chirurgie initiale complète sur le plan macroscopique,
la chirurgie intervallaire devant être réservée aux formes très
étendues ne pouvant bénéfi cier d’une cytoréduction complète
d’emblée (1).
Références bibliographiques
1. Morice P, Daraï E, Leblanc E et al. Standards, options, recommandations 2007 pour
la prise en charge des patientes atteintes de tumeurs épithéliales malignes de l’ovaire.
Traitement chirurgical. http://www.sor-cancer.fr.
2. Chan JK, Urban R, Hu JM et al. The potential therapeutic role of lymph node resection
in epithelial ovarian cancer: a study of 13918 patients. Br J Cancer 2007;96:1817-22.
3. Hoskins WJ, Bundy BN, Thigpen JT, Omura GA. The infl uence of cytoreductive surgery
on recurrence-free interval and survival in small-volume stage III epithelial ovarian cancer:
a Gynecologic Oncology Group study. Gynecol Oncol 1992;47:159-66.
4. Vergote I, De Wever I, Tjalma W et al. Neoadjuvant chemotherapy or primary debul-
king surgery in advanced ovarian carcinoma: a retrospective analysis of 285 patients.
Gynecol Oncol 1998;71:431-6.
5. Armstrong DK, Bundy B, Wenzel L et al. Intraperitoneal cisplatin and paclitaxel in
ovarian cancer. N Engl J Med 2006;354:34-43.
6. Lawton FG, Redman CW, Luesley DM et al. Neoadjuvant (cytoreductive) chemotherapy
combined with intervention debulking surgery in advanced, unresected epithelial ovarian
cancer. Obstet Gynecol 1989;73:61-5.
7. Onnis A, Marchetti M, Padovan P, Castellan L. Neoadjuvant chemotherapy in advanced
ovarian cancer. Eur J Gynaecol Oncol 1996;17:393-6.
8. Atlas II, Childers JM, Surwit EA. Laparoscopic cytoreductive surgery after chemotherapy
for advanced ovarian cancer. J Am Assoc Gynecol Laparosc 1996;3:S2.
9. Van der Burg ME, van Lent M, Buyse M et al. The effect of debulking surgery after
induction chemotherapy on the prognosis in advanced epithelial ovarian cancer. Gyne-
cological Cancer Cooperative Group of the European Organization for Research and
Treatment of Cancer. N Engl J Med 1995;332:629-34.
10. Rose PG, Nerenstone S, Brady MF et al. Secondary surgical cytoreduction for advanced
ovarian carcinoma. N Engl J Med 2004;351:2489-97.
11. Redman CW, Mould J, Warwick J et al. The West Midlands epithelial ovarian cancer
adjuvant therapy trial. Clin Oncol (R Coll Radiol) 1993;5:1-5.
12. Shibata K, Kikkawa F, Mika M et al. Neoadjuvant chemotherapy for FIGO stage
III or IV ovarian cancer: survival benefi t and prognostic factors. Int J Gynecol Cancer
2003;13:587-92.
13. Fanfani F, Ferrandina G, Corrado G et al. Impact of interval debulking surgery on
clinical outcome in primary unresectable FIGO stage IIIc ovarian cancer patients. Onco-
logy 2003;65:316-22.
Pour en savoir plus
• Morice P, Planchamp F, Darai E et al. Standards, options et recommandations 2007.
Recommandations pour la pratique clinique : prise en charge des patientes atteintes
de tumeurs épithéliales malignes de l’ovaire, traitement chirurgical. Bull Cancer
2007;94:995-1002.
Rendez-vous 2011
E
N
R
É
G
I
O
N
Toulouse - Jeudi 7 avril 2011
Bordeaux - Jeudi 28 avril 2011
Nantes - Jeudi 12 mai 2011
Tours - Jeudi 26 mai 2011
Le contenu scientifi que de cette réunion est sous la seule responsabilité des orateurs
Renseignements auprès de Aurore Cavel : 01 46 67 62 83 - [email protected]
CONFÉRENCEDÉBAT
Les avancées scientifiques majeures de l’année en oncologie
Les avancées scientifi ques majeures de l’année, préfi gurant une nouvelle prise en charge de vos patients, seront
présentées ; les publications et les communications des congrès 2010, sélectionnées par la rédaction de “La Lettre“,
seront argumentées et débattues.
Thèmes
●Cancer du sein
●Cancer bronchique
●Cancer digestif
●Cancer urologique
●Cancer gynécologique
LK-annonce-CC-230311.indd 1 12/04/11 15:56
1
/
2
100%