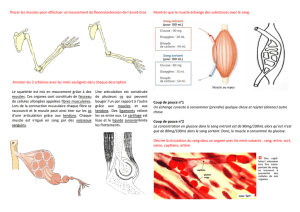
FACULTE DE MEDECINE HENRI WAREMBOURG Galactosémie

UNIVERSITE LILLE 2 DROIT ET SANTE
FACULTE DE MEDECINE HENRI WAREMBOURG
Année : 2014
THESE POUR LE DIPLOME D'ETAT
DE DOCTEUR EN MEDECINE
Galactosémie : suivi de la cohorte lilloise de 1974 à 2014
Présentée et soutenue publiquement le 16 juin 2014 à 16 heures
Au Pôle Recherche
Par Anne-Sophie GUEMANN
_______________
JURY
Président :
Monsieur le Professeur Frédéric GOTTRAND
Assesseurs :
Monsieur le Professeur Patrick TRUFFERT
Monsieur le Docteur André KLEIN
Madame le Docteur Anne-Frédérique POUCHELLE-DESSEIN
Directeur de Thèse :
Monsieur le Docteur Dries DOBBELAERE
_______________

GUEMANN Anne-Sophie
Avertissement
La Faculté n'entend donner aucune approbation aux opinions émises dans
les thèses : celles-ci sont propres à leurs auteurs.

GUEMANN Anne-Sophie
Liste des abréviations
AMH hormone anti-Müllerienne
CLIS classe pour l’inclusion scolaire
Da Dalton
FSH hormone folliculostimulante
Gal galactose
Gal-1-P galactose-1-phosphate
GALE UDP-galactose 4 épimérase
GALK galactokinase
GALT galactose-1-phosphate uridyl transférase
Glc glucose
Glc-1-P glucose-1-phosphate
Hb hémoglobine
IHC insuffisance hépatocellulaire
IRM imagerie par résonance magnétique
k kilo
l litre
LH hormone lutéinisante
mg milligrame
mmol millimoles
NC non connu
QI quotient intellectuel
SEGPA section d’enseignement général et professionnel adapté
SHBP sex hormon binding protein
TDM tomodensitométrie
U unité
µg microgramme
µmol micromoles

GUEMANN Anne-Sophie
Table des matières
Résumé ...................................................................................................................... 1
Introduction ............................................................................................................... 2
Matériel et méthodes ................................................................................................. 9
1. Sujets .............................................................................................................. 9
2. Recueil des données ...................................................................................... 9
A. Description des circonstances de diagnostic pour chaque patient .............. 9
B. Données recueillies pour chaque patient concernant son suivi ................. 10
C. Synthèse du suivi du patient ..................................................................... 12
D. Les complications à long terme ................................................................. 12
E. Synthèse des données des patients .......................................................... 13
Résultats .................................................................................................................. 15
1. Description de la population ......................................................................... 15
2. Circonstances de diagnostic ......................................................................... 16
3. Suivi des patients .......................................................................................... 19
4. Devenir et complications à long terme .......................................................... 25
5. Facteurs pronostics éventuels ...................................................................... 31
Discussion ............................................................................................................... 33
1. Principaux résultats ...................................................................................... 33
2. Points forts et faibles de l’étude .................................................................... 33
3. Description de la population ......................................................................... 34
4. Etat clinique à la naissance .......................................................................... 35
5. Suivi clinico-biologique ................................................................................. 36
6. Complications à long terme .......................................................................... 38
7. Facteurs prédictifs du devenir ....................................................................... 43
8. Protocole de prise en charge au CHRU de Lille pour étude prospective ...... 45
Conclusion ............................................................................................................... 50
Références bibliographiques ................................................................................. 51
Annexes ................................................................................................................... 56
Annexe 1 : Description de la population ................................................................ 56
Annexe 2 : Suivi clinique ....................................................................................... 60
Annexe 3 : Suivi Biologique .................................................................................. 63
Annexe 4 : Résultats dosages biologiques ........................................................... 68
Annexe 5 : Suivi en imagerie................................................................................. 73
Annexe 6 : Complications à long terme ................................................................. 76

GUEMANN Anne-Sophie Résumé
____
1
RESUME
La galactosémie, pathologie du métabolisme du galactose due à un déficit de l’enzyme
GALT est une pathologie d’intoxication. Les signes néonataux (insuffisance
hépatocellulaire, cataracte, septicémie, troubles de la vigilance) sont secondaires à
l‘accumulation de métabolites toxiques : le galactose-1-phosphate et le galactitol. Le
traitement consiste en un arrêt des apports lactés. Malgré un traitement bien conduit,
il existe des complications à long terme concernant essentiellement le devenir cognitif
ainsi que le devenir ovarien. Il convient donc de réaliser un suivi multidisciplinaire afin
de dépister et de traiter ces complications. L’objectif de l’étude est de décrire le suivi
réalisé à Lille et le devenir de la cohorte de 1974 à 2014.
Il s’agit d’une étude rétrospective, descriptive et unicentrique réalisée au CHRU de
Lille. Les différents éléments de diagnostic, de suivi et de devenir ont été recueillis
dans les dossiers des patients comprenant les courriers de diagnostic, de suivi, ainsi
que les résultats des examens complémentaires.
Vingt-six patients ont été inclus. La prévalence calculée dans la région est d’environ
1/167450. Le diagnostic a été posé au 7,7ième jour de vie en moyenne. La majorité des
patients (24,6%) ont eu 3 signes d’appel au moment du diagnostic. Ils sont par ordre
de fréquence : hépatiques, digestifs, septiques, ophtalmologiques et neurologiques.
Le génotype a été connu pour 53,8% des patients. Les génotypes sont:
p.Q188R/p.Q188R pour 35,7% des patients, p.Q188R/autre mutation pour 50% et
autre/autre pour 14,3%. Les suivis clinico-biologiques et en imagerie ont été
inhomogènes sauf concernant les consultations spécialisées en maladies héréditaires
du métabolisme. Les complications à long terme ont été par ordre de fréquence :
l’insuffisance ovarienne primitive, les troubles du langage, les difficultés
psychologiques, l’atteinte rénale à type de tubulopathie, les troubles moteurs, la
cataracte persistante. Des hépatomégalies non stéatosiques ont été révélées chez
60% des patients lors de bilans systématiques. Les imageries cérébrales ont été
anormales chez 58,3% des patients (atteinte de la substance blanche). Un pic de
galactitol a été observé dans 50% des cas.
Un protocole de suivi est proposé afin d’homogénéiser les pratiques et le suivi. Un
suivi en imagerie cérébrale est conseillé afin d’évaluer l’évolution des lésions. Des
examens complémentaires pourront être réalisés afin de déterminer les causes
d’hépatomégalie.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
1
/
83
100%