Précision pronostique du cancer du col utérin grâce

19
La Lettre du Gynécologue - n° 282 - mai 2003
u cours du dernier siècle, il y a eu une évolution
progressive et importante dans le traitement du
cancer du col utérin. Dans les années 1900,
Schauta et Wertheim ont mis au point la technique de l’hysté-
rectomie radicale, vaginale et abdominale. En 1930, Taussig
rapportait l’importance des ganglions métastatiques dans le
pronostic de la survie. Dans les années 1940, Wertheim et
Meigs décrivaient la technique de la lymphadénectomie pel-
vienne. Au début des années 1990, la chirurgie radicale par
laparoscopie fit son apparition dans le traitement du cancer du
col utérin, et Dargent est l’un des principaux leaders dans ce
domaine. En l’an 2000, on en est à l’évaluation de la technique
du ganglion sentinelle dans le traitement de ce cancer.
La technique du ganglion sentinelle a été validée et acceptée
dans l’exercice d’un plan thérapeutique pour le mélanome et le
cancer du sein. Depuis les années 1990, la faisabilité de cette
technique dans le cancer de la vulve a été démontrée ; elle fait
présentement l’objet de deux études prospectives, l’une aux
États-Unis et l’autre en Europe. L’hôpital Notre-Dame du
CHUM (Centre hospitalier de l’université de Montréal) parti-
cipe actuellement au bras européen de l’étude.
La fréquence d’un ganglion métastatique positif chez les
patientes ayant un cancer du col utérin de stade IA2 et IB1 est
de 10 à 15%. Cela signifie que, dans 85à 90% des cas, on
pourrait éviter une lymphadénectomie radicale et certains
inconvénients, dont un temps opératoire plus long, des pertes
sanguines, le risque de formation d’un lymphocèle ou lym-
phœdème, ou, encore, des complications accidentelles urolo-
giques ou vasculaires. Dans le cancer du col utérin, le ganglion
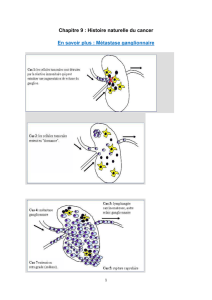
sentinelle trouve à s’appliquer en raison de la dissémination
centrifuge du système lymphatique vers des sites spécifiques
(ou bassins ganglionnaires lymphatiques) de la paroi latérale
ou postérieure du pelvis. Une telle procédure augmente la pré-
cision de la détermination de la métastase ganglionnaire, et
peut diminuer la morbidité reliée à une chirurgie radicale telle
que la lymphadénectomie pelvienne et périaortique basse. Le
cancer du col utérin est un bon candidat pour la technique du
ganglion sentinelle, et cela pour plusieurs raisons. En premier
lieu, cette technique pourrait éviter la lymphadénectomie dans
la grande majorité des cas, comme mentionné plus haut. En
second lieu, le ganglion métastatique ganglionnaire ne peut
être localisé en se basant sur le type ou la localisation de la
tumeur. Enfin, un diagnostic de l’état ganglionnaire par cette
technique peut permettre soit une chirurgie moins agressive,
soit un traitement de radiothérapie.
Notre étude vise à évaluer l’utilité d’une telle technique et à
découvrir les sites de drainage fréquents ou inusités du gan-
glion sentinelle dans le cancer du col utérin de stadeIA2 ou
IB1.
MÉTHODES
D’après les travaux publiés, le ganglion sentinelle peut être
déterminé dans plus de 95% des cas avec la combinaison des
deux techniques suivantes : soit le colorant isosulfan bleu
(lymphazurin), soit le produit radioactif, le technétium99.
Notre expérience avec les deux techniques est résumée ci-après.
DOSSIER
Précision pronostique du cancer du col utérin grâce
à l’étude du ganglion sentinelle
!P.Drouin*, P.Gauthier*, J.Dubuc-Lissoir*, C.Lussier**, L.Laflamme***, D.M. Provencher*
Observation of the sentinel lymph node for a more accurate prognosis
of cervix uteri cancers
A
*Service de gynécologie oncologique, **département de pathologie,
*** département de médecine nucléaire, CHUM université de Montréal,
1560 Sherbrooke Est, Montréal (Québec), Canada H2L 4M1. (pierre.drouin.
chum@ ssss.gouv.qc.ca).
RÉSUMÉ.
Entre 1999 et 2002 a été étudiée la technique du ganglion sentinelle chez 68 patientes présentant un cancer du col uté-
rin aux stades IA2 à IB1. Par technique combinée colorimétrique et gamme détection ; 124 sites ganglionnaires ont été analysés
représentant 134 ganglions. Aucun faux négatif n’a été observé ; des voies de drainages inhabituelles ont été notées. Cette tech-
nique pourrait à l’avenir être utilisée dans la prise en charge du col utérin. Des études prospectives multicentriques restent tou-
tefois nécessaires.
Mots-clés :
Cancer du col utérin - Ganglion sentinelle.

20
La Lettre du Gynécologue - n° 282 - mai 2003
DOSSIER
Avec l’emploi du colorant isosulfan bleu, les problèmes sui-
vants sont à surveiller:
"Le lymphazurin est un colorant bleu qui colore non seulement
la peau, mais aussi l’urine. Cet effet de coloration de la peau
donne une fausse lecture de l’oxymètre et peut ainsi induire en
erreur sur l’état de la patiente l’anesthésiste non averti.
"Il peut y avoir une réaction allergique sévère. Ce fut le cas lors
de la chirurgie pratiquée sur une de nos patientes, ce qui a néces-
sité un séjour d’une durée de deux jours dans le service des soins
intensifs, heureusement sans séquelles pour la patiente.
Lorsque nous utilisons le technétium99, le produit radioactif
sulfuré est chauffé et filtré le matin même de la procédure avec
une µspore d’une grosseur de 0,1 µm. Cela permet d’injecter le
produit une à trois heures avant la procédure. La migration du
produit radioactif vers les parois latérales du bassin est alors
rapide et rend plus évidents les sites probables de ganglion(s)
sentinelle(s) à la lymphoscintigraphie.
Une fois le ganglion prélevé, on procède à la technique
d’ultra-staging en pathologie. Notre pathologiste maîtrise bien
cette technique, basée sur les protocoles américains et euro-
péens. Selon notre expérience, des micrométastases peuvent
être détectées dans 10 à 30% des cas.
PROCÉDURES
À l’hôpital Notre-Dame, notre expérience avec la détection du
ganglion sentinelle dans le cancer de la vulve remonte à fin
1998. Un des auteurs (P. Drouin) avait fait un stage d’entraîne-
ment de deux mois à la technique pour le cancer du sein à
l’institut Sloan Ketering Medical Cancer Centre (New York).
Depuis lors, plus de 80cas de cancers de la vulve ont été éva-
lués par la technique du ganglion sentinelle.
Les étapes de la procédure pour les cancers du col de stadeIA2
et IB1 sont les suivantes:
"lymphoscintigraphie : technétium99 filtré (1-3 heures en
préopératoire) ;
"en préopératoire immédiat (10minutes avant la chirurgie):
injection de Lymphazurin aux points 2, 4, 8, 10heures sur le
col utérin, autour de la tumeur ;
"lors de la chirurgie : repérage visuel (bleu), gamma-détec-
tion, exérèse, ratio (1/10, lit /ganglion sentinelle, lecture du
radiotraceur) ;
"en pathologie : examen extemporané et étude immunohisto-
chimique.
Depuis 1999, nous avons documenté cette technique du gan-
glion sentinelle chez 68patientes consécutives du stadeIAI et
IB1 ayant un cancer du col utérin. Il faut souligner que dans
notre centre, la plupart des patientes ont une investigation
d’imagerie avant la chirurgie radicale soit, une tomographie
axiale ou une résonance magnétique. Si une adénopathie est
dépistée, une biopsie percutanée du ganglion suspect est effec-
tuée. Si le résultat de la biopsie de ce ganglion est positif et
démontre une ou des métastases, la patiente sera alors traitée
par radiothérapie avec une chimiothérapie de sensibilisation.
RÉSULTATS
Depuis 1999, nous avons détecté 124sites ganglionnaires (bas-
sins) représentant 134ganglions chez 68patientes consécutives
ayant un cancer du col utérin de stadeIA2 et IB1 (tableau I).
Tumeur
GS identifiés GS positifs GS négatifs Faux négatifs
Patients Sites Méthodes Patientes Sites Patientes Sites Patientes Sites Patientes Sites
Medl 3 6 Iso 3 6 3 4 0 0 - -
Verheijen 10 20 Pbd 4 - 1 1 0 0 0 1
99Tc 8 12
Echt 13 24 Iso 2 2 2 2 0 0 0 1
O’Boyle 20 40 Iso 12 17 3 3 0 0 1 3
Coleman 25 50 Iso 25 44 5 8 0 0 0 0
99Tc
Provencher 68 124 Iso 49 101 9 13 0 0 0 0
Drouin (134n) 99Tc 61 117
Malur 50 100 Pbd (9) 5 1 1
99Tc (21) 16 39 5 - 0 0 4 -
Comb. (20) 18 0 0
Dargent 52 103 Pbd -- 95 - 13 0 0 0 0
Tableau I. Identification des ganglions sentinelles (GS).
25
4
1
1
1
2
1
1
11
11
18
22
33
1 2
1 13
8
5
Périaortique
Iliaque communIliaque commun
Présacré
Interiliaque
GaucheDroit
Iliaque externe
ObturateurObturateur
Urétéral
" 68 patientes consécutives
" 134 ganglions
" 124 sites
Iliaque externe
Ganglion négatif (121) Ganglion positif (10) + immunohistochimie (3)
Figure 1. Localisation des ganglions sentinelles.

21
La Lettre du Gynécologue - n° 282 - mai 2003
DOSSIER
L’emploi de l’isosulfan bleu a démontré la présence de
101ganglions sentinelles chez 49patientes, alors qu’avec le
technétium99, 117ont été identifiés chez 61patientes; aucun
faux négatif n’a été détecté (figure 1). La combinaison des
deux techniques a permis d’identifier 100% des ganglions sen-
tinelles. Chez les patientes non traitées par radiothérapie et qui
ont subi une lymphadénectomie complète après le dépistage de
ganglion(s) sentinelle(s) négatif(s) lors de la congélation,
aucune métastase ganglionnaire n’a été trouvée à l’examen his-
topathologique final.
Ont été identifiés à la pathologie finale 134ganglions pour 124
sites, soit 1,08ganglion par site sentinelle (figure 2). Les gan-
glions sentinelles les plus fréquents se situent dans les bassins
suivants : interiliaque (60), obturateur (33) et iliaque externe
(19). Les sites les moins fréquents sont dans la région urété-
rique (3), périaortique basse (5) et présacrée ou iliaque com-
mune (8). Treize ganglions comportaient une métastase, soit
10 à la congélation et 3 à l’examen immunohistochimique
(figure 2).
DISCUSSION
Certes, il y a une courbe d’apprentissage dans la détermination
du ganglion sentinelle, quel que soit le type de pathologie.
Notre expérience avec le cancer de la vulve nous a permis
d’approfondir cette technique combinant le colorant bleu et le
technétium99. Ainsi, la courbe d’apprentissage a été plus
courte, et le chirurgien est plus averti des différentes difficultés
de la technique. Il est souhaitable que le chirurgien révise la
lymphoscintigraphie avant la chirurgie afin de voir s’il y a des
ganglions sentinelles dans des sites inusités, en particulier dans
les régions du présacré, périutérine, latérales au vaisseau
iliaque commun ou périaortiques basses. Récemment, un site
inusité, au niveau du ligament rond, a été documenté et publié.
Nous croyons que l’exploration des espaces rétropéritonéaux
et l’identification des espaces paravésicaux ou pararectaux doit
être faite, afin de bien identifier les vaisseaux lymphatiques
colorés et de déterminer avec le radiotraceur le ganglion senti-
nelle chaud, que ce soit par laparoscopie ou par laparotomie.
Nos échecs avec le radiotraceur chez quatre patientes sont res-
pectivement dus à la défectuosité de l’appareil, à une batterie à
plat, à une obésité trop importante ou à un délai de plus de
12heures entre l’injection du technétium99 et la chirurgie. Par
ailleurs, même si la lymphoscintigraphie ne démontrait pas de
ganglion sentinelle en phase préopératoire, le radiotraceur a
permis de dépister des sites chauds lors de la chirurgie dans
cinq cas. En ce qui concerne l’isosulfan bleu, il y a eu deux cas
d’injection par inadvertance dans la cavité intrapéritonéale,
chez des patientes qui avaient eu une conisation extensive du
col utérin. L’immunohistochimie s’avère utile, puisqu’elle
nous a permis d’identifier trois ganglions sentinelles qui
s’étaient révélés négatifs tant à la laparotomie exploratrice que
lors de la congélation. Selon notre expérience, la combinaison
de l’emploi du lymphazurin et du technétium99 nous a permis
d’identifier tous les ganglions sentinelles, sans cas de faux
négatif. Pour que la technique soit adéquate, il faut également
se rappeler que la lecture avec le radiotraceur in vivo du lit du
ganglion sentinelle doit être dix fois moindre que pour le gan-
glion lui-même. Nous estimons en outre que la palpation de
l’état des ganglions est importante, car, autrement, on risque de
manquer un ganglion sentinelle de premier niveau dans le cas
où il est totalement remplacé par la tumeur, ce qui amène à
dépister un ganglion sentinelle de deuxième niveau.
CONCLUSION
Notre expérience démontre que, lorsque le ganglion sentinelle
est négatif, aucune métastase ganglionnaire n’est identifiée lors
de l’étude finale histopathologique des ganglions de la lym-
phadénectomie radicale. Le drainage inusité du site du gan-
glion sentinelle a été documenté au niveau du présacré dans
sept cas, au niveau iliaque commun latéral au détroit supérieur
dans un cas, dans la région périaortique basse dans 3cas et
dans la région urétérique dans 3cas. À la suite de ces constats,
nous avons modifié notre plan du traitement radiothérapeu-
tique du col utérin lorsque indiqué, en incluant dans le champ
de traitement la région du présacré. Lorsqu’il y a une lympha-
dénectomie complète, l’évaluation de la région du présacré
doit être minutieuse et systématique. L’identification d’une
métastase sur 3ganglions sentinelles urétériques observés
amène à réévaluer certaines procédures radicales utilisées.
Grâce à une meilleure connaissance de cette technique et du
drainage lymphatique du cancer du col utérin, nous pourrons
demain atténuer le caractère radical de la chirurgie curative
pour le cancer du col utérin. En effet, en cas de ganglion senti-
nelle négatif, on ne procéderait qu’à une trachélectomie ou
même à une hystérectomie, mais moins radicale. Dans le cas
de ganglion(s) sentinelle(s) positif(s), la radiothérapie devien-
drait le traitement de choix. Toutefois, des études prospectives
multicentriques seront encore nécessaires avant qu’une telle
modalité thérapeutique soit acceptée comme procédure stan-
dard dans le traitement du cancer du col utérin de stadesIA2 et
IB1. #
25
1
1
1
1
1
11
1 2
1 13
8
5
Périaortique
Sites inusités et immunohistochimie positive
Iliaque communIliaque commun
Latéral
Présacré
Interiliaque
GaucheDroit
Iliaque externe
ObturateurObturateur
Urétéral
" 68 patientes consécutives
" 134 ganglions
" 124 sites
Iliaque externe
Ganglion négatif (121) Ganglion positif (10) + immunohistochimie (3)
Figure 2. Localisation des ganglions sentinelles.

POUR EN SAVOIR PLUS...
– Benedetti-Pacini P, Maeschi F, Scambia G et al. Lymphatic spread of cervi-
cal cancer : an anatomical and pathological study based on 225 radical hyste-
rectomies with systematic pelvic and aortic lymphadenectomy. Gynecol Oncol
1996; 62: 19-24.
– Dargent D, Martin X, Mathevet P. Laparoscopic assessment of the sentinel
lymph nodes in early stage cervical cancer. Gynecol Oncol 2000; 79: 411-5.
– De Hullu JA, Doting E, Piers DA et al. Sentinel lymph node identification
with Technetium 99m-labelled nanocolloid in squamous cell cancer of the vulva.
J Nucl Med 1998; 39: 1381-5.
– De Hullu JA, Hollema H, Piers DA et al. Sentinel lymph node pro-
cedure is highly accurate in squamous cell carcinoma of the vulva.
JClin Oncol 2000 ; 18 : 2811-6.
– Levenback C, Burke TW, Gershenson DM, Morris M, Malpica A, Ross MI.
Intraoperative lymphatic mapping for vulvar cancer. Obstet Gynecol
1994;84:163-7.
– Levenback C, Coleman RL, Burke TW et al. Lymphatic mapping and sentinel
node identification in patients with cervix cancer undergoing radical hysterec-
tomy and pelvic lymphadenectomy. J Clin Oncol 2002; 20: 688-93.
– Malur S, Krause N, Köhler C, Schneider A. Sentinel lymph node detection in
patients with cervical cancer. Gynecol Oncol 2001 ; 80 : 254-7.
– O’Boyle J, Coleman R, Bernstein S et al. Intraoperative lymphatic mapping in
cervix cancer patients undergoing radical hysterectomy : a pilot study. Gynecol
Oncol 2000; 79: 238-43.
– Verheijen RH, Pijpers R, van Diest PJ et al. Sentinel node detection in cervi-
cal cancer. Obstet Gynecol 2000; 96 : 135-8.
22
La Lettre du Gynécologue - n° 282 - mai 2003
DOSSIER
Merci d’écrire nom et adresse en lettres majuscules
$Collectivité .................................................................................
à l’attention de ..............................................................................
$Particulier ou étudiant
M., Mme, Mlle ................................................................................
Prénom ..........................................................................................
Pratique : $hospitalière $libérale $autre ............................
Adresse e-mail ...............................................................................
Adresse postale .............................................................................
......................................................................................................
Code postal ........................Ville ……………………………………
Pays................................................................................................
Tél..................................................................................................
Merci de joindre votre dernière étiquette-adresse en cas de réabonnement,
changement d’adresse ou demande de renseignements.
ÉTRANGER (AUTRE QU’EUROPE)
FRANCE/DOM-TOM/EUROPE
%110
€collectivités
%92
€particuliers
%65
ێtudiants*
*joindre la photocopie de la carte
%90
€collectivités
%72
€particuliers
%45
ێtudiants*
*joindre la photocopie de la carte
LG - N° 281
OUI, JE M’ABONNE AU MENSUEL La Lettre du Gynécologue
Total à régler .......... €
À remplir par le souscripteur
À remplir par le souscripteur
À découper ou à photocopier
&
ABONNEMENT : 1 an
+
ETPOUR 10€DE PLUS !
10
€
, accès illimité aux 26 revues de notre groupe de presse disponibles sur notre
site vivactis-media.com (adresse e-mail gratuite)
+
R
RELIURE
ELIURE
%10
€
avec un abonnement ou un réabonnement
MODE DE PAIEMENT
%
carte Visa, Eurocard Mastercard
N°
Signature : Date d’expiration
%
chèque
(à établir à l'ordre de La Lettre du Gynécologue)
%
virement bancaire à réception de facture
(réservé aux collectivités)
ALJAC - 62-64, rue Jean-Jaurès - 92800 Puteaux
%
1
/
4
100%