C a s c l i n i... Observation

Correspondances en Métabolismes Hormones Diabètes et Nutrition - Vol. XIII - n° 2 - mars-avril 2009
82
Cas clinique
Observation
Madame M., 50 ans, est adressée à la consultation des
urgences par son médecin traitant pour une dyspnée
d’aggravation progressive. Elle a comme antécédent
remontant à une dizaine d’années, une thyroïdecto-
mie totale pour goitre multinodulaire substituée par
Levothyrox® 150 µg/j (lévothyroxine) qu’elle prend
régulièrement. Elle n’a pas d’antécédent cardiorespi-
ratoire notable.
L’examen initial retrouve une dyspnée de stade IV NYHA
sans douleur thoracique. La pression artérielle est de
100/60 mmHg, le pouls à 90 bpm, la température de
37,2 °C et la saturation en oxygène à 96 % sous 4 l/mn
d’oxygène. L’auscultation pulmonaire retrouve un mur-
mure vésiculaire diminué à gauche et des crépitants
aux bases. Il existe des signes manifestes d’insuffisance
ventriculaire droite : œdèmes des membres inférieurs,
turgescence des jugulaires et hépatalgies provoquées
par la palpation de l’hypocondre droit.
Les explorations paracliniques confirment une insuf-
fisance cardiaque globale. L’ECG montre un rythme
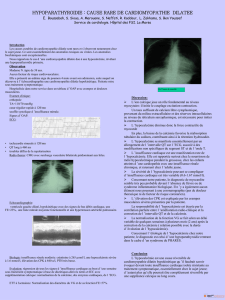
sinusal sans trouble de la repolarisation, avec un allon-
gement de l’intervalle QT (figure 1). La radiographie
pulmonaire montre un épanchement pleural gauche.
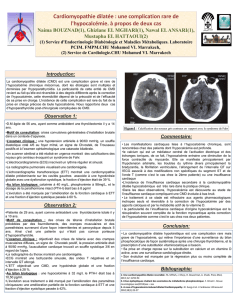
L’échographie transthoracique objective une cardio-
pathie dilatée sans hypertrophie ventriculaire gauche
(figure 2). La fraction d’éjection du ventricule gauche
est effondrée (22 %) et on note une hypokinésie globale
sévère, une insuffisance mitrale fonctionnelle à 2/4 et
une hypertension artérielle pulmonaire modérée. Les
enzymes cardiaques sont normales, et l’angiographie
n’objective pas de sténose sur les troncs coronaires.
En l’absence d’étiologie évidente pour expliquer une
cardiomyopathie dilatée sévère chez cette patiente
d’âge moyen sans antécédent médical notable, on réa-
lise des explorations plus poussées pour en déterminer
la cause : le holter ECG n’identifie aucune dysrythmie.
On a la surprise de retrouver une hypocalcémie majeure
(1,1 mmol/l, N : 2,10-2,50, taux corrigé en fonction de l’al-
buminémie) associée à une hypomagnésémie modérée
(0,62 mmol/l, N : 0,75-0,9). L’origine parathyroïdienne est
affirmée par la mesure de la PTH intacte (1-84), qui est
indosable. Il existe également une hypovitaminose D
sévère (6,5 µg/l ; N : 20-60) pour expliquer la déplétion
calcique. Lorsque l’on interroge la patiente à propos de
la prise en charge de la thyroïdectomie en 1998, elle
se souvient avoir pris un traitement par vitamine D et
calcium, interrompu après quelques semaines par son
médecin. De manière surprenante, elle ne rapporte à
aucun moment depuis l’intervention les signes cliniques
classiques de la tétanie. Par ailleurs, le bilan étiologique
de cette cardiomyopathie se révèle négatif (biopsie
myocardique, recherche d’ADN de HSV1, HSV2, CMV,
VZV, EBV, HHV6 sur la biopsie myocardique, taux sérique
de vitamine B1).
Le traitement non spécifique de l’insuffisance cardiaque
par les drogues inotropes, vasodilatatrices et diurétiques
est associé à une substitution du déficit calcique : en
traitement d’attaque, gluconate de calcium 10 ampoules
par 24 heures en IVSE, sulfate de magnésium 10 ampou-
les par 24 heures et supplémentation en vitamine D3
calcitriol (4 mg par 24 heures), remplacés après quel-
ques semaines par Eucalcic® (calcium carbonate) 1,2 g/j,
Rocaltrol® (calcitriol) 0,5 µg/j, Cardensiel® (bisoprold
hémifumarate) 1,25 mg x 2/j, Lasilix® (furosémide)
20 mg/j et Triatec® (ramipril) 1,25 mg/j. Après trois mois,
l’amélioration clinique est spectaculaire : la patiente n’est
plus dyspnéique, la fraction d’éjection du ventricule
gauche, régulièrement mesurée par échographie, est
normalisée (55 % à 3 mois, 59 % à 2 ans), avec un ventri-
cule gauche et une cinétique ventriculaire normaux.
Madame M. poursuit au long cours la supplémentation
vitaminocalcique par Eucalcic® et Rocaltrol® ; le traite-
ment diurétique a pu être interrompu en conservant
Triatec® et Cardensiel®.
Discussion
Alors que l’hypocalcémie aiguë a une expression clini-
que bruyante, avec les signes classiques de la tétanie,
l’œdème papillaire et les risques de convulsions, l’hypo-
calcémie chronique d’installation progressive peut être
asymptomatique et longtemps méconnue. C’est parfois
la découverte d’une insuffisance cardiaque inexpliquée,
comme chez notre patiente, qui va révéler le désordre
métabolique calcique. En effet, le déficit chronique en
calcium entraîne une baisse des performances myo-
cardiques pouvant conduire à l’insuffisance cardiaque
congestive. Ces manifestations cardio-vasculaires ont
été décrites chez des patients souffrant d’une patholo-
gie cardiaque préexistante (1), mais aussi sur cœur sain,
comme chez notre patiente (2, 3). L’hypocalcémie per se
Le calcium au cœur du problème !
Charlotte Guilmineau*, Yves Reznik*
* Service d’endocrinologie
et maladies métaboliques,
CHU Côte de Nacre, Caen.

Correspondances en Métabolismes Hormones Diabètes et Nutrition - Vol. XIII - n° 2 - mars-avril 2009
83
Le calcium au cœur du problème !
est délétère, comme l’atteste la survenue possible d’une
cardiopathie hypocalcémique au cours de l’hypoparathy-
roïdie ou de l’hypovitaminose D avec rachitisme (4).
L’ion calcium est un acteur essentiel de la contraction
myocardique, car il module le couplage excitation-
contraction. Le calcium intervient, d’une part, dans la
repolarisation ventriculaire lors de la deuxième phase du
potentiel d’action cardiaque, appelée phase de plateau.
Une diminution des concentrations sériques de calcium
prolonge cette phase de plateau, et il en résulte un allon-
gement de l’espace QT à l’ECG (figure 1). La survenue
d’un trouble du rythme ventriculaire de type torsades de
pointe est possible au cours de l’hypocalcémie, quoique
beaucoup plus rare qu’en situation d’hypokaliémie.
D’autre part, le calcium, en se fixant à la troponine C,
induit un changement de conformation qui permet aux
têtes de myosine de se lier aux filaments d’actine et ainsi
d’entraîner la contraction myocardique. L’hypocalcémie
prolongée a alors pour principale conséquence une
diminution de la force de contraction qui peut, à terme,
aboutir à l’incompétence myocardique. Pour maintenir
le débit cardiaque, les fibres musculaires s’allongent,
expliquant le développement d’une cardiomyopathie
dilatée. L’hypocalcémie favorise aussi la réabsorption
tubulaire du sodium parallèlement à celle du calcium,
aggravant ainsi la rétention hydrosodée. Enfin, l’hypo-
calcémie engendre une hypotension artérielle par dimi-
nution du tonus vasomoteur. L’insuffisance cardiaque
hypocalcémique est classiquement résistante aux toni-
cardiaques digitaliques (5). La dysfonction myocardique
est le plus souvent réversible après traitement substitutif
calcique lorsqu’elle survient sur cœur sain (3, 6).
La chirurgie thyroïdienne et parathyroïdienne expose
les patients à l’hypoparathyroïdie chronique et à ses
conséquences parfois invalidantes, voire menaçan-
tes pour le pronostic vital. La cardiomyopathie dilatée
secondaire à l’hypocalcémie profonde peut être évitée
par le contrôle systématique de la calcémie et la supplé-
mentation vitaminocalcique si nécessaire en période
postopératoire. Une insuffisance cardiaque congestive
résistante au traitement tonicardiaque conventionnel
doit faire systématiquement évoquer une cause méta-
bolique, notamment hypocalcémique.
■
1.Shinoda T, Aizawa T, Shirota T et al. Exacerbation of latent
heart failure by mild hypocalcemia after parathyroidectomy in
a long-term hemodialysis patient. Nephron 1992;60:482-6.
2.Levine SN, Rheams CN. Hypocalcemic heart failure. Am J
Med 1985;78:1033-5.
3.Kazmi AS, Wall BM. Reversible congestive heart failure related
to profound hypocalcemia secondary to hypoparathyroidism.
Am J Med Sci 2007;333:226-9.
4.Brunvand L, Haga P, Tangsrud SE, Haug E. Congestive
heart failure caused by vitamin D deficiency? Acta Paediatr
1995;84(1):106-8.
5.Chopra D, Janson P, Sawin CT. Insensitivity to digoxin asso-
ciated with hypocalcemia. N Engl J Med 1977;296:917.
6.Wong CK, Lau CP, Cheng CH, Leung WH, Freedman B.
Hypocalcemic myocardial dysfunction: short- and long-
term improvement with calcium replacement. Am Heart J
1990;120:381-6.
Références
Figure2. Échographie transthoracique. Vue apicale quatre cavités avec un ventricule gauche dilaté et hypokinétique.
Figure1. ECG des dérivations précordiales V1 à V3. Allongement de QT. QT corrigé en fonction de la fréquence cardiaque :
N ≤ 450 ms, allongement significatif chez la femme > 470 ms.
FC 84
PR 150
QRSD 73
QT 469
QTc 554
1
/
2
100%