Lire l'article complet

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999244
DOSSIER THÉMATIQUE
DÉFINITION
Le prolapsus du rectum est défini par l’invagination endolumi-
nale de la paroi rectale.
Le prolapsus total du rectum correspond à l’extériorisation du
rectum qui se déroule à travers l’anus. Dans le prolapsus rectal
pur, le canal anal est en place et reste séparé du boudin d’invagi-
nation par un sillon circulaire. Dans le prolapsus anorectal, le
canal anal est prolabé et le cylindre rectal se poursuit sans sillon
avec la marge anale.
PATHOGÉNIE
Il existe deux pics de fréquence (1) : le prolapsus rectal concerne,
dans 80 % des cas, des femmes âgées qui présentent un prolap-
sus d’apparition tardive favorisé par l’hyperpression abdominale
secondaire à une constipation chronique ou aux accouchements
sur des structures pelvi-périnéales altérées. Dans 20 % des cas,
le prolapsus rectal intéresse des sujets jeunes, particulièrement
des hommes, et pourrait correspondre à un défaut de fixation du
rectum, sur un terrain de colopathie fonctionnelle.
Dans la théorie classique, la profondeur exagérée du cul-de-sac
de Douglas serait responsable d’une hernie par glissement qui
s’engagerait entre les deux cylindres rectaux formant ainsi le sac
d’une hernie périnéale (hédrocèle). La constipation favoriserait
les efforts de poussée abdominale sur des tissus pelviens en état
de sénescence. Les lésions obstétricales, fragilisant le plancher
pelvien et l’appareil sphinctérien, entraîneraient l’affaiblissement
des moyens de soutien du rectum. De même, les antécédents de
chirurgie gynécologique, en particulier les hystéropexies anté-
rieures et les hystérectomies vaginales, seraient responsables
d’une béance du cul-de-sac de Douglas.
La théorie de l’intussusception rectale s’appuie sur les rectogra-
phies dynamiques (2) pendant les efforts de poussée. Elles mon-
trent une invagination rectorectale débutant à 8 cm de la marge
anale sous la forme d’un prolapsus de la paroi antérieure, entraî-
nant la paroi postérieure, créant ainsi une intussusception circu-
laire qui s’extériorise par la suite. L’hédrocèle devient alors une
conséquence du prolapsus.
L’EXAMEN CLINIQUE
Le patient se plaint habituellement d’une procidence du rectum,
intermittente survenant à l’effort ou au moment de la défécation,
ou plus rarement permanente. La réduction du prolapsus est spon-
tanée ou peut nécessiter des manœuvres digitales. D’autres symp-
tômes à type de dyschésie ou difficulté à évacuer les selles, écou-
lements glairo-sanglants et algies pelviennes peuvent s’observer.
L’incontinence anale, présente dans 50 à 80 % des cas, est plus
marquée en cas de selles liquides et peut s’observer même après
la réduction du prolapsus. Elle est expliquée par un étirement
chronique du sphincter anal, par une neuropathie d’étirement du
nerf honteux interne responsable d’une dénervation du sphincter
Le prolapsus extériorisé du rectum
●
E. Tiret, M. Brunel*
■Le traitement du prolapsus rectal est chirurgical. Plusieurs
techniques ont été décrites, certaines comportant une voie
d’abord abdominale et d’autres une voie périnéale.
■Parmi les techniques par laparotomie, la rectopexie au pro-
montoire (technique d’Orr Loygue) permet une réduction du
prolapsus avec un faible taux de récidive (5 %).
■L’intervention de Delorme, par voie périnéale, s’accom-
pagne d’un taux de récidive supérieur à 10 % et la fait préfé-
rer chez les malades âgés ou en cas de contre-indication à la
laparotomie ou à une anesthésie générale.
■L’incontinence anale, présente dans 50 à 80 % des cas, est
améliorée 7 fois sur 10 par la réduction du prolapsus et la rec-
topexie. Une éventuelle incontinence persistante, le plus sou-
vent due à une neuropathie d’étirement, peut être traitée
secondairement par une réfection du plancher pelvien posté-
rieur (postanal repair).
■L’aggravation d’une constipation préexistante ou l’appari-
tion d’une constipation postopératoire sont les principales
complications des rectopexies.
POINTS FORTS
POINTS FORTS
* Centre de chirurgie digestive, hôpital Saint-Antoine, Paris.

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999 245
externe et par l’inhibition chronique du sphincter interne par une
stimulation du réflexe rectoanal inhibiteur.
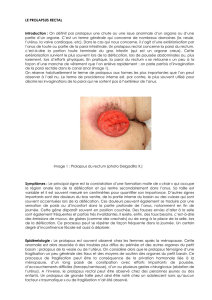
À l’examen clinique, le prolapsus est souvent réduit. À la pous-
sée en position debout, ou mieux, en position accroupie sur la
cuvette des toilettes, il s’extériorise aisément sous la forme d’un
cylindre de 5 à plus de 15 cm, recouvert d’une muqueuse rouge
vif, striée transversalement. Il faut le distinguer d’un prolapsus
muqueux hémorroïdaire qui est de plus petite taille et présente
un plissement muqueux radié. À l’occasion d’efforts de poussée,
un doigt placé dans l’anus peut percevoir à travers la paroi anté-
rieure un bombement correspondant à la présence d’anses grêles
dans le prolapsus associé du cul-de-sac de Douglas (hédrocèle)
(figure 1). Après réduction du prolapsus rectal, le tonus sphinc-
térien, habituellement faible, est évalué à la contraction volon-
taire. L’examen est complété par la recherche de cicatrices, notam-
ment périnéales antérieures, l’évaluation des releveurs de l’anus
et la recherche d’une incontinence urinaire d’effort et d’un pro-
lapsus génital qui est associé dans 8,5 % des cas (3).
L’étranglement du prolapsus est une complication rare, qui se
présente sous la forme d’un boudin œdématié, cyanosé, irréduc-
tible, pouvant aboutir à sa nécrose et nécessitant donc une réduc-
tion en urgence, parfois sous anesthésie générale. L’étranglement
de l’hédrocèle, beaucoup plus rare, se manifeste sous la forme
d’une occlusion du grêle.
EXAMENS COMPLÉMENTAIRES
La rectographie dynamique n’a pas d’intérêt diagnostique dans
le bilan d’un prolapsus rectal extériorisé mais permet d’évaluer
un dysfonctionnement primaire du plancher pelvien associé (rec-
tocèle, périnée descendant, dyskinésie du muscle pubo-rectal).
La manométrie anorectale permet de quantifier une éventuelle
incontinence anale. Des pressions de repos inférieures à 10 mmHg
et de contraction volontaire inférieures à 50 mmHg seraient un
facteur prédictif de l’absence de correction de l’incontinence par
la rectopexie (4). Le transit aux pellets radio-opaques peut mon-
trer un ralentissement du transit colique et une stagnation dans
l’anse sigmoïdienne, faisant discuter, en cas de constipation
sévère associée, une résection sigmoïdienne dans le même temps
que la rectopexie.
TRAITEMENT CHIRURGICAL
Son objectif est de supprimer le prolapsus, sans diminuer la com-
pliance rectale et sans altérer l’exonération et la fonction sphinc-
térienne.
Interventions par voie abdominale
Le but est de réaliser une dissection puis une fixation du rectum
en position anatomique. Le premier temps opératoire, commun
à toutes les techniques de rectopexie, consiste à mobiliser le rec-
tum sous péritonéal jusqu’au plancher pelvien. La dissection est
menée le plus bas possible, en arrière du mésorectum et en avant
au contact du rectum. Latéralement, les ailerons du rectum dans
lesquels cheminent les branches nerveuses à destinée rectale
issues des plexus pelviens latéraux sont préservés afin de dimi-
nuer l’incidence de la constipation postopératoire (5). Habituel-
lement faite par une incision médiane ou de Pfannenstiel, les rec-
topexies sont réalisables par cœlioscopie, à la condition que les
principes de dissection et de fixation rectale soient respectés.
• Rectopexie
Rectopexie sans prothèse :
Elle consiste en une simple fixation du rectum mobilisé sur la
concavité sacrée par des points séparés de fil non résorbable. Elle
semble donner des résultats comparables aux fixations prothé-
tiques.
Rectopexie avec prothèse :
– L’intervention de Ripstein, surtout réalisée au États-Unis,
consiste à entourer complètement le rectum d’une pièce de Téflon
de 5 cm de haut, qui est fixée au rectum et à l’aponévrose présa-
crée. Le taux de récidive est de 2,3 %, mais la morbidité élevée
(16,5 %) est dominée par le risque d’impaction fécale au-dessus
de la prothèse et les difficultés d’évacuation rectale.
– L’intervention de Wells (Grande-Bretagne) consiste à utiliser
une éponge d’Ivalon qui entraîne une réaction fibreuse à son
contact. Cette prothèse est fixée sur les deux tiers postérieurs du
rectum et sur l’aponévrose présacrée, laissant libre le tiers anté-
rieur du rectum. Le taux de récidive de 3 % s’accompagne d’une
morbidité plus faible sans risque d’impaction fécale.
– La technique d’Orr Loygue (France), mise au point en 1947
par Orr, puis modifiée par Loygue et Cerbonnet, consiste à pous-
ser la dissection rectale jusqu’au plancher des releveurs de l’anus
et à fixer le plus bas possible sur les faces antérieure puis laté-
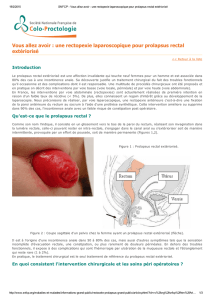
Figure 1. Cliché défécographique de profil chez une patiente faisant un
effort d’évacuation. Le prolapsus de la paroi rectale (1) s’accompagne
d’une invagination d’anses grêles (2).

DOSSIER THÉMATIQUE
La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999246
rales du rectum, par des points non transfixiants, des bandelettes
de tissu prothétique non résorbable. Ces bandelettes sont ensuite
tendues et fixées sur le ligament longitudinal antérieur du pro-
montoire de part et d’autre de la ligne médiane. Le bon degré de
tension est celui qui permet au rectum et à son méso de venir
épouser la concavité sacrée sans être tendus comme une corde.
La fixation sur le promontoire doit être la plus latérale possible
pour ne pas étrangler le rectum et limiter la constipation post-
opératoire. Le péritoine pelvien, présent en excès du fait de la
profondeur du cul-de-sac de Douglas, est réséqué pour favoriser
les adhérences postopératoires et diminuer le risque de récidive.
Le taux de récidive est de 5,7 % sur une série de 257 malades
avec un long recul (3).
• Résection colique et colorectale
Les résections-anastomoses ont été proposées pour réduire l’ex-
cédent de côlon et permettre d’aligner côlon et rectum sans angu-
lation, ce qui réduirait le risque de constipation postopératoire.
Les adhérences péri-anastomotiques réalisent une sorte de pexie
naturelle, sans matériel prothétique.
La résection sigmoïdienne avec anastomose colorectale au-dessus
du promontoire peut être associée à une fixation des ailerons laté-
raux du rectum à l’aponévrose présacrée. Cette intervention, très
en vogue aux États-Unis, comporte un taux de récidive de 1,9 %
et un risque de fistule anastomotique de 4 %. Cette technique de
sigmoïdectomie-rectopexie semble donner des résultats compa-
rables à ceux de la rectopexie postérieure prothétique de type
Wells sur le prolapsus et l’incontinence mais diminue l’aggrava-
tion ou l’apparition d’une constipation postopératoire (6).
L’équipe de la Mayo Clinic (7) a proposé de réaliser une résec-
tion du sigmoïde et du haut rectum, avec une mortalité de 1 % et
une morbidité de 29 %, d’autant plus importante que l’anasto-
mose était basse. La récidive du prolapsus est survenue dans 9 %
des cas après un suivi moyen de sept ans, et la continence n’a été
améliorée que dans 50 % des cas. Il est possible que la réduction
de la capacité du réservoir rectal soit la cause de ces moins bons
résultats sur la continence.
Intervention par voie périnéale
• Le cerclage de l’anus, d’exécution simple, a été abandonné
devant la fréquence des récidives et les mauvais résultats fonc-
tionnels (persistance de l’incontinence, aggravation de la dys-
chésie, ulcérations cutanées).
• L’opération d’Altemeier, qui consiste à réaliser une recto-
sigmoïdectomie par voie basse, donne des résultats discordants
avec des récidives dans 0 à 60 % des cas et de moins bons résul-
tats fonctionnels que les rectopexies avec résection, dus à la réduc-
tion de la capacité et de la compliance rectale.
• L’intervention de Delorme reste la référence pour les voies
basses. Réalisée par voie transanale, elle consiste en une résec-
tion limitée à la muqueuse du rectum prolabé suivie d’une ana-
stomose coloanale muco-muqueuse, associée à une plicature hori-
zontale et circulaire de la paroi musculaire rectale précédemment
dépouillée de sa muqueuse. Ce geste chirurgical court (de 45 à
90 mn) est réalisable sous anesthésie locale ou locorégionale. La
morbidité postopératoire est faible, de 6 à 25 %, et la mortalité
de 0 à 2,4 %. La complication principale est la sténose de la suture
muqueuse qui cède facilement à la dilatation digitale. La fré-
quence des récidives reste supérieure à 10 %.
L’opération de Delorme élargie (8) associe la cure de l’hédro-
cèle (douglassectomie, myorraphie rétroanale des releveurs) et
la cure de la rectocèle permettant de diminuer les récidives de
22 à 5 %.
En raison de la fréquence des récidives, l’intervention de Delorme
reste, pour beaucoup, réservée aux patients âgés présentant des
contre-indications à une laparotomie ou un risque anesthésique
majeur. Cependant, les promoteurs de la technique de Delorme
modifiée en ont élargi les indications aux patients plus jeunes (21
à 55 ans), avec un taux de récidive de 5 %.
LES RÉSULTATS FONCTIONNELS DU TRAITEMENT
CHIRURGICAL
La constipation
La constipation, présente chez 40 à 60 % des malades avant toute
intervention, est incriminée dans la genèse des prolapsus rectaux.
Son aggravation ou son apparition de novo doit être considérée
comme une complication des rectopexies. Cette plainte fonc-
tionnelle peut revêtir différentes formes allant de l’émission de
moins de trois selles par semaine, la nécessité d’effort ou de
manœuvres digitales pour émettre les selles, jusqu’à la sensation
d’exonération incomplète. Dans notre série de 33 patients, cette
constipation “ressentie” s’était aggravée après la rectopexie ou
était apparue de novo chez 50 % d’entre eux. Elle avait en
revanche disparu ou régressé chez 26 %. Cette constipation était
surtout marquée par une fragmentation des selles et des difficul-
tés d’évacuation (dyschésie rectale), traduisant une diminution
de la compliance rectale. Les examens préopératoires, comme la
manométrie anorectale ou le temps de transit colique, ne peuvent
prédire l’apparition ou l’aggravation d’une constipation post-
opératoire (9). Afin de limiter la constipation postopératoire, il
est recommandé de ne pas trop tendre le rectum, pour ne pas dimi-
nuer sa souplesse et sa compliance, et de ne pas trop serrer les
bandelettes ou la prothèse autour du rectum, afin de ne pas rétré-
cir son calibre. Il faut également éviter que le sigmoïde ne fasse
une coudure au niveau de sa jonction avec le rectum.
Les troubles de l’évacuation rectale seraient secondaires à la dis-
section poussée du rectum, responsable de la dénervation des
rameaux sympathiques postérieurs. Speakmann et coll. (5) sug-
gèrent de ne pas disséquer les faces latérales du rectum où che-
minent, dans les ailerons latéraux, les branches nerveuses à des-
tinée rectale, issues des plexus pelviens latéraux. Une dissection
plus limitée s’accompagne d’une diminution de la fréquence de

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999 247
la constipation mais d’une augmentation des récidives. Après rec-
topexie, des troubles de la motricité colique et en particulier sig-
moïdienne ont été observés et incriminés préférentiellement aux
troubles de l’évacuation rectale dans la genèse de la constipation
de novo (10). Ainsi, la sigmoïdectomie associée à la rectopexie
a été proposée pour éviter la coudure entre rectum et sigmoïde,
et supprimer le segment colique hypokinétique (11). Cette tech-
nique chirurgicale diminue l’incidence de la constipation post-
opératoire sur des données cliniques et radiologiques mais réduit
les chances d’amélioration de la continence anale (12). Elle pour-
rait être proposée en cas de constipation préopératoire sévère avec
un temps de transit aux pellets très allongé.
La constipation, moins bien évaluée après intervention de Delorme,
s’améliore dans 16 à 71 % des cas, mais des symptômes dysché-
siques persistent chez 30 % des patients après l’intervention.
L’incontinence
La réduction du prolapsus supprime l’hypotonie en rapport avec
la dilatation du sphincter anal par le prolapsus et la stimulation
permanente du réflexe rectoanal inhibiteur mais n’a pas d’in-
fluence sur la neuropathie d’étirement. L’amélioration de la conti-
nence après promonto-fixation est observée dans 60 à 90 % des
cas et confirmée par l’augmentation de la pression intrasphinc-
térienne à la manométrie (13). En dehors de pressions anales
effondrées, il n’existe aucun critère préopératoire qui permette
de prédire l’absence d’amélioration de la continence par la rec-
topexie. Il est donc inutile d’associer dans le même temps que la
rectopexie un geste sur la continence. Cette amélioration peut être
lente et demander plusieurs mois. Si l’incontinence anale est tou-
jours présente au bout d’un an, une intervention de postanal repair
peut être essayée. Les résultats immédiats sont bons, mais ils se
dégradent avec le temps du fait de l’aggravation de la neuropa-
thie d’étirement du nerf honteux interne .
L’intervention de Delorme améliore la continence dans 31 à 80 %
des cas mais ne semble pas améliorer la contraction volontaire ni
les pressions de repos au niveau du canal anal (14).
CONCLUSION
De multiples interventions ont été imaginées et sont encore
employées pour traiter un prolapsus rectal. Toutes ont pour but
de réduire au minimum le risque de récidive et de constipation
postopératoire, et d’améliorer la continence anale. Comme sou-
vent, la multiplicité de ces interventions traduit le fait qu’aucune
ne remporte l’unanimité et que la meilleure reste à décrire. ■
Mots clés : Prolapsus rectal – Traitement chirurgical – Inconti-
nence – Constipation – Rectopexie.
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Pigot F., Faivre J. Troubles de la statique anorectale. Gastroenterol Clin Biol
1997 ; 21 : 17-27.
2. Broden N.B., Snellman B. Procidentia of the rectum studied with cineradio-
graphy : a contribution of causative mechanism. Dis Colon Rectum 1968 ; 11 :
330-47.
3. Loygue J., Nordlinger B., Cunci O. et coll. Rectopexy to the promontory for
treatment of rectal prolapse. Report of 257 cas . Dis Col Rectum 1984 ; 27 : 356-
9.
4. Williams J.G., Wong W.D., Jensen L. et coll. Incontinence and rectal prolapse :
A prospective manometric study. Dis Col Rectum 1991 ; 34 : 209-16.
5. Speakman C.T.M., Madden M.U., Nicholls R.J., Kamm M.A. Lateral ligament
division during rectopexy causes constipation but prevents recurrence : results of
a prospective randomized study. Br J Surg 1991 ; 78 : 1431-3.
6. Sayfan J., Pinho M., Alexander-Williams J., Weighley M.R. Sutured posterior
abdominal rectopexy with sigmoidectomy compared with marlex rectopexy for
rectal prolapse. Br J Surg. 1990 ; 77 : 143-5.
7. Schlinkert R.T., Beart R.W., Wolff B.G., Pemberton J.H. Anterior resection for
complete rectal prolapse. Dis Colon Rectum 1985 ; 28 : 409-12.
8. Lechaux J.P., Lechaux D., Perez M. Results of Delorme’s procedure for rectal
prolapse. Advantages of a modified technique. Dis Colon Rectum 1995 ; 38 : 301-
7.
9. Denis P., Tenière P., Michot F. et coll. Symptômes de constipation étudiés par
un questionnaire standardisé et manométrie anorectale avant et après rectopexie
au promontoire (technique de Orr Loygue) chez 25 patientes. Gastroenterol Clin
Biol 1990 ; 14 : 328-33.
10. Siproudhis L., Robert A., Gosselin A. et coll. Constipation after rectopexy for
rectal prolapse. Where is the obstruction ? Dig Dis Sci 1993 ; 28 : 1801-8.
11. Mckee R.F., Lander J.C., Poon F.X. et coll. A prospective randomized study
of abdominal rectopexy with and without sigmoïdectomy in rectal prolapse. Surg
Gynecol Obst 1992 ; 174 : 145-8.
12. Madoff R.D., Williams J.G., Wong W.D. et coll. Long term functional results
of colon resection and rectopexy for overt rectal prolapse. Am J Gastroenterol
1992 ; 87 : 101-4.
13. Schultz I., Mellgren A., Dolk A. et coll. Continence is improved after the
Ripstein rectopexy. Different mechanisms in rectal prolapse and rectal intussus-
ception ? Dis Colon Rectum 1996 ; 39 : 300-6.
14. Plusa S.M., Charig J.A., Balaji V. et coll. Physiological changes after
Delorme’s procedure for full thickness rectal prolapse. Br J Surg 1995 ; 82 :
1475-8.
1
/
4
100%