IMAGERIE DES PARAGANGLIOMES METASTATIQUES

IMAGERIE DES PARAGANGLIOMES
METASTATIQUES
M. Bienvenu-Perrard, M. Guesmi, T. Plantier,
F. Thévenin, F. Tissier, A. Ayiffon, R. Libè,
J. Bertherat, X. Bertagna, P. Legmann
Hôpital COCHIN - Paris
JFR 2007

Définitions et généralités
•Le terme paragangliome est utilisé pour les tumeurs
développées à partir des résidus embryonnaires
chromaffines extrasurrénaliens.
•Ces tumeurs sont identiques histologiquement aux
phéochromocytomes développés à partir de cellules
chromaffines de la médullo-surrénale.
•Microscopiquement, les cellules
sont polyédriques de grande
taille (« zellballen ») avec un
cytoplasme éosinophile ou
basophile au sein d ’un stroma
richement vascularisé.

Définitions et généralités
•Le diagnostic anatomopathologique est conforté par l ’étude
en immunohistochimie qui met en évidence la présence intra-
cytoplasmique de chromogranine.
•Dans 10% des cas, il s ’agit d ’une maladie familiale pouvant
s’intégrer dans le cadre d’une néoplasie endocrinienne
multiple (NEM IIA et IIB), d’une neurofibromatose, d’une
maladie de Von Hippel Lindau ou d’un complexe de Carney.
Dans 35-50% des cas de paragangliomes familiaux, ces
tumeurs sont multiples.
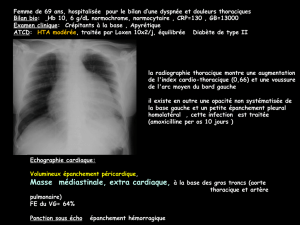
• Les formes malignes de paragangliomes sont rares (3%) et
le diagnostic est basé sur la présence de métastases
locorégionales ou à distance. Un suivi régulier des patients
opérés est donc nécessaire.

Localisations des paragangliomes
D’après Lee et al
AJR:187, août 2006
APP: aorticopulmonary paraganglia
CBP: carotid body paraganglia
JTP: jugulotympanic paraganglia
VP: vagal paraganglia
Les paragangliomes de la tête et du
cou (aussi appelés tumeurs glomiques
ou chémodectomes) ont 4
localisations typiques:
• bifurcation carotidienne
• fenêtre aortico-pulmonaire
• jugulotympanique
• le long du trajet du nerf vague

Localisations des paragangliomes
D’après Lee et al
AJR:187, août 2006
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%