2. Les marqueurs tumoraux circulants - pharmclin.uhp

LES MARQUEURS TUMORAUX EN
CANCEROLOGIE :
quelle utilité?
Pr. B. LEININGER
Janvier 2013

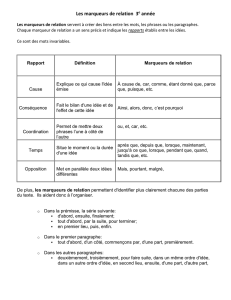
CLASSIFICATION DES MARQUEURS TUMORAUX (MT)
1. Sécrétés par la tumeur : majorité des MT d’intérêt clinique avéré
Antigènes oncofoetaux : ACE (antigène carcino-embryonnaire), AFP
Hormones : HCG, calcitonine, PTH, ACTH, cortisol
Enzymes : PAL, NSE, LDH
Ag extraits des tumeurs : CA (Cancer Antigen) 125, 15.3…, PSA
GAG : acide hyaluronique
2. Témoins d’une réaction de l’hôte à l’envahissement tumoral
non spécifiques d’une pathologie tumorale :
ferritine, 2-microglobuline, thyroglobuline..
3. Marqueurs tissulaires : nécessitent leur extraction de la tumeur pour :
- quantification des récepteurs hormonaux (Ré- aux E), produits d’oncogènes
- analyse de génétique moléculaire

LES MARQUEURS TUMORAUX
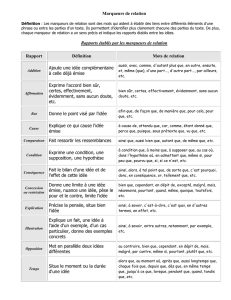
Définition
1. Qualités
1.1 Qualités théoriques

Molécule
synthétisée par la tumeur
différente des molécules produites par les tissus sains
différente selon l’organe d’origine
relarguée par la tumeur dans un milieu accessible
(sérum, urine…)
détectable à de très faibles concentrations
concentration reflétant la masse tumorale, tout au long de
l’évolution de la tumeur
le test ne doit donner ni faux positifs ni faux négatifs
Le marqueur tumoral circulant idéal
Le marqueur circulant idéal n’existe pas…
temps
C° MT

A l’exception de l’HCG chez l’homme,
il n’existe pas de marqueur spécifique de tumeur :
plutôt : molécules dont la présence à forte concentration est
associée à une tumeur probable
Le marqueur circulant idéal n’existe pas
Marqueurs tumoraux :
- non de maladie cancéreuse mais liés à des types cellulaires,
-Correspondent à certains stades de différenciation
-Souvent : molécules physiologiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
1
/
59
100%