U Maladie de von Hippel-Lindau et atteinte oculaire Cas clinique

Images en Ophtalmologie
•
Vol. VII
•
n
o
6
•
novembre-décembre 2013
156
Cas clinique
Maladie de von Hippel-Lindau
et atteinte oculaire
Von Hippel-Lindau disease
and ophthalmologic features
F. de Bats, A. Malclès, A. Philiponnet, L. Kodjikian
(Service d’ophtalmologie, hôpital de la Croix-Rousse, Lyon)
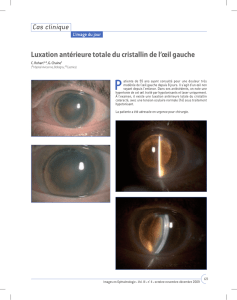
Une jeune femme âgée de 25 ans consulte pour une baisse d’acuité visuelle
de l’œil droit, progressive et sévère.
Examen
La patiente se plaint d’une baisse d’acuité visuelle progressive et d’un scotome
progressif de l’œil droit depuis 6mois. Elle n’a ni antécédent médical ni traitement
particulier.
L’acuité visuelle est nulle, sans perceptions lumineuses, à droite et normale à 10/10P2
à gauche. Les segments antérieurs bilatéraux sont blancs, calmes, indolores et
normo tones. L’examen en biomicroscopie du fond d’œil droit montre un décollement
de la rétine, exsudatif et tractionnel, total, fi brosé avec une dilatation importante de
certains vaisseaux rétiniens. L’examen du fond d’œil gauche identifi e 3lésions angio-
mateuses avec une veine et une artère de drainage (localisées au pôle postérieur, pour
la plus grande lésion, et en moyenne périphérie inférieure, pour les 2autres) sans
décollement de la rétine. Les clichés en infrarouge retrouvent, au pôle postérieur, une
lésion ronde branchée sur une artère et une veine dilatée
(fi gure1)
. L’angiographie à
la fl uorescéine montre un remplissage des lésions dès les temps artériels avec une
diffusion modérée du colorant aux temps tardifs
(fi gure2)
. Les clichés B-scan en OCT
spectral domain
montrent des lésions vasculaires hyperréfl ectives intrarétiniennes.
Le diagnostic d’hémangioblastome capillaire rétinien dans le cadre d’une maladie de
von Hippel-Lindau (VHL) est évoqué. D’autres atteintes pluriviscérales classiquement
associées à ce syndrome sont retrouvées (3kystes pancréatiques, des hémangiomes
au niveau de la moelle et du cervelet). La patiente est porteuse d’une mutation hétéro-
zygote du gène VHL. Aucun traitement chirurgical n’est décidé pour l’œil droit. Un
traitement des hémangioblastomes de l’œil gauche par coagulation par laser ther-
mique transpupillaire est réalisé, entraînant une réaction exsudative et hémorragique
transitoire et régressive
(fi gure3, p.157 et159)
. Le contrôle à 2mois révèle une
fi brose complète des 3lésions, compliquée d’une membrane épimaculaire
(fi gure4,
p.159)
avec conservation de l’acuité visuelle gauche à 10/10 P2. L’OCT C-scan ou “en
face” permet de visualiser les vaisseaux de drainage de l’hémangioblastome avec des
images corrélées aux angiographies
(fi gure5, p.159)
.
Anévrysme • Anomalies
vasculaires.
Aneurysm • Vascular abnor-
malities.
Légendes
Figure 1. Cliché en infrarouge du pôle pos-
térieur de l’œil gauche montrant une lésion
vasculaire, ronde, temporomaculaire, reliée
à une artère et à une veine.
Figure 2. Cliché tardif (8 mn) en angio-
graphie à la fluorescéine de l’œil gauche
montrant 3 lésions vasculaires hyperfl uo-
rescentes.
Figure 3. Réaction exsudative et hémor-
ragique après traitement au laser de
l’hémangio blastome.
a. Angiographie à la fl uorescéine (8 mn).
b. Angiographie au vert d’indocyanine
(30 mn).

Images en Ophtalmologie
•
Vol. VII
•
n
o
6
•
novembre-décembre 2013
157
3a 3b
2
1

Images en Ophtalmologie
•
Vol. VII
•
n
o
6
•
novembre-décembre 2013
158
Les auteurs déclarent
ne pas avoir de liens d’intérêts.
Cas clinique
Discussion
La maladie de VHL est une phacomatose rare, héréditaire, autosomique dominante
avec atteinte pluriviscérale. Le gène VHL est situé sur le chromosome3, qui code pour
une protéine VHL intervenant dans la régulation de la réponse cellulaire à l’hypoxie.
L’hémangioblastome capillaire rétinien est une des manifestations les plus fréquentes
(50 % des VHL) qui peut se développer sur toute la surface rétinienne et sur la papille
optique. L’atteinte est bilatérale dans plus de 60 % des cas mais souvent asymétrique.
Il se présente comme un glomérule rouge alimenté par une veine et une artère de
drainage qui peuvent être dilatées en fonction de la taille de l’hémangio blastome
(1,2)
.
Les angiomes de plus d’un diamètre papillaire peuvent exsuder et évoluer vers la
cécité par décollement de la rétine exsudatif et tractionnel et glaucome néo vasculaire.
La maladie de VHL est pluriviscérale et entraîne la formation d’hémangiomes du
système nerveux central (cervelet et moelle épinière), de kystes et cancers rénaux,
de phéochromocytomes, de kystes pancréatiques. Le traitement est recommandé pour
tout hémangioblastome capillaire rétinien et d’autant plus facile si celui-ci est petit.
Le traitement le plus fréquent est la photocoagulation par laser thermique trans-
pupillaire, dont les impacts doivent être longs, intenses et suffi samment larges pour
coaguler toute la lésion
(3)
. Dans les familles atteintes, en cas de mutation identifi ée,
le fond d’œil doit être annuel à partir de l’âge de 5ans, avec des angiographies à la
fl uorescéine si nécessaire.
IIII
Références bibliographiques
1.
Dollfus H, Massin P, Taupin P et al. Retinal hemangioblastoma in von Hippel-Lindau disease:
aclinical and molecular study. Invest Ophthalmol Vis Sci 2002;43(9):3067-74.
2.
Webster AR, Maher ER, Moore AT. Clinical characteristics of ocular angiomatosis in von Hippel-
Lindau disease and correlation with germline mutation. Arch Ophthalmol 1999;117(3):371-8.
3.
Zorn C, Zorn M, Glaser E, Maier M, Lohmann CP. [Therapeutical course of retinal hemangioblas-
toma in von Hippel-Lindau disease]. Klin Monbl Augenheilkd 2011;228(7):637-8.
Légendes
Figure 3. Réaction exsudative et hémor-
ragique après traitement au laser de
l’hémangio blastome.
c. Rétino photo graphie couleur centrée sur
la lésion.
d. OCT B-scan.
Figure 4. Clichés en mode Multicolor et
B-scan en OCT spectral domain montrant
la lésion fi brosée, blanche, hyperréfl ective,
après traitement, compliquée d’une mem-
brane épimaculaire.
Figure 5. Œil gauche : corrélation des images
montrant la lésion et ses pédicules vas-
culaires non dilatés.
a. Angiographie à la fl uorescéine (10 mn).
b. Angiographie au vert d’indocyanine
(20 mn).
c. Clichés C-scan en OCT spectral domain au
niveau de la jonction de la lésion.

Images en Ophtalmologie
•
Vol. VII
•
n
o
6
•
novembre-décembre 2013
159
3c
5a 5b 5c
4
3d
1
/
4
100%