L DOSSIER

22 | La Lettre du Gynécologue • n° 376 - novembre 2012
DOSSIER Cancer du sein : peut-on influer sur son destin ?
Les thérapies ciblées connaissent un véritable
essor depuis ces 10 dernières années. Les
premiers traitements médicamenteux ciblés
sont la chimiothérapie, ciblée sur l’ADN et l’hormono-
thérapie ciblée sur les récepteurs hormonaux (non
étudiés dans cet article). L’analyse des différentes
voies de signalisation contrôlant la prolifération,
la mobilité, l’invasion cellulaire, l’apoptose et
l’angiogenèse a permis de mettre en évidence de
nombreuses cibles : membranaires (récepteurs),
cytoplasmiques (transduction du signal), nucléaires
(PARP) et extracellulaires (angiogenèse, stroma). Le
terrain d’étude est vaste, seules quelques-unes de
ces molécules ont été évaluées en phase 3.
L’intérêt des thérapies ciblées est majeur et leur
but est l’augmentation de la survie sans ajout de
toxicité notable.
En adjuvant, l’objectif premier est l’étude de la survie.
Lors de la chimiothérapie néoadjuvante (CNA), la
réponse complète pathologique (pRC) paraît un très
bon facteur pronostique, significativement lié à la
survie globale (SG) et à la survie sans récidive (SSR).
Pour la majorité des thérapies ciblées, l’association
entre la pRC et la survie reste à confirmer.
Thérapies ciblant l’HER
L’HER est un récepteur transmembranaire à tyrosine
kinase. À l’exception de l’HER2, les autres membres
de cette famille (HER1, 3, 4) ont des ligands connus.
Leur homo- ou hétérodimérisation permet l’activa-
tion des voies intracellulaires (PI3K/Akt, Ras/Raf/
MEK/ERK, etc.) impliquées dans la prolifération, la
migration et l’apoptose cellulaire. HER2 est sur-
exprimé dans 20 % des cancers mammaires.
Trastuzumab
Le trastuzumab est le premier anticorps développé
ciblant l’HER2. Il cible le domaine extracellulaire de
ce récepteur, inhibant ainsi la croissance cellulaire.
Son action antitumorale est médiée par différents
mécanismes comme l’inhibition de la transduction
du signal, l’induction de l’apoptose, l’inhibition de
l’angiogenèse, l’immunité (Antibody Dependent Cell-
mediated Cytotoxicity [ADCC]), etc. L’introduction
de ce traitement a modifié le devenir des patientes
ayant des tumeurs surexprimant l’HER2. Le trastu-
zumab a obtenu l’autorisation de mise sur le marché
en adjuvant et néoadjuvant pour une durée totale
de traitement de 1 an.
◆En néoadjuvant (tableau I)
Trois études de phase 3 ont comparé la chimio-
thérapie seule ou associée au trastuzumab, en termes
de réponse pathologique et de survie. Dans ces 3 essais,
le taux de pRC est plus important dans le groupe traité
par trastuzumab. La SSR, étudiée dans 2 essais, est
meilleure lors de l’utilisation du trastuzumab.
L’étude princeps de Buzdar et al. (1) a été arrêtée
prématurément après l’inclusion de 42 patientes du
fait de la supériorité du bras avec trastuzumab (les
patientes recevant 4 cures de taxol sur 24 heures
suivies de 4 cures de 5-fluorouracil-épirubicine-
cyclophosphamide [FEC] 60 associées ou non au
trastuzumab).Une des particularités de cette étude
est l’association concomitante d’une anthracycline
et du trastuzumab sans toxicité cardiaque majeure.
L’étude NOAH (2) a inclus des tumeurs localement
avancées ou inflammatoires. Les patientes étaient
randomisées entre chimiothérapie (3 cycles de doxo-
rubicine-taxol puis 4 cycles de taxol puis 3 cycles
de CMF) associée ou non au trastuzumab. Il existe
Intérêt des thérapies ciblées
Interest of targeted therapies
Florence Coussy*, Marc Espié**
* Chef de clinique du centre des
maladies du sein, hôpital Saint-
Louis, Paris.
** Chef de service du centre des
maladies du sein, hôpital Saint-
Louis, Paris.
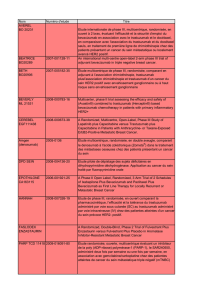
Tableau I. Études néoadjuvantes évaluant l’intérêt de l’utilisation du trastuzumab (compa-
raison bras avec et sans trastuzumab).
Étude Année
Nombre
de
patientes
Suivi
(ans) pRC p SSR p
Buzdar et
al.
(1)
2007 42 3 65,2 %
versus 26 %
0,016 100 %
versus 85 %
0,041
Gianni et
al.
(2)
2010 228 3 38 %
versus 19 %
0,0007 71 %
versus 56 %
0,013
Untch et
al.
(3)
2010 445 - 31,7 %
versus 15,7 %
< 0,0001 - -
pRC : réponse complète pathologique ; SSR : survie sans récidive.

La Lettre du Gynécologue • n° 376 - novembre 2012 | 23
Points forts
une meilleure pRC (38 % versus 19 % ; p = 0,001)
et SSR à 3 ans (71 % versus 56 % ; p = 0,013) dans
le groupe traité par trastuzumab. La SG à 3 ans est
comparable dans les 2 groupes (87 % dans le groupe
trastuzumab, 79 % dans le groupe chimiothérapie
seule). Il y a eu 2 % de toxicité cardiaque de grade 3
(évaluée par la classification NCT-CTC).
Le GeparQuattro (3) confirme l’intérêt de l’utilisation
du trastuzumab en néoadjuvant (taux de pRC dans
le bras trastuzumab de 31,7 %).
L’essai TECHNO (4) évaluant l’intérêt de la chimio-
thérapie associée au trastuzumab met en évidence
que la pRC (après trastuzumab) est un facteur
pronostique significativement lié à la SSR (RR = 2,5 ;
IC
95
: 1,2-5,1 ; p = 0,013) et à la SG (RR = 4,9 ;
IC95 : 1,4-17,4 ; p = 0,012).
Une analyse rétrospective de 583 patientes ayant
reçu des anthracyclines de manière concomi-
tante au trastuzumab en néoadjuvant montre une
augmentation de la toxicité cardiaque (OR = 1,95 ;
IC95 : 1,16-3,29) par rapport à une chimiothérapie
sans trastuzumab (5).
◆En adjuvant (tableau II)
Les études évaluant l’intérêt du trastuzumab en adju-
vant diffèrent par le type de chimiothérapies utilisées,
les fréquence et durée du traitement par trastuzumab et
le type de cancer traité (taille, envahissement ganglion-
naire, etc.). Parmi les premières études, l’une publiée
en 2005 (6) a étudié l’intérêt du tratuzumab après
chimiothérapie néoadjuvante ou adjuvante. Il existe
une meilleure SSR dans le groupe ayant reçu du tras-
tuzumab (85,8 % versus 77,4 % ; p < 0,0001).
Le BCIRG 006 (7) a évalué 3 bras de traitement
adjuvant chez les patientes HER2+ : AC-taxotère
(AC-T), AC-taxotère-traztuzumab (AC-TH) et taxo-
tère-carboplatine-trastuzumab (TCH). L’analyse
après 65 mois de suivi met en évidence que les
2 bras ayant reçu du trastuzumab présentent des
taux supérieurs de SSR (75 % pour AC-T ; 84 % pour
AC-TH ; 81 % pour TCH) et de SG (87 % pour AC-T ;
92 % pour AC-TH ; 91 % pour TCH) par rapport au
bras sans trastuzumab. Il n’y a pas de différence
entre les 2 bras traités par trastuzumab. Il y a eu
plus de toxicité cardiaque dans le groupe ayant reçu
des anthracyclines. Cette étude souligne la place
du trastuzumab, indispensable en adjuvant chez les
patientes HER2+ et la faisabilité d’une chimiothérapie
sans anthracycline chez les patientes HER2+.
Une méta-analyse récente de 6 essais adjuvants
(HERA [8], FinHer [9], PACS 04 [10] NSABP B31
[11], BCIRG 006 [7], NCCTG N9831 [12]) montre un
bénéfice de l’utilisation du trastuzumab en adjuvant
en termes de SSR et de SG (13).
Les résultats complémentaires des études PHARE
et HERA, présentés à l’ESMO 2012, confirment
la durée d’utilisation de 1 an du trastuzumab en
adjuvant.
Une étude rétrospective chez 12 500 patientes a
mis en évidence un risque relatif de cardiopathie
et de dysfonction cardiaque de 7,19 (IC95 : 5-10,35)
chez les patientes ayant reçu des anthracyclines
et du trastuzumab versus celles indemnes de trai-
tement (14). Cette toxicité peut être limitante et
l’évaluation de la fonction cardiaque doit être
réalisée régulièrement pendant le traitement (élec-
trocardiogramme et échographie ou scintigraphie
cardiaque) et au moindre signe clinique.
Mots-clés
Cancer du sein
Thérapies ciblées
Survie
»L’étude des thérapies ciblées connaît un véritable essor depuis quelques années.
»Le trastuzumab en néoadjuvant et adjuvant permet une amélioration de la survie sans récidive et
de la survie globale. La toxicité cardiaque est non négligeable, en particulier chez les patientes ayant
été traitées par anthracyclines.
»
Les associations de thérapies anti-HER2 (lapatinib ou pertuzumab avec le trastuzumab) permettent
une amélioration de la réponse complète histologique mais leurs résultats en termes de survie sont
en attente. Le profil de toxicité est à prendre en compte, en particulier avec le lapatinib.
»
Le bévacizumab, thérapie anti-angiogénique, permet une meilleure réponse histologique complète
en néoadjuvant, mais le sous-groupe des patientes en bénéficiant reste à définir.
Highlights
»
The study of the targeted
therapies knows a real devel-
opment since a few years.
»
Trastuzumab, in neo-adju-
vant and adjuvant studies,
allows an improvement of the
disease free survival and overall
survival. The cardiac toxicity is
significant, in particular for
patients treated by anthracy-
clines.
»
Association of therapies anti-
HER2 (lapatinib or pertuzumab
with trastuzumab ) allows an
improvement of the patho-
logical complete response but
their results in term of survival
are in expectation. The profile
of toxicity is important to know
in particular with lapatinib.
»
Bevacizumab, anti-angio-
genic therapy, allows a better
pathological complete response
in neo-adjuvant studies but the
subgroup of the patients with
benefice remains to define.
Keywords
Breast cancer
Targeted therapies
Survival
Tableau II. Études néoadjuvantes évaluant l’intérêt du trastuzumab (comparaison bras avec et sans trastuzumab).
Étude Année
Nombre
de
patientes
Suivi
médian
(ans)
SSR p SG p
Smith et al.
(6)
2007 3 401 478,6 % versus 72,2 % < 0,0001 89,3 % versus 87,7 % 0,11
Joensuu et al.
(7)
2009 232 5 73,3 % versus 83 % 0,12 91,3 % versus 82,3 % 0,094
Spielmann et al.
(8)
2009 528 3 78 % versus 81 % 0,41 95 % versus 96 % -
Romond et al.
(9)
2009 1 736 3,9 85,8 % versus
75,8 %
< 0,001 93,5 % versus
89,4 %
< 0,001
Slamon et al.
(10)
2011 2 147 5,4 84 % versus 75 % < 0,001 92 % versus 87 % < 0,001
Perez et al.
(11)
2011 2 036 584 % versus 80 % 0,019 - -

24 | La Lettre du Gynécologue • n° 376 - novembre 2012
DOSSIER Cancer du sein : peut-on influer sur son destin ?
Lapatinib
Le lapatinib est une molécule de prise orale permet-
tant l’inhibition de EGFR/HER2. Il inhibe l’activité
tyrosine kinase intracellulaire de HER2 et HER1,
bloquant ainsi les voies MAPK/Erk1/2 et PI3K/Akt.
Cette molécule a actuellement l’autorisation de
mise sur le marché pour les cancers mammaires
avancés et métastatiques.
Il peut être utilisé seul ou en association avec le
trastuzumab afin de permettre une synergie entre
ces 2 molécules, et contourner une éventuelle résis-
tance au trastuzumab.
◆En néoadjuvant
L’étude Néo-ALTTO, essai de phase 3, a randomisé
455 patientes entre 3 bras de traitements : tras-
tuzumab, lapatinib ou une association des 2, suivi
d’une chimiothérapie par paclitaxel hebdomadaire.
Le taux de pRC (objectif premier) est plus important
lors de l’association des 2 molécules qu’avec le tras-
tuzumab seul (51,3 % versus 29,5 % ; p = 0,0001).
Il n’y a pas de différence significative entre les bras
comparant trastuzumab et lapatinib seuls. Le taux de
conservation mammaire a été identique dans les 3
groupes. Il n’y a pas eu de toxicité cardiaque majeure,
mais les patientes traitées par lapatinib ont présenté
plus de diarrhées de grade 3 (23 % dans le groupe
lapatinib, 2 % dans le groupe trastuzumab et 21 %
dans le bras associant les 2 thérapies ciblées) [15].
L’essai CHERLOB (16), phase 2 randomisée, compare
lors d’une chimiothérapie de type paclitaxel puis
FEC 75, l’ajout du trastuzumab ou du lapatinib ou des
2 thérapies ciblées. Cette étude a mis en évidence un
meilleur taux de pRC dans le groupe recevant l’asso-
ciation des 2 thérapies ciblées (48 % versus 28 % pour
trastuzumab seul et 32 % pour lapatinib seul).
Le Geparquinto (17) est un essai randomisé comparant
une chimiothérapie néoadjuvante de type 4 EC (épirubi-
cine-cyclophosphamide)-4 taxotère, associée de manière
concomitante (et donc précoce) soit au trastuzumab soit
au lapatinib. Cette étude montre que le trastuzumab
présente une efficacité supérieure à celle du lapatinib en
termes de pCR (30,3 % versus 22,7 % respectivement ;
p = 0,04). L’observance dans le bras lapatinib était moins
bonne, en particulier à cause des diarrhées (33 % des
patientes ont arrêté le traitement dans le bras lapatinib
versus 14 % dans le groupe trastuzumab).
Le NSABP41 (18) montre une supériorité de l’asso-
ciation des 2 thérapies ciblées mais sans différence
entre les bras trastuzumab ou lapatinib seuls (les
taux de pRC sont respectivement de 60,4 %, 49,1 %
et 47,4 %).
L’étude de phase 2, TBCRC 006, étudie le double
blocage HER sans chimiothérapie. Le taux de pRC
est de 28 %, mettant en évidence l’efficacité de l’uti-
lisation conjointe du trastuzumab et du lapatinib
sans chimiothérapie.
Ces données suggèrent que l’association des
2 thérapies ciblées à la chimiothérapie permet un
meilleur taux de pRC que l’utilisation d’une seule
thérapie ciblée, avec des effets indésirables qui
restent modérés. La tolérance du lapatinib paraît
tout de même moindre que celle du trastuzumab
et a engendré davantage d’arrêts de traitement. Les
données sur la survie sont encore en attente.
Deux études majeures prospectives en adjuvant
(TEACH et ALTTO) sont en cours pour déterminer
l’intérêt de l’association de ces 2 molécules ainsi que
la meilleure séquence d’administration.
Pertuzumab
Le pertuzumab est un anticorps se liant à l’HER2
inhibant son hétérodimérisation avec HER1, 3, 4.
Son association avec le trastuzumab a pour but de
permettre un meilleur blocage de la voie HER.
L’essai NeoSphere (19), phase 2 randomisée, compare
4 traitements néoadjuvants : docétaxel + trastu-
zumab + pertuzumab, docétaxel + trastuzumab, docé-
taxel + pertuzumab, pertuzumab + trastu-zumab. Le
meilleur taux de pRC (sein et ganglion) est observé
dans le groupe traité par l’association pertuzumab,
trastuzumab et docétaxel (39 % versus 21 % dans
le groupe docétaxel + trastuzumab, et 18 % dans le
groupe docétaxel + pertuzumab). Il est intéressant de
noter que le taux de pRC dans le bras associant les
2 thérapies ciblées sans chimiothérapie est de 11 %.
Contrairement au lapatinib, le pertuzumab ne semble
pas augmenter la toxicité du traitement. Ainsi, pour
le bras d’association trastuzumab + pertuzumab, les
toxicités de grade supérieur à 3 sont quasiment nulles.
Il existe donc un bénéfice statistiquement significatif
de l’association trastuzumab + pertuzumab, en plus
de la chimiothérapie, pour améliorer le contrôle anti-
tumoral. Cela est en particulier vrai pour les tumeurs
n’exprimant pas les récepteurs hormonaux, pour
lesquelles le taux de pCR atteint 63 %.
Trastuzumab-DM1 (T-DM1)
Cette association couple le trastuzumab à un dérivé
de la maytansine (inhibiteur de la polymérisation
des microtubules). T-DM1 associe les propriétés de

La Lettre du Gynécologue • n° 376 - novembre 2012 | 25
DOSSIER
ciblage HER2 du trastuzumab et la délivrance ciblée
d’un composant antimicrotubule hautement efficace
(DM1). Après liaison à HER2, T-DM1 subit une inter-
nalisation permettant une libération intracellulaire
du DM1. Sa toxicité, en particulier cardiaque, est
moindre que l’association trastuzumab-docétaxel.
Son efficacité en adjuvant et néoadjuvant est en
cours d’évaluation (NCT01196052).
Thérapie anti-angiogénique
L’angiogenèse, processus impliqué dans le dévelop-
pement des vaisseaux, joue un rôle essentiel dans la
croissance tumorale locale et le développement de
métastases. Le Vascular Endothelial Growth Factor
(VEGF) est un des promoteurs le plus puissant.
Bévacizumab
Il s’agit d’un anticorps monoclonal recombiné huma-
nisé ciblant le VEGF et empêchant son interaction
avec ses récepteurs de type tyrosine kinase VEGFR1
et 2. Ce blocage induit donc l’arrêt de la prolifération
des vaisseaux.
◆En néoadjuvant
Le Geparquinto (20) a randomisé les patientes
HER2 négatives (HER2–) en 2 bras de traitements :
chimiothérapie (EC), associée ou non au bévaci-
zumab, puis chez les patientes ayant une réponse
échographique : poursuite du traitement par taxotère
associé ou non au bévacizumab. Le taux de pRC est
plus important dans le groupe bévacizumab (18,4 %
versus 14,9 % ; p = 0,04). Le sous-groupe bénéficiant
de l’ajout du bévacizumab sont les tumeurs triple-
négatives (39,3 % versus 27, 9 % ; p = 0,003, avec
ou sans bévacizumab).
L’étude du NSABP 40 (21) a aussi mis en évidence une
meilleure réponse pathologique dans le groupe ayant
reçu du bévacizumab (34,5 % versus 28 % ; p = 0,02).
Cette efficacité est, à la différence du Geparquinto,
plus importante dans le groupe des tumeurs ayant des
récepteurs hormonaux positifs. La toxicité du béva-
cizumab est marquée, entre autres, par la survenue
d’une hypertension artérielle et de toxicité rénale.
BEVERLY 1 (22), étude de phase 2, évalue l’intérêt
du bévacizumab à la chimiothérapie néoadjuvante
lors du cancer du sein inflammatoire, HER2–. Les
premiers résultats montrent un bon taux de pRC de
27 % associé à un profil de toxicité acceptable. Les
données de survie sont en cours d’analyse.
Ces différentes études montrent une augmentation
de la pRC lors de l’utilisation du bévacizumab. Mais,
l’identification du sous-groupe en bénéficiant le plus
est encore à l’étude.
L’essai BEVERLY 2 (23), étude de phase 2, étudie l’in-
térêt de l’ajout du trastuzumab et du bévacizumab
dans le traitement néoadjuvant des cancers inflam-
matoires HER2+, traités par chimiothérapie de type :
4 cycles de 5-FU, épirubicine, cyclophosphamide et
bévacizumab puis 4 cycles de docétaxel, bévacizumab
et trastuzumab. Le taux pRC (objectif premier) est de
63,5 %, associé à une tolérance correcte. La fatigue et
les nausées sont retrouvées chez 69 % des patientes
ainsi que 48 % de neutropénie de grade 3-4. Quatre
patientes (8 %) ont eu une insuffisance cardiaque.
◆En adjuvant
Plusieurs essais sont en cours (BEATRICE, NSABP
46, BETH).
Inhibiteur de mTOR
La voie de la phosphatidyl-inositol-3-kinase (PI3K) joue
un rôle majeur, en régulant notamment la croissance
cellulaire, la progression du cycle cellulaire et la survie
cellulaire. La dérégulation de cette voie est impliquée
dans de nombreux processus tumoraux, et représente
une cible particulièrement intéressante pour les traite-
ments anticancéreux. En aval de la PI3K, mammalian
Target Of Rapamycin (mTOR) est une kinase jouant
un rôle de commutateur du métabolisme cellulaire.
Évérolimus
Il s’agit d’un inhibiteur de mTOR, ayant comme effet
une diminution de la prolifération cellulaire et de
l’angiogenèse.
➤
Le Geparquinto (24) ne montre pas d’intérêt en
termes de pRC de l’ajout d’évérolimus à 12 semaines
de paclitaxel en néoadjuvant chez les patientes
n’ayant pas répondu à un traitement par EC.
➤
Une étude de phase 2 randomisée, comparant
en néoadjuvant l’association létrozole et évéro-
limus versus létrozole seul chez les patientes dont
le cancer exprime les récepteurs hormonaux, a mis
en évidence un meilleur taux de réponse clinique
dans le groupe ayant reçu de l’évérolimus (68 %
versus 59 %) [25].
L’évérolimus, qui apparaît comme un reverseur de
résistance à l’hormonothérapie en phase métas-
tatique, permet d’augmenter la réponse en néo-

26 | La Lettre du Gynécologue • n° 376 - novembre 2012
DOSSIER Cancer du sein : peut-on influer sur son destin ?
adjuvant. Sa toxicité, en particulier hématologique
et pulmonaire, peut être limitante.
Inhibiteur de PARP
Les poly (ADP-riboses) polymérases (PARP) sont des
enzymes impliquées dans la réparation de l’ADN, en
particulier des cassures simple brin. Les inhibiteurs
de PARP empêchent donc la réparation de l’ADN,
et induisent l’apoptose.
Iniparib
L’essai NeoPARP est une étude de phase 2 rando-
misée, qui compare en situation néoadjuvante
le paclitaxel seul hebdomadaire pendant 3 mois
(n = 47) chez des patientes ayant un cancer du sein
triple-négatif à du paclitaxel associé à l’iniparib 1 fois
par semaine (n = 46) ou 2 fois par semaine (n = 48).
Le taux de réponse histologique est globalement
identique dans les 3 bras (21,3 %, 21,7 % et 18,8 %
respectivement), montrant l’absence de bénéfice
dans le cancer du sein triple-négatif de l’iniparib.
Les essais sur l’intérêt des inhibiteurs de PARP dans
le cancer du sein sont décevants, mais les études
doivent continuer avec d’autres molécules et en
sélectionnant mieux les patientes.
Conclusion
L’utilisation du trastuzumab en néoadjuvant et adju-
vant a modifié le devenir de nos patientes HER2+ en
améliorant de manière significative leur survie. La
toxicité cardiaque n’est pas négligeable et une surveil-
lance adéquate est indiquée. L’ajout d’une thérapie
ciblée en plus du trastuzumab (double blocage), en
situation néoadjuvante, chez les patientes HER2+
est associé à une meilleure efficacité antitumorale.
Le bévacizumab est une molécule intéressante en
néoadjuvant, mais le sous-groupe qui en bénéfice
reste à déterminer.
La toxicité des thérapies ciblées est variable, le
pertuzumab semble une molécule bien tolérée.
L’observance du lapatinib, du fait des diarrhées, est
moins optimale.
L’impact sur la survie de ces derniers traitements
reste encore à démontrer et nous attendons les
résultats de plusieurs études en adjuvant. ■
Références bibliographiques
1. Buzdar AU, Valero V, Ibrahim NK et al. Neoadjuvant therapy
with paclitaxel followed by 5-fluorouracil, epirubicin, and
cyclophosphamide chemotherapy and concurrent trastu-
zumab in human epidermal growth factor receptor 2-positive
operable breast cancer: an update of the initial randomized
study population and data of additional patients treated with
the same regimen. Clin Cancer Res 2007;13(1):228-33.
2. Gianni L, Eiermann W, Semiglazov V et al. Neoadjuvant
chemotherapy with trastuzumab followed by adjuvant trastu-
zumab versus neoadjuvant chemotherapy alone, in patients
with HER2-positive locally advanced breast cancer (the NOAH
trial): a randomised controlled superiority trial with a parallel
HER2-negative cohort. Lancet 2010;375(9712):377-84.
3. Untch M, Rezai M, Loibl S et al. Neoadjuvant treatment
with trastuzumab in HER2-positive breast cancer: results from
the GeparQuattro study. J Clin Oncol 2010;28(12):2024-31.
4. Untch M, Fasching PA, Konecny GE et al. Pathologic
complete response after neoadjuvant chemotherapy plus
trastuzumab predicts favorable survival in human epidermal
growth factor receptor 2-overexpressing breast cancer:
results from the TECHNO trial of the AGO and GBG study
groups. J Clin Oncol 2011;29:3351-7.
5. Bozovic-Spasojevic I, Azim HA Jr, Paesmans M, Suter T,
Piccart MJ, de Azambuja E. Neoadjuvant anthracycline and
trastuzumab for breast cancer: is concurrent treatment safe?
Lancet Oncol 2011;12(3):209-11.
6. Piccart-Gebhart MJ, Procter M, Leyland-Jones B et al. Tras-
tuzumab after adjuvant chemotherapy in HER2-positive breast
cancer. N Engl J Med 2005;353(16):1659-72.
7. Slamon D, Eiermann W, Robert N et al. Adjuvant tras-
tuzumab in HER2-positive breast cancer. N Engl J Med
2011;365(14):1273-83.
8. Smith I, Procter M, Gelber RD et al. 2-year
follow-up of trastuzumab after adjuvant chemothe-
rapy in HER2-positive breast cancer: a randomised
controlled trial. Lancet 2007;369(9555):29-36.
9. Joensuu H, Bono P, Kataja V et al. Fluorouracil, epirubicin,
and cyclophosphamide with either docetaxel or vinorelbine,
with or without trastuzumab, as adjuvant treatments of
breast cancer: final results of the FinHer Trial. J Clin Oncol
2009;27(34):5685-92.
10. Spielmann, M., et al., Trastuzumab for patients with axil-
lary-node-positive breast cancer: results of the FNCLCC-PACS
04 trial. J Clin Oncol, 2009. 27(36): p. 6129-34.
11. Romond EH, Perez EA, Bryant Jet al. Trastuzumab plus
adjuvant chemotherapy for operable HER2-positive breast
cancer. N Engl J Med 2005;353(16):1673-84.
12. Perez EA, Romond EH, Suman VJ et al. Four-year follow-
up of trastuzumab plus adjuvant chemotherapy for operable
human epidermal growth factor receptor 2-positive breast
cancer: joint analysis of data from NCCTG N9831 and NSABP
B-31. J Clin Oncol 2011;29(25):3366-73.
13. Yin W, Jiang Y, Shen Z, Shao Z, Lu J. Trastuzumab in the
adjuvant treatment of HER2-positive early breast cancer
patients: a meta-analysis of published randomized controlled
trials. PLoS One 2011;6(6):e21030.
14. Bowles EJ, Wellman R, Feigelson H et al. Risk of heart
failure in breast cancer patients after anthracycline and
trastuzumab treatment: a retrospective cohort study. J Natl
Cancer Inst 2012;104(17):1293-305.
15. Baselga J, Bradbury I, Eidtmann H et al. Lapatinib with tras-
tuzumab for HER2-positive early breast cancer (NeoALTTO):
a randomised, open-label, multicentre, phase 3 trial. Lancet
2012;379(9816):633-40.
16. Guarneri V, Frassoldati A, Piacentini F et al. Preoperative
chemotherapy plus lapatinib or trastuzumab or both in HER2-
positive operable breast cancer (CHERLOB Trial). Clin Breast
Cancer 2008;8(2):192-4.
17. Untch M, Loibl S, von Minckwitz G et al. Lapatinib versus
trastuzumab in combination with neoadjuvant anthracy-
cline-taxane-based chemotherapy (GeparQuinto, GBG 44):
a randomised phase 3 trial. Lancet Oncol 2012;13(2):135-44.
18. Robidoux A, Tang G, Wolmark N et al. Evaluation of
lapatinib as a component of neoadjuvant therapy for HER2+
operable breast cancer: NSABP protocol B-41. J Clin Oncol
30, 2012 (suppl; abstr LBA506).
19. Gianni L, Pienkowski T, Im YH, Roman L et al. Efficacy and
safety of neoadjuvant pertuzumab and trastuzumab in women
with locally advanced, inflammatory, or early HER2-positive
breast cancer (NeoSphere): a randomised multicentre, open-
label, phase 2 trial. Lancet Oncol 2012;13(1):25-32.
20. von Minckwitz G, Eidtmann H, Rezai M et al. Neo-
adjuvant chemotherapy and bevacizumab for HER-negative
breast cancer. NEJM 2012;366:299-309.
21. Bear HD, Tang G, Rastogi P et al. Bevacizumab added to
neoadjuvant chemotherapy for breast cancer. N Engl J Med
2012;366(4):310-20.
22. Viens P, Petit T, Andre F et al. Multicentric Phase II
PACS 09/Beverly1 Trial: first efficacy and safety results of
neoadjuvant chemotherapy combined with bevacizumab in
her2-negative patients with non-metastatic inflammatory
breast cancer. SABCS 2011.
23. Pierga JY, Petit T, Delozier T et al. Neoadjuvant beva-
cizumab, trastuzumab, and chemotherapy for primary
inflammatory HER2-positive breast cancer (BEVERLY-2):
an open-label, single-arm phase 2 study. Lancet Oncol
2012;13(4):375-84.
24. Huober J, Hanusch C, Von Minckwitz G. Neoadjuvant
chemotherapy of paclitaxel with or without Rad001: results
of the non-responder part of the GEPARQUINTO study.
SABCS 2011.
25. Baselga J, Semiglazov V, van Dam P et al. Phase II
randomized study of neoadjuvant everolimus plus letro-
zole compared with placebo plus letrozole in patients with
estrogen receptor-positive breast cancer. J Clin Oncol
2009;27(16):2630-7.
1
/
5
100%