SOMMAIRE La cholécystectomie cœlioscopie avec sphinctérotomie endoscopique

FCC 5 LA LITHIASE DE LA VOIE BILIAIRE PRINCIPALE EN 2010
SOMMAIRE
La cholécystectomie cœlioscopie avec sphinctérotomie endoscopique
per-opératoire sans lithiase de la voie biliaire principale
S.ROHR, B.ROMAIN,
C.BRIGAND, N. CHILINTSEVA
Lithiase de la voie biliaire principale le tout coelioscopique
F. RECHE, A. TUDOR,
C. LETOUBLON, C. ARVIEUX
Lithiase de la voie biliaire principale de rencontre. Que Faire ?
A. AYAV

FCC 5 LA LITHIASE DE LA VOIE BILIAIRE PRINCIPALE EN 2010
LA CHOLECYSTECTOMIE CŒLIOSCOPIE AVEC SPHINCTEROTOMIE
ENDOSCOPIQUE PER-OPERATOIRE SANS LITHIASE DE LA VOIE BILIAIRE
PRINCIPALE
S. ROHR , B. ROMAIN, C.BRIGAND, N. CHILINTSEVA
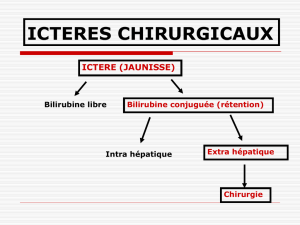
La relative difficulté de la réalisation d’une extraction de calculs cholédociens par cholédocotomie fait par
cœlioscopie et l’impossibilité dans environ 1/3 des cas d’extractions de calculs cholédociens par le canal
cystique a fait proposer de réaliser lors du même temps opératoire une cholécystectomie par cœlioscopie et
une sphinctérotomie endoscopique per-opératoire.
Faisabilité succès de la méthode
Plusieurs études ont montré la faisabilité de la méthode avec un taux de vacuité de la voie biliaire de 92 à 100%
(1, 2, 3, 4).
La technique de la sphinctérotomie endoscopique est d’autant plus fiable que le geste de sphinctérotomie
endoscopique est fait par un endoscopiste entraîné et que sont associées des techniques de repérage de la
papille et de guidage de l’endoscope vers le cholédoque.
La technique qui nous parait la plus efficiente a été décrite par Cavina (2) avec des modifications détaillées par
Enochsson(1)
L’artifice consiste à introduire un guide par la cystique qui traverse la papille et qui est récupéré par le
duodénoscope permettant un bon positionnement du sphinctérotome.
La sphinctérotomie pour être plus efficace peut être associée à des techniques de litothritie voir de pose
temporaire de stent.
Avantages de la méthode
Cette approche évite les ERCP inutiles pouvant être responsable de pancréatite aiguë avec une incidence de 1 à
13% ( 5,6)
Le pourcentage d’ERCP inutiles peut atteindre 10% même avec des critères cliniques et échographiques très
stricts (7). La cholangio-IRM faite devant un doute diagnostique n’empêchera pas des ERCP inutiles, ayant une
sensibilité de 93 à 100% et une spécificité variant de 73 à 100% selon les séries (8)
L’avantage principal est de pouvoir faire le geste lors d’une seule anesthésie générale comme lors de la
réalisation d’une cholécystectomie et d’une cholédocotomie
Par ailleurs, la durée d’hospitalisation (en dehors de complications) est courte presque identique à une
cholécystectomie par cœlioscopie (1,4)
Le diamètre des calculs n’est pas un obstacle à la technique, de même que le nombre de calculs. L’existence de
très nombreux calculs peut amener à poser une prothèse provisoire avec un contrôle ultérieur.
La taille du cholédoque constitue une difficulté à la réalisation de la SE per-opératoire. Comparativement à une
cholédocotomie, le risque paraît moindre.

FCC 5 LA LITHIASE DE LA VOIE BILIAIRE PRINCIPALE EN 2010
Limites de la méthode
Les limites de la méthode sont secondaires éventuellement à des particularités anatomiques, papille située bas
dans le 2ème duodénum, papille éventrée, diverticule duodénal, présence d’un calcul enclavé au dessus de la
papille, antécédents de gastrectomie de type Billroth, sténose bulbaire ou duodénale.
Les échecs dus à ces particularités anatomiques sont de l’ordre de 2 à 4% (9). Ce taux est faible. Néanmoins, un
échec de SE per-opératoire signifie une nette augmentation du temps opératoire du fait de la nécessité
secondaire d’une cholédocotomie soit par cœlioscopie soit par laparotomie.
Ces échecs pourraient être majorés par la réalisation de la sphinctérotomie endoscopique en décubitus dorsal
ou en décubitus latéral (4)
Les méthodes d’extraction habituelles par sphinctérotomie endoscopique ne libèrent complètement les voies
biliaires que dans 85 à 90%. ( 8)
Par ailleurs l’extraction des calculs volumineux nécessitera des techniques associées de litothritie mécanique
ou électrique de réalisation souvent délicate, faite par un endoscopiste très entraîné.
La réalisation d’un traitement séquentiel peropératoire dépend directement d’une bonne collaboration entre
le chirurgien et l’endoscopiste. L’endoscopiste doit être très disponible en sachant que la sphinctérotomie
endoscopique ne sera réalisée dans des cas sélectionnés qu’une fois sur deux (4).
Nous avions étudié l’évolution du traitement séquentiel dans le service (4). De 1994 à 1995, 6% de traitement
en 1 temps de lithiase du cholédoque était réalisé sur un total de 110 patients, ce pourcentage était de 38% de
1996 à 1997 sur un total de 97 patients ; dans la période plus actuelle de 2008 à 2009, ce pourcentage était de
4% sur un total de 72 patients.
Inconvénients de la méthode
Les inconvénients de la méthode sont liés à la réalisation de la sphinctérotomie endoscopique.
Les complications de la sphinctérotomie endoscopique ont une incidence de 5 à 13% avec une mortalité liée au
geste inférieur à 1% (8).
Les complications du cathétérisme rétrograde associé à une sphinctérotomie endoscopique sont à type de
pancréatite aiguë ( 2 à 6%), d’hémorragie de la papille ( 1 à 3%) d’ infection biliaire ( 1.5 à 3%) de perforation
duodénale ( 0.5 à 1%)
Les complications tardives sont à type de récidive de la LVBP, de sténose de la sphinctérotomie endoscopique
et/ou d’angiocholite par reflux. L’incidence de ces complications varie de 5 à 18%, ce taux étant d’autant plus
élevé que les patients sont suivis plus de 10 ans (8).
Cette méthode séquentielle est en concurrence avec la réalisation d’une sphinctérotomie endoscopique
préopératoire. Une étude prospective randomisée récente comparant 2 x 100 patients a répondu à cette
question (9). Il n’y avait aucune différence en terme de lithiase résiduelle, de temps opératoire et de
complications. La seule différence concerne le temps d’hospitalisation (groupe SE perop + VSC = 1.3 j en
moyenne (1-4 j), groupe SE postop + VSC = 3 jours en moyenne ( 2-11).
Aucune étude prospective randomisée n’a comparé cette technique à la cholédocotomie idéale ou à la
cholécystectomie avec sphinctérotomie postopératoire.

FCC 5 LA LITHIASE DE LA VOIE BILIAIRE PRINCIPALE EN 2010
Conclusions
Cette approche en un temps nous semble utile et efficace en évitant des cholangiograhies rétrogrades inutiles
et dangereuses avec une durée d’hospitalisation très courte en dehors de complications.
Néanmoins, les cholangiographies rétrogrades inutiles préopératoires ont régressé avec les progrès de
l’imagerie par résonance magnétique.
Cette approche n’est toutefois pas dénuée de complications qui peuvent être graves. De ce fait, la
cholédocotomie coelioscopique nous paraît être d’une grande utilité en présence d’une voie biliaire principale
dilatée.
La limite majeure de la technique nous semble être la disponibilité de l’endoscopiste. Pour pallier à cet
inconvénient, il nous semblerait intéressant de former des chirurgiens à cette technique, comme dans des pays
voisins (Allemagne ou Italie).

FCC 5 LA LITHIASE DE LA VOIE BILIAIRE PRINCIPALE EN 2010
1) Enochsson L, Lindberg B, Swahn F etal
Intraoperative endoscopic retrograde cholangiopancreatography (ERCP) to remove common bile duct
stones during routing laparoscopic cholecystectomy does not prolong hospilization
Surg End 2004; 18: 367-371
2) Cavina E, Framceschi M, Sidoti F etal
laparoendoscopic “rendez-vous” a new technique in the choledocolothiasis treatment
Hepatogastroenterology 1998; 45: 1430-1435
3) Iodice G, Giardiello C, Francica G etal
Single-step treatment of gallbladder and bile duct stones : a combined endoscopic-laparoscopic technique
Gastrointest Endosc 2001; 53 : 336-338
4) Meyer C, Vo Huu Le J, Rohr S etal
Management of common bile duct stones in a single operation combining laparoscopic cholecystectomy
and perioperatoire endoscopic sphincterotomy
Surg Endosc 1999; 13: 874-877
5) Dickinson RJ, Davies S
Post ERCP pancreatits and hyperamylasenia : the role of operative and patients factors
En J Gastroenterol Hepatol 1998; 10: 423-428
6) Poon RT, Yung C, Lo CM etal
Prophylactic effect of somatotastin on post ERCP pancreatits a randomized controlled trial
Gastroint Endosc 1999; 49 : 593-598
7) Coppola R, Riccioni ME, Ciletti S et al
Selective use of endoscopic retrograde cholangio pancreatography to facilitate laparoscopic
cholecystectomy without cholangiography = a review of 1139 consecutive cases
Surg Endosc 2001; 15: 1213-1216
8) Gayal F, Millat B
Lithiase de la voie biliaire principale
Rapport AFC , collection Arnette, Paris 1999
9) Ahmed AE, Gamal KE, Yussef Pn
Preoprative versus intraoperative endoscopic sphincterotomy for management of common bile duct
stones
Surg Endosc published online 17 sept. 2010
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%





![Patho = lithiase biliaire[1]](http://s1.studylibfr.com/store/data/003517627_1-43288d8639333e6159d2f8e7ef75ace1-300x300.png)