EXAMEN LAURENT

Médecine
& enfance
EXAMEN LAURENT
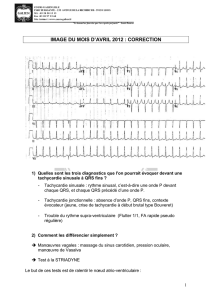
Laurent, âgé de dix-neuf mois, sans antécédent particulier, consulte aux urgences pour diarrhée et vomisse-
ments évoluant depuis trois jours. A l’examen clinique, on découvre une tachycardie à 280
battements/mn, sans souffle cardiaque audible. Il n’y a pas de signe clinique de déshydratation. L’exa-
men abdominal est normal. La tension artérielle est à 100/60 mmHg, le temps de recoloration cutanée
est inférieur à 3 secondes et la température est à 37,6° C. Un électrocardiogramme est effectué (voir ci-
dessous). Quel est votre diagnostic ?
COUP D’ŒIL
J. Pedrono, A. Mosca,
service de pédiatrie,
centre hospitalier
Sud francilien, Evry
Rubrique dirigée
par A. Mosca,
alexis.mosca@
ch-sud-francilien.fr
octobre 2010
page 393
EXAMEN ÉLISE
La petite Elise, huit ans, consulte pour des lésions cutanées bulleuses apparues le matin. Elle a comme anté-
cédent une dermatite atopique modérée, actuellement non symptomatique. La maman dit que sa fille a
été piquée par un insecte il y a un mois, avec apparition d’une petite bulle ayant rapidement disparu
après désinfection locale. Le matin de la consultation, des boutons rouges sont apparus sur le corps et
ont évolué dans la journée vers des lésions bulleuses douloureuses et prurigineuses. A l’examen, la tem-
pérature est à 37,4 °C. Vous notez une dizaine de lésions inflammatoires vésiculo-bulleuses sur l’en-
semble du corps (photos ci-dessous). Les muqueuses sont respectées. Le reste de l’examen est sans particu-
larité. Quel est votre diagnostic ?
Voir les diagnostics page suivante ➝
133148 393-394 13/10/10 21:13 Page393

DIAGNOSTIC LAURENT
Il s’agit d’une tachycardie jonctionnelle
réciproque du nourrisson, de découverte
fortuite.
C’est le trouble du rythme le plus fré-
quent chez le nourrisson à cœur sain. Il
représente 70 % des tachycardies supra-
ventriculaires, qui comprennent égale-
ment les tachycardies atriales et les ta-
chycardies hissiennes.
Face à une tachycardie du nourrisson, il
est indispensable en premier lieu de re-
chercher des signes de mauvaise tolé-
rance clinique, qui nécessitent une prise
en charge en réanimation : hypotension
artérielle, marbrures, cyanose, trouble
de la vigilance, dyspnée, signes d’insuf-
fisance cardiaque aiguë.
Le diagnostic est suspecté cliniquement
par une fréquence cardiaque supérieure
à 220/mn, régulière, qui ne varie pas
avec les émotions ou la température de
l’enfant.
L’ECG montre un rythme régulier à QRS
fins (< 80 ms) avec des ondes P diffi-
ciles à individualiser car elles peuvent
être dissimulées dans l’onde T ou dans
le QRS. Le diagnostic est alors confirmé
par le tracé ECG après réduction, qui
montre autant d’ondes P que de QRS
(schéma).
Dans un second temps, un avis spéciali-
sé est nécessaire pour la réalisation d’un
holter ECG et d’une échographie car-
diaque.
Lorsque la tachycardie est bien tolérée,
on tente une réduction par manœuvre
vagale : application d’une vessie de gla-
ce sur le visage pendant dix secondes ou
manœuvre de Valslava chez le plus
grand (par exemple en faisant souffler
dans une seringue pour faire bouger le
piston). En cas d’échec, on réduit la ta-
chycardie par l’injection d’adénosine tri-
phosphate (Striadyne®, 1 mg/kg en IV
rapide, sans dépasser 12 mg) sous sur-
veillance ECG. Il est alors possible de
confirmer le diagnostic en fonction de
la réponse au traitement (schéma).
Une récidive précoce du trouble du
rythme est fréquente, et une surveillan-
ce en milieu hospitalier est donc
conseillée pendant vingt-quatre à qua-
rante-huit heures sous monitoring. En
cas de rechute, un traitement par amio-
darone (500 mg/m2/j pendant 10 jours,
puis 250 mg/m2/j avec surveillance de
la TSH ultrasensible) peut être prescrit
pour une durée de neuf mois à un an,
avec une efficacité de 97 %.
L’évolution à long terme est favorable,
avec une disparition des troubles pa-
roxystiques dans près de 80 % des cas
au cours de la première année. Dans le
cas contraire, il faut évoquer un syndro-
me de Wolff-Parkinson-White ou une
tachycardie supraventriculaire chro-
nique.
DIAGNOSTIC ÉLISE
Il s’agit d’un prurigo strophulus. Cette
dermatose est due à une réaction d’hy-
persensibilité cellulaire retardée à des
parasites de l’environnement, principa-
lement des acariens (de poussière, de
chien, de chat, de l’herbe) et des puces.
Le prurigo strophulus touche l’enfant de
deux à sept ans et est favorisé par un
terrain atopique familial et des condi-
tions socioéconomiques défavorables.
Cliniquement, il est constitué de lésions
papuleuses centrées par une vésicule ou
une bulle, très prurigineuses. Ces lé-
sions siègent préférentiellement sur les
parties découvertes, les membres infé-
rieurs, les zones de striction et le tronc.
Ces lésions surviennent quarante-huit
heures après la piqûre initiale, puis per-
sistent deux à dix jours. Des poussées
successives peuvent survenir en cas
d’exposition répétée aux parasites.
Le diagnostic est clinique. Aucun exa-
men complémentaire n’est nécessaire.
La complication principale est la surin-
fection bactérienne locale.
Le traitement est essentiellement symp-
tomatique. Un traitement anti-H1 est
utile pour diminuer le prurit. Locale-
ment, on peut appliquer des dermocor-
ticoïdes (classe II ou III) pour diminuer
l’inflammation. Enfin, on préviendra la
surinfection en coupant les ongles de
l’enfant et en utilisant des solutions an-
tiseptiques dans le bain.
Les traitements antiparasitaires ne sont
d’aucune utilité car les parasites ayant
provoqué la réaction d’hypersensibilité
ne restent pas sur la peau. En revanche,
si la contamination provient des ani-
maux de compagnie, un traitement de
ceux-ci peut prévenir la récidive.
첸
Médecine
& enfance
octobre 2010
page 394
Pour en savoir plus
Sur la tachycardie jonctionnelle réciproque :
LUCET V. : « Les tachycardies primitives de l’enfant »,
Arch. Pé-
diatr.,
2005 ;
12 :
498-502.
VILLAIN E. : « Trouble du rythme et de la conduction chez l’en-
fant »,
Encyclopédie Médico-Chirurgicale Cardiologie,
2000 ; 11-
036-F-20.
VILLAIN E. : « Les troubles du rythme de l’enfant »,
Méd. Enf.,
2008 ;
28 :
287-92.
Sur le prurigo strophulus :
BARBAUD A. : « Prurigo strophulus »,
Thérapeutique dermatolo-
gique,
Médecine-Sciences Flammarion, 2001.
VIRABEN R. : « Prurigo strophulus : une manifestation cutanée
d’hypersensibilité aux arthropodes de l’environnement »,
Ann.
Dermatol. Vénéréol.,
1996 ;
123 :
751-6.
Orientation étiologique d’une tachycardie supraventriculaire après réduction par
Striadyne®
P > QRS
Tachycardie atriale
P = QRS
Striadyne®
Arrêt brutal
P > QRS
P < QRS
Tachycardie jonctionnelle réciproque
P < QRS
Tachycardie hissienne
ou ventriculaire
133148 393-394 13/10/10 21:13 Page394
1
/
2
100%