CAS CLInIqUE mots-clés :

▲ Figure 1. Cliché pris avant l’intervention chirurgicale : gangrène
s’étendant des bourses jusqu’à la marge anale, avec zone de nécrose
au niveau de la bourse gauche.
178 | La Lettre de l’Infectiologue • Tome XXVIII - no 5 - septembre-octobre 2013
CAS CLINIQUE
Mots-clés:
Gangrène de Fournier – Fasciite nécrosante – Chirurgie – Antibiothérapie.
Keywords:
Fournier gangrene – Necrotizing soft tissue infection – Surgery – Antibiotics.
Gangrène de Fournier :
mise au point à partir d’un cas
Fournier gangrene: a case report and literature review
L. Roulin*, C. Dariane**, H. Smaali**, D. Grimaldi*, B. Planquette*, F. Bruneel*
* Service de réanimation médicochirurgicale ;
** Service d’urologie, centre hospitalier de Versailles, Le Chesnay.
Observation
Un homme de 59 ans est adressé aux urgences pour un œdème des
bourses et une douleur de la marge anale. Ce patient a pour anté-
cédents une obésité (IMC = 33 kg/m2), une hypertension artérielle
(HTA), un diabète de type II non insulinorequérant, un angor d’effort
et une sténose de la première artère marginale traitée médicale-
ment, ainsi qu’un syndrome d’apnées du sommeil. Il a été tabagique
(consommation : 30 paquets-années), mais est sevré depuis 10 ans.
Il présente depuis une semaine une fièvre à 39 °C, bien tolérée,
ainsi que des douleurs étiquetées “hémorroïdaires”, pour lesquelles
son médecin traitant lui a prescrit un traitement local. Devant la
persistance de la fièvre, l’aggravation des douleurs, ainsi que l’appa-
rition d’un œdème des bourses et de la marge anale, son médecin
l’adresse aux urgences 7 jours après le début des symptômes.
À l’examen clinique, le patient est fébrile, avec une bonne tolé-
rance hémodynamique (tension artérielle de 105/50 mmHg,
fréquence cardiaque à 96/mn), une saturation en oxygène à 97 %
en air ambiant et un score de Glasgow à 15/15. Il présente un
aspect de fasciite nécrosante du périnée (figure 1), associé à une
douleur intense. Le placard érythémateux et œdématié s’étend de
l’ensemble des bourses à la racine des cuisses et à l’arrière de la
fesse gauche. Il y a plusieurs plages de nécrose violacées en regard
de la bourse gauche. En revanche, on ne retrouve pas de sensation
de crépitation neigeuse, pas d’abcès localisé, pas de diminution
de la sensibilité, et pas de signe fonctionnel urinaire. Le patient
reçoit une injection intraveineuse de pipéracilline/tazobactam
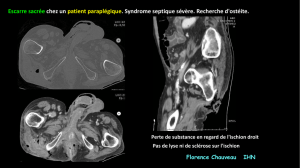
de 4 g/0,5 g en urgence. Un scanner abdominopelvien est réalisé
dans le cadre du bilan préchirurgical (figures 2 et 3) et retrouve
de multiples images aériques dans les parties molles périnéales,
avec atteinte de la fesse gauche, des bourses et du canal inguinal
gauche. Deux fistules sont visibles à l’imagerie : une première,
LI 5 sept-oct 2013.indd 178 29/10/13 10:39

▲ Figure 3. Scanner injecté en coupe transversale : fistule sphinctérienne
externe et intersphinctérienne communiquant avec la fasciite de la bourse.
▲ Figure 2. Scanner injecté en coupe transversale : volumineuses images
gazeuses au niveau des bourses, prédominant à gauche, et s’étendant jusqu’à
la fesse.
La Lettre de l’Infectiologue • Tome XXVIII - no 5 - septembre-octobre 2013 | 179
CAS CLINIQUE
postérieure à trajet vertical s’étendant du sphincter anal externe
aux parties molles postérieures du périnée, la seconde, sphinc-
térienne externe et intersphinctérienne gauche, effectuant un
trajet ascendant communiquant avec la fasciite de la bourse. Au
total, cet aspect évoque une gangrène de Fournier compliquant
une double fistule, sphinctérienne externe et intersphinctérienne.
Le patient est opéré en urgence par l’équipe d’urologie, qui réalise
une incision sur le raphé médian scrotal prolongée au niveau
du périnée, puis une excision large des tissus nécrosés et d’une
nécrose débutante au niveau de la racine scrotale. Les 2 testicules,
d’allure saine, sont libérés et mis en nourrice à la face interne des
2 cuisses. Il n’est pas réalisé de colectomie de décharge.
Le patient est ensuite transféré en réanimation pour une surveil-
lance postopératoire ; une défaillance hémodynamique s’installe
alors, nécessitant l’introduction de noradrénaline à faibles doses
(maximum de 0,5 mg/h). Le bilan sanguin à l’arrivée montre
des lactates à 3,2 mmol/l, des CPK et des LDH normales, pas
de perturbation hydro électrolytique ni hépatique. L’évolution
est rapidement favorable sous antibiothérapie par pipéracilline/
tazobactam, métronidazole (pour sa bonne diffusion cutanée) et
gentamicine. La culture des prélèvements peropératoires retrouve
un Escherichia coli sauvage. L’antibiothérapie est donc simplifiée
par amoxicilline/acide clavulanique à J4 de la prise en charge. Le
patient bénéficie d’une reprise systématique au bloc opératoire
à 48 heures pour réfection du pansement. Il est ensuite extubé
et transféré dans le service de chirurgie urologique.
L’antibiothérapie est poursuivie durant 10 jours au total. Un
parage avec pansement sous anesthésie générale est réalisé à J5
et à J12. L’évolution est rapidement favorable et, après avis d’un
chirurgien plasticien, il n’est pas réalisé de lambeau ni de plastie.
Un système de pansement mousse à aspiration continue (VAC
[Vaccuum Assisted Closure]-thérapie) durant une semaine permet
une rapide amélioration locale et la réalisation d’une dernière
intervention chirurgicale afin de fermer la plaie périnéale et de
remettre les testicules en place. Le patient retourne ainsi à son
domicile après 38 jours d’hospitalisation. Un mois plus tard, il va
très bien, la cicatrisation est complète, il n’y a pas de trouble de
la sensibilité ni d’anomalie fonctionnelle.
Discussion
La gangrène de Fournier est une dermohypodermite, le plus
souvent polymicrobienne, touchant les régions périnéale, péri-
anale et génitale. Décrite pour la première fois en 1883 par le
dermatologue français Jean-Alfred Fournier, c’est une affection
rare retrouvée chez 0,02 % des patients d’urologie (1). Malgré
les progrès de la prise en charge médicochirurgicale, la mortalité
reste élevée, entre 15 et 40 % selon les séries (1-7).
Physiopathologie
La porte d’entrée peut être cutanée, anorectale, urologique ou
gynécologique. L’infection se propage selon l’anatomie des fascias
(1, 2, 4).
➤➤
Lorsque l’infection provient d’une cause périanale (comme
un abcès), elle s’étend le long du fascia périnéal de Colles pour
atteindre le dartos du scrotum et le fascia de Scarpa de la paroi
abdominale antérieure. Quand l’infection progresse, les attaches
postérolatérales n’existent plus et l’infection se propage dans la
région fessière et au niveau des cuisses.
➤➤
Lorsqu’il s’agit d’une infection périuréthrale, l’extension se
fait le long du fascia de Buck pour intéresser tout le pénis. Quand
l’infection s’aggrave, l’extension dépasse le fascia de Buck et se
LI 5 sept-oct 2013.indd 179 29/10/13 10:39

180 | La Lettre de l’Infectiologue • Tome XXVIII - no 5 - septembre-octobre 2013
CAS CLINIQUE
propage le long du dartos pénien et scrotal, du fascia de Colles
périnéal et du fascia de Scarpa de la paroi abdominale antérieure.
Les organes contenus dans le scrotum (testicules, épididymes,
cordons) sont séparés du fascia du dartos scrotal par 2 autres
fascias plus profonds (les fascias spermatiques externes et
internes). De fait, les testicules sont la plupart du temps épar-
gnés par l’infection. Ils sont de plus vascularisés par des vaisseaux
rétropéritonéaux qui sont indépendants de la vascularisation
du scrotum. S’ils sont atteints, il faudra suspecter une atteinte
intra- ou rétropéritonéale (1, 2). Cette infection progresse rapide-
ment vers une endartérite oblitérante qui entraîne des nécroses
vasculaires cutanées et sous-cutanées. Il en résulte une nécrose
tissulaire consécutive à l’ischémie locale et à la multiplication
concomitante de bactéries aéro- et anaérobies (1, 3, 6). Dans ce
contexte, la diffusion des antibiotiques dans les zones infectées
est limitée.
Épidémiologie
La porte d’entrée est identifiée dans près de 82 % des cas (2).
Cutanée, colorectale ou urologique, elle peut faire suite à l’exten-
sion d’un abcès, périanal ou génital (dans 40 à 50 % des cas) [1, 2,
4, 6, 7], à un traumatisme (2, 6) [instrumentation rectale ou périu-
réthrale, sonde à demeure], à une tumeur (1), ou à une intervention
chirurgicale (1, 2). On retrouve, dans les différentes études, une
nette majorité d’hommes (3 à 10 fois plus que de femmes) [1, 2,
4-6, 7], possiblement du fait d’un meilleur drainage des sécrétions
génitales chez la femme (2). L’âge médian de survenue se situe
entre 50 et 60 ans (1-3, 6, 7), mais cette infection peut survenir
à tous les âges de la vie.
Les facteurs de risque retrouvés sont : une maladie périanale
(près de 40 % des cas) – hémorroïdes, infection chronique locale,
tumeur – [3], le diabète (environ 30 % des cas dans la plupart des
cohortes) [1-3, 5-7], l’insuffisance cardiaque (de 30 à 50 %) [1, 2,
5], l’obésité (40 %) [1, 2], l’alcoolisme chronique (30 %) [2, 4, 7],
une immunodépression (18 %) [2], l’HTA (de 10 à 25 %) [3, 5] et
une néoplasie (4 %) [1, 3].
Microbiologie
La gangrène de Fournier est une infection généralement plurimicro-
bienne (jusqu’à 83 % des cas) [1, 2, 5], résultant d’une combinaison
des germes des flores uréthrale, rectale et digestive. E.coli, Bacte-
roides sp., Pseudomonas aeruginosa, Streptococcus pyogenes et les
staphylocoques sont les germes le plus fréquemment identifiés
(1-4, 6, 7). Une observation de gangrène de Fournier à Candida
sp. a été rapportée (8).
Diagnostic
Le diagnostic est avant tout clinique. Les patients présentent
fréquemment un épisode récent de traumatisme ou d’infection
locale, qui peut orienter vers la porte d’entrée. L’évolution est
insidieuse, ce qui explique une prise en charge souvent retardée
par rapport aux premiers symptômes (en moyenne 6 jours) [2,
4], associée à un examen clinique des parties génitales parfois
négligé, ou difficile, comme chez les sujets obèses. Les signes
cliniques évocateurs sont ceux d’une cellulite, débutant par une
douleur ou un simple prurit au niveau des organes génitaux
externes, puis, de façon presque systématique, un érythème
local, un œdème et une fièvre dans près de la moitié des cas (3).
Apparaissent ensuite les signes généraux de sepsis (1-5) et les
signes locaux orientant vers une fasciite nécrosante : plages de
nécrose, diminution de la sensibilité, crépitation neigeuse signant
l’emphysème sous-cutané.
On retrouve, dans la littérature, une mortalité plus élevée chez
les patients en choc septique à l’admission (1-3, 5, 7), et en
cas de retard de la prise en charge chirurgicale (4, 6). Certains
facteurs pronostiques sont inconstamment retrouvés, comme
les comorbidités, notamment cardiaques (2) ou rénales (1, 2, 7),
l’obésité (2), le délai avant la prise en charge hospitalière (4),
l’étendue de la surface cutanée atteinte (3, 6, 7) et des anomalies
de certains paramètres biologiques (créatinine, urée, hémato-
crite, bicarbonates, leucocytes, natrémie, kaliémie, protides,
albumine) [1, 3, 6].
Dès 1995, un score pronostique s’inspirant du score APACHE II, le
FGSI (Fournier Gangrene Severity Index), a été proposé. Il permet-
trait de prédire de façon simple une mortalité supérieure à 75 %
lorsqu’il est supérieur ou égal 9 (1-3, 6, 7), mais certaines études
n’ont pas confirmé sa valeur. On ne retrouve pas de corrélation
entre la mortalité et le site de survenue (1), la mise en place d’une
stomie (1, 7), le nombre de débridements chirurgicaux (1, 3, 6, 7),
le type de germe (1, 3) et l’âge du patient (2, 3, 6, 7).
Thérapeutique
La gangrène de Fournier est avant tout une urgence chirurgicale
qui ne doit pas être retardée par une imagerie (4). Un débridement
au bloc opératoire doit être réalisé rapidement, et il est parfois
nécessaire de mettre en place une colostomie de décharge lorsque
le risque de contamination fécale est important ou lorsque la
nécrose des tissus s’étend jusqu’à l’anus, ce qui concerne 15 à
38 % des patients (1, 6, 7). En cas d’atteinte de l’urètre ou du
pénis (19 % des cas), il peut être nécessaire de mettre en place une
cystostomie transitoire (1, 6, 7). Le but de cette prise en charge,
d’autant plus délabrante que les lésions sont étendues, est de
réséquer le tissu nécrosé afin de stopper l’extension de l’infec-
tion. Elle doit par ailleurs le plus souvent être répétée au début
de la prise en charge : débridements (souvent 2 à 3 par patient,
jusqu’à une dizaine) [2, 7], pansements sous anesthésie générale,
mise en place d’une VAC-thérapie. Dans un second temps, quand
l’infection est contrôlée et que les tissus sont sains, une chirurgie
plastique de reconstruction peut être indispensable.
Le traitement médical, commencé également en urgence (avant
même la prise en charge chirurgicale), consiste en une antibiothé-
rapie probabiliste active sur les bactéries à Gram négatif et positif,
y compris les anaérobies, qui sera ensuite ajustée à la culture
des prélèvements peropératoires (4). Les antibiotiques les plus
LI 5 sept-oct 2013.indd 180 29/10/13 10:39

CAS CLINIQUE
utilisés sont les céphalosporines de troisième génération et les
associations de bêtalactamines et d’inhibiteurs de bêtalactamases
accompagnées d’un aminoside et de métronidazole (du fait de son
excellente diffusion cutanée) ou de clindamycine (spectre adapté
et effet antitoxinique).
La gravité initiale ou la surveillance postopératoire peuvent néces-
siter une prise en charge en réanimation pour assurer la suppléance
des défaillances d’organes, notamment le traitement d’un choc
septique et la sédation lors des pansements.
Enfin, d’autres thérapies ont été proposées, comme la mise en
place d’une VAC-thérapie, qui permettrait de diminuer la durée
d’hospitalisation et favoriserait une chirurgie de reconstruction
plus précoce (2). L’oxygénothérapie hyperbare, qui aurait un effet
bactériostatique et bactéricide contre les bactéries anaérobies,
reste controversée (4, 5, 6), et son accès limité. Enfin, le miel non
traité, présentant des vertus intéressantes contre les bactéries et
les champignons par son hypertonicité et la présence de peroxyde
d’hydrogène flavonoïde et d’acides phénoliques, pourrait aider
à la cicatrisation lorsque les lésions sont peu étendues (2, 4, 6).
1. Altarac S, Katušin D, Crnica S, Papeš D, Rajković Z, Arslani
N. Fournier’s gangrene: etiology and outcome analysis of
41 patients. Urol Int 2012;88(3):289-93.
2. Czymek R, Hildebrand P, Kleemann M et al. New insights
into the epidemiology and etiology of Fournier’s gangrene:
a review of 33 patients. Infection 2009;37(4):306-12.
3. Uluğ M, Gedik E, Girgin S, Celen MK, Ayaz C. The evalua-
tion of microbiology and Fournier’s gangrene severity index
in 27 patients. Int J Infect Dis 2009;13(6):e424-30.
4. Sarkis P, Farran F, Khoury R et al. Fournier’s gangrene: a
review of the recent literature. Prog Urol 2009;19(2):75-84.
5. Martinschek A, Evers B, Lampl L, Gerngroß H, Schmidt
R, Sparwasser C. Prognostic aspects, survival rate, and
predisposing risk factors in patients with Fournier’s gangrene
and necrotizing soft tissue infections: evaluation of clinical
outcome of 55 patients. Urol Int 2012;89(2):173-9.
6. Kabay S, Yucel M, Yaylak F et al. The clinical features of
Fournier’s gangrene and the predictivity of the Fournier’s
gangrene severity index on the outcomes. Int Urol Nephrol
2008;40(4):997-1004.
7. Verma S, Sayana A, Kala S, Rai S. Evaluation of the utility
of the Fournier’s gangrene severity index in the manage-
ment of Fournier’s gangrene in North India: a multicenter
retrospective study. J Cutan Anaesth Surg 2012;5(4):273-6.
8. Johnin K, Nakatoh M, Kadowaki T, Kushima M, Koizumi S,
Okada Y. Fournier’s gangrene caused by Candida’s species as
the primary organism. Urology 2000;56(1):153.
Références bibliographiques
Conclusion
La gangrène de Fournier, fasciite nécrosante à localisation génito-
anale, est une pathologie rare qui, malgré les progrès de la prise
en charge, garde une mortalité élevée du fait de son extension
rapide et d’un retard diagnostique fréquent. Le diagnostic reste
essentiellement clinique et constitue une urgence chirurgicale ; la
prise en charge requiert par ailleurs une antibiothérapie adaptée. n
Les points à retenir
• La gangrène de Fournier est une fasciite localisée au niveau pelvien, rare
mais grevée d’une mortalité élevée.
• C’est une infection souvent plurimicrobienne, avec une porte d’entrée
le plus souvent cutanée urologique ou anorectale.
• Elle est favorisée notamment par le diabète et l’immunodépression.
• Le retard de la prise en charge chirurgicale et l’existence d’un choc septique
à l’admission sont les 2 principaux facteurs de risque de mortalité.
• Le traitement associe la chirurgie, qui est une urgence majeure, l’antibio
thérapie et la réanimation dans les cas les plus sévères.
Prochainement
dans votre
région
Les Gemmes de l’actualité VIH 2013
CONFÉRENCE-DÉBAT “VIH 2013”
Les avancées scientifiques majeures de l’année
Les communications des congrès 2013,
sélectionnées par la rédaction de La Lettre, seront argumentées et débattues.
RENDEZVOUS
EN 2013 ET 2014
Co-infection
Essais cliniques
Complications
Virologie
Immunologie
Sous l’égide
Avec le soutien de
Directeur de la publication :
Claudie Damour-Terrasson
Rédacteur en chef : P. Tattevin
Coordination : Gilles Pialoux (Paris)
Rédaction : Jacques Izoptet (Toulouse), Pascale
Leclerc (Grenoble), Jean Daniel Lelièvre (Paris),
Jean Luc Meynard (Paris), Patrick Miailhès (Lyon)
L. Roulin n’a pas précisé ses liens d’intérêts.
LI 5 sept-oct 2013.indd 181 29/10/13 10:39
1
/
4
100%