Télécharger - Cours PAES Bobigny

UE3 Physiologie Pr. Jean-Paul Richalet
Cardiologie
Le cœur a pour fonction de fournir du sang a l’ensemble des organes, pour fournir du sang il va
exercer sa fonction de pompe c'est-à-dire de contraction, le cœur est n muscle qui se contracte en
permanence il n’est jamais au repos.
Pour se contracter il besoin d’un signal électrique qui va commander la contraction du muscle, ce
cœur va être doué de deux propriété fondamentale : l’automatisme et la conduction.
L’automatisme car le cœur est capable de se contracter tout seul même s’il est isolé, la propriété de
conduction c’est quand une des cellules du cœur est excité l’influx va être transmit a l’ensemble des
cellules cardiaque.
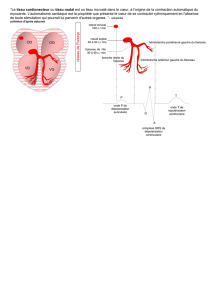
1. Le tissus cardio-necteur :
L’origine du fonctionnement électrique du cœur part de cellule différencié qui sont regroupé dans le
tissus cardio-necteur, il est responsable de l’automatisme du cœur et en partie de la conduction de
l’influx de dépolarisation du cœur.
Le nœud sinusal, se trouve dans la
paroi de l’oreillette droite à
proximité de la veine cave
supérieure, ce sont des cellules qui
vont se dépolariser toutes seule et
envoyer l’influx aux autres cellules. A
partir du nœud sinusale on a un
faisceau de cellules inter-nodaux, pas
vraiment des cellules indifférenciés
mais ce sont des lieux privilégié de
transmission de l’influx. Le deuxième
nœud c’est le nœud auriculo-
ventriculaire, qui se situe entre els
oreillette et les ventricules.
Au passage l’influx électrique qui
passe va venir dépolariser les cellules
des oreillettes parce que au milieu d’entre elles passes ces faisceaux internodaux.
Le flux électrique se concentre au niveau du nœud auriculo-ventriculaire puis va être véhiculé au
niveau du faisceau de His, qui passa d’abord par le tronc qui va ensuite se divisé en deux une partie
va aller d le ventricule droit et une partie dans le ventricule gauche. Ce faisceau de His passe dans la
masse du myocarde mais dans le sous endocarde c'est-à-dire à proximité de la cavité ventriculaire.
L’influx nerveux passe dans les ventricules et va ensuite diffuser dans la masse du ventricule par
l’intermédiaire du réseau de Purkinje, ce sont des faisceaux qui vont venir innerver l’ensemble du
myocarde du ventricule gauche et droit. 60 fois par minutes les cellules du myocarde vont recevoir

UE3 Physiologie Pr. Jean-Paul Richalet
un influx de dépolarisation et vont se contracter pour ensuite aboutir à une contraction et une
éjection du sang dans l’aorte et l’artère pulmonaire.
S’il n’y a pas de default dans la transmission de l’info toutes les cellules cardiaques vont se
dépolariser à la même fréquence qui est la fréquence imposé par le nœud sinusal. Si c’est par
exemple 60 fois par minute on aura une fréquence cardiaque de 60 battements par minute, on parle
de rythme sinusal.
Dans ce tissus nodal il y a
deux propriétés importante
ce sont la fréquence propre
et la vitesse de conduction.
La fréquence propre d’une
cellule du tissu nodal c’est la
fréquence spontanée d’une
cellule donné lorsqu’elle est
isolée des autres éléments,
on s’aperçoit qu’elle
diminue progressivement
quand on part du nœud
sinusal jusqu’au tissu
myocardique. Si on prend
des cellules nœud sinusal
spontanément elles vont
fonctionner a 100bat/min, les cellules du nœud auriculo-ventriculaire vont battre à 60bat/min et les
cellules du faisceau de His elle ne batte qu’a 30bat/min. Mais comme en temps normal ils sont sous
le contrôle du nœud sinusal c’est donc le rythme du nœud sinusal qui va s’imposer aux autres
cellules, mais s’il y a un e blocage et que l’influx ne passe plus entre le nœud sinusal et le nœud
atriau-ventriculaire à ce moment les cellules ne reçoivent plus les influx du nœud sinusal mais ceux
du nœud auriculo-ventriculaire, à ce moment-là l’ensemble du myocarde va battre a 60/min alors
que les oreillette vont battre a 100/min car elles reçoivent la dépolarisation du nœud sinusal.
La vitesse de conduction, le rythme se transmet a une certaine vitesse en m/s, il faut savoir c’est que
cette vitesse est minimale au niveau du nœud auriculo-ventriculaire. L’influx part rapidement du
nœud sinusal puis est freiné au niveau du nœud A-V après ils se ré accélère dans le faisceau de His, il
est encore plus élevé dans le réseau de Purkinje et se ralentit encore au niveau du myocarde. Dans
certaine pathologie l’influx se ralentit tellement au niveau du nœud A-V que l’influx s’arrête.
2. Le potentiel d’action de la cellule cardiaque :
A. La mesure du potentiel transmembranaire à l’aide d’une électrode intracellulaire :
L’étude du potentiel d’action nécessite la mesure du potentiel transmembranaire à travers la
membranaire cellule à l’aide d’une l’électrode. Quand on a le galvanomètre avec les deux électrodes
à l’extérieur de la cellule on observe aucune différence de potentiel, si on entre une des électrodes
dans la cellule on va mesurer la différence de potentiel transmembranaire. On sait qu’à l’intérieur

UE3 Physiologie Pr. Jean-Paul Richalet
d’une cellule le potentiel est négatif par rapport à l’extérieur de la cellule, là on voit que le potentiel
membranaire de repos est négatif.
Si on stimule la cellule soit par une autre cellule soit par une stimulation électrique externe, la cellule
se dépolarise c'est-à-dire que le potentielle transmembranaire devient positif (il augmente à plus 30),
si on arrête la stimulation la cellule va se repolariser c'est-à-dire que le potentiel redevient négatif.
B. Les phases de déroulement du potentiel d’action de la cellule myocardique contractile :
Phase 0-1 : Dépolarisation
On a en haut le potentiel transmembranaire en mV, le potentiel membranaire de repos est ici de
-70mV, le potentiel seuil 60mV c’est le potentiel à partir duquel la cellule déclenche un potentiel
d’action c'est-à-dire que si le potentiel reste en dessous de -60mV il ne se passera rien.
Les potentiels d’équilibre pour calcium, sodium et potassium, c’est le potentiel tel que si la
différence de potentiel transmembranaire est égale à ce potentiel là l’ion considéré n’aura tendance
ni à entrer ni à sortir c'est-à-dire que la membrane va rester neutre par rapport à cet ion. Pour le
sodium et le calcium le potentiel d’équilibre est positif alors que pour le potassium il est à -90 il est
donc négatif.
Ce graphique montre la perméabilité
membranaire aux différents ions, c'est-à-dire
qu’une membrane cellulaire est plus ou moins
perméable aux ions. On a représenté ici la
conductance au potassium la conductance au
sodium et la conductance couplé sodium-
calcium.
La phase de dépolarisation où la cellule se dépolarise grâce à une stimulation extérieure, on suppose
que la dépolarisation atteint le potentiel seuil ce qui provoque de maniéré irrémédiable la
dépolarisation.

UE3 Physiologie Pr. Jean-Paul Richalet
Durant cette phase la conductance au sodium augmente brutalement, c'est-à-dire que la membrane
cellulaire qui est normalement imperméable au sodium brusquement devient perméable, le sodium
va s’engouffrer dans la cellule, le sodium est un ion positif donc la cellule va devenir moins négative
puis positive. Et au fur à mesure que le potentiel augment il s’approche du potentiel d’équilibre du
sodium, ce qui provoque la diminution de la conductance de sodium c’est dans cette phase 1 que se
passe.
Le potassium lui qui est beaucoup présent dans la cellule et que normalement il a tendance à sortir
de la cellule mais la perméabilité de la membrane est faible. Si on le laissait sortir on n’aurait pas de
dépolarisation, car on airait union sodium qui rentre et un ion potassium qui sort, électriquement sa
serait égale. Ce qui se passe c que la conductance au potassium s’annule il reste à l’intérieur, la
membrane reste imperméable.
Phase 2 : Plateau
Phase spécifique du cœur que l’on ne retrouve pas dans d’autre muscle squelettique, phase liée à
l’entrée du calcium associé au sodium, c’est un ion positif qui rentre qui va contrecarrer la revenue à
la normale. Ce calcium va permettre la contraction des fibres musculaire.
Phase 3 : Repolarisation
1
/
4
100%