Graphique 1 - Faculté de Médecine et de Pharmacie Fès

UNIVERSITESIDIMOHAMMEDBENABDELLAH
FACULTEDEMEDECINEETDEPHARMACIE
FES
AnnéeThèseN°/201102811
UNIVERSITESIDIMOHAMMED
BENABDELLAH
FES
L’OSTEOSYNTHESEPARPLAQUEANATOMIQUE
DESFRACTURESDEL’EXTREMITESUPERIEUR
DEL’HUMERUS
(Aproposde12cas)
THESE
PRESENTEEETSOUTENUEPUBLIQUEMENTLE03/03/2011
PAR
Néle28Octobre1984àBamako-Mali-
Mr.COULIBALYMAHAMADOUN
POURL'OBTENTIONDUDOCTORATENMEDECINE
MOTS-CLES:
Fracture-Humérus-Plaqueanatomique-Ostéosynthèse
JURY
M. Professeur
M. Professeur
.AFIFIMYABDRRAHMANE
Professeur
M.BOUARHROUMABDELLATIF
Professeur
CHAKOURKHALID........................................................
d’Anatomie
ELMRINIABDELMAJID....................................................
agrégédeTraumatologie-orthopédie
M...............................................
agrégédeChirurgiepédiatrique
...........................................
agrégédeChirurgieVasculairePériphérique
JUGES
PRESIDENT
RAPPORTEUR

1
PLAN
INTRODUCTION .............................................................................................4
ANATOMIE ET VOIES D’ABORD DE L’EPAULE .........................................................6
I.ANATOMIE..................................................................................................6
1. L’extrémité supérieure de l’humérus: .................................................6
1.1. LA TETE DE L’HUMERUS .............................................................6
2. LA CAVITE GLENOIDE .........................................................................9
3. LE BOURRELET GLENOIDIEN ................................................................9
4. VASCULARISATION DE L’EXTRMITE SUP ERIEURE DE L’HUMERUS...........9
4.1. L’artere circonflexe ant ..............................................................9
4.2. L’artere circonflexe post ...........................................................10
5. RAPPORTS NERVEUX .........................................................................11
5.1. Le nerf musculocutané .............................................................11
5.2. Le nerf axillaire ou nerf circonflexe ...........................................11
5.3. Le nerf suprascapulaire ............................................................12
II.LES VOIES D’ABORD DE L’PAULE ...............................................................14
1. LA VOIE DELTO PECTORALE ...............................................................14
2. VOIE SUPÉRIEURE OU VOIE ANTÉROEXTERNE (voie de Neer modifiée) ..20
III. PHYSIOLOGIE ET BIOMECANIQUE DE L’EPAULE ........................................23
1. LES DIFFERENTS MOUVEMENTS DE L’EPAULE ......................................23
1.1. La circumduction ......................................................................23
1.2. Le mouvement d’abduction ......................................................24
1.3. Le mouvement d’adduction ......................................................24
1.4. Les Rotations médiale et latérale ...............................................25
1.5. Les mouvements d’antépulsion et de rétropulsion ....................26
MATERIEL ET METHODES ................................................................................28
I. Critères d’inclusion .................................................................................29
II. Critères d’exclusion ................................................................................29
III. Fiche d’exploitation................................................................................30
RESULTATS ..................................................................................................33
I. Epidémiologie .........................................................................................34
1. Age et sexe : .....................................................................................34

2
2. Lateralite et coté atteint ....................................................................36
3. Le mecanisme de survenue ...............................................................36
II. Cliniques.................................................................................................37
1. Signes fonctionnels ...........................................................................37
2. Examen clinique ...............................................................................37
III. Imagerie et Anatomie-pathologique........................................................41
1. Imagerie............................................................................................41
1.1. Radiographie standard .............................................................41
1.2. La Tomodensitométrie (TDM) ....................................................41
2. Anatomie pathologiaque ...................................................................44
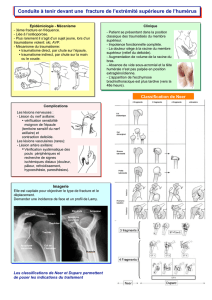
2.1. CLASSIFICATION DE NEER .........................................................45
2.1.1. [Fracture Deux Part] « Two-part fracture » ........................46
2.1.2. [Fracture Trois-Part] « Three-Part Fracture »....................47
2.1.3 [Fracture Quatre- Part] « Four-part Fracture »....................47
2.2. CLASSIFICATION AO (1989) .......................................................48
2.3. CLASSIFICATION DE DUPARC .....................................................49
IV.LE TRAITEMENT ......................................................................................53
1. But du traitement ..............................................................................53
2. Moyens therapeutique........................................................................53
2.1. Traitement orthopedique...........................................................54
2.2. Traitements chirurgicaux conservateurs ....................................55
2.2.1 Les embrochages ..............................................................55
2.2.2 Les enclouages..................................................................61
2.2.3 L’osteosynthèse par plaque................................................65
a) L’anesthésie .......................................................................67
b) L’installation ......................................................................67
c) Voie d’abord ......................................................................68
d) Technique chirurgicale .......................................................68
2.3 Traitements chirurgicaux non conservateurs...............................72
2.4 LA REEDUCATION ......................................................................73
V. Evolution complications ..........................................................................75
1. complications....................................................................................75
1.1 Complications immediates .........................................................76
a) Complications cutanées .........................................................76
b) complications neurologique ...................................................77

3
c) complications vasculaire.........................................................77
d) Complications musculo-tendineuses.......................................77
1.2 Complications secondaires ........................................................77
a) Deplacement secondaire ........................................................77
b) L’Infection .............................................................................78
c) Syndrome de sudeck ou syndrome algodystrophique...............78
1.3 Complications tardives ..............................................................78
a) Les cals vicieux ......................................................................78
b) Les pseudarthroses epiphysiometaphysaires ..........................80
c) La raideur de l’epaule .............................................................80
d) Necrose avasculaire de la tete humerale .................................80
e) Ossification heterotopique .....................................................82
1.4 Complications liée au materiel d’osteosynthese .........................83
2. Evolution .........................................................................................85
DISCUSSION .................................................................................................90
I. Sur le plan épidémiologique ....................................................................91
1. En fonction du sexe et l’age de survenue ...........................................91
2. En fonction du Mécanisme ................................................................93
II. Sur le plan anatomo-pathologique...........................................................93
III. Sur le plan thérapeutique........................................................................95
IV. Evolution et complications .....................................................................96
CONCLUSION ...............................................................................................101
RESUME .................................................................................................103
BIBLIOGRAPHIE ..................................................................................................109

4
INTRODUCTION
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
1
/
117
100%