Télécharger PDF

Congrès CNCH 2016
CNCH - CARDIO H - N°40
Le risque cardiovasculaire
(RCV) absolu, habituellement
exprimé en pourcentage, est
la probabilité de survenue
d’un événement cardiovascu-
laire fatal ou non fatal d’ori-
gine athéromateuse sur une
période de temps. Il s’agit d’un
concept statistique de groupe
dicilement transposable à un
individu donné. Pourtant c’est
en fonction de ce risque que
les décisions thérapeutiques
sont prises en prévention pri-
maire et secondaire en parti-
culier pour les dyslipidémies.
Chez la plupart des patients,
en dehors des dyslipidémies
majeures, c’est le RCV qui va
dénir le « cholestérol idéal »
et les mesures thérapeutiques
qui en découlent. La médiane
du LDL cholestérol en France
est de 1,3 gramme(1). C’est
parfait pour quelqu’un qui n’a
pas de facteurs de risque vas-
culaire mais très loin des objec-
tifs que l’on cherche à atteindre
chez un coronarien.
Imaginons une consultation de
10 patients successifs sans an-
técédents vasculaires, homme
ou femme, avec un panel très
variable de facteurs de risque
et qui posent la question de
leur pronostic vasculaire. Très
vite on se rend compte qu’il
est impossible de le faire sans
utiliser une méthode. Dans un
observatoire français, on a de-
mandé à 610 généralistes d’es-
timer le risque cardiovasculaire
de 11241 patients de plus de
50 ans vus dans les 3 jours pré-
cédents(2).
Cette étude a montré une dis-
cordance entre le risque esti-
mé de façon empirique et le
risque calculé par SCORE avec
en particulier 77% d’erreurs
chez les patients à haut risque
CV. L’objectif de cet article est
de présenter la méthode d’esti-
mation du RCV à partir des re-
commandations ESC 2016 sur
les dyslipidémies(3).
Elle repose sur les principes
suivants :
- certaines variables classent
d’emblée les patients dans le
haut ou très haut risque vascu-
laire,
- dans les autres cas, entre 40 et
65 ans, il faut utiliser un calcu-
lateur ; en Europe c’est SCORE,
- puis d’autres variables
doivent être prises en compte
pour reclasser les patients à
risque intermédiaire.
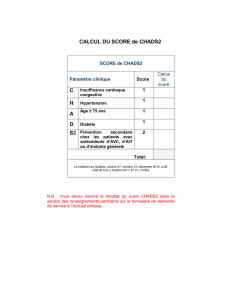
Les variables qui classent
immédiatement dans le haut
ou très haut risque CV (ta-
bleau 1)
Les patients avec :
- une maladie artérielle docu-
mentée symptomatique ou
silencieuse,
- un diabète de type 1 ou 2,
- une maladie rénale chronique
avec un débit de ltration glo-
mérulaire < 60 ml/min/1,73
m2,
- un FDR sévère en particulier
une HTA (> 180/110 mm Hg)
ou une dyslipidémie avec un
cholestérol total > 3,1 g/l sont
d’emblée dans le haut ou très
haut RCV. Il est inutile d’utiliser
SCORE. Une lésion athéroma-
teuse silencieuse, comme une
plaque à la coronarographie
ou à l’échodoppler cervical,
classe dans le très haut risque
« si elle prédispose fortement à
la survenue d’évènements cli-
niques ». Ceci laisse la place à
une certaine interprétation et
à des interrogations. Beaucoup
de nos patients ont un « athé-
rome discret », « un athérome
modéré », « une coronarogra-
phie dans les limites de la nor-
male » et c’est avec subjectivité
qu’ils seront classés dans une
catégorie de risque plus ou
moins élevé.
Les diérents niveaux de
risque cardiovasculaire ; le
calculateur SCORE(3, 4)
Si le patient n’est pas dans les
catégories précédentes et a
entre 40 et 65 ans, il faut uti-
liser une échelle de risque. En
Europe, il est recommandé
d’utiliser SCORE (Systematic
Coronary Risk Evaluation) qui
est la probabilité de survenue
d’un accident athéromateux
léthal incluant la mort subite
dans les 10 ans.
Il existe 4 catégories de risque :
- faible < 1%,
- intermédiaire entre 1 et 5 %,
- élevé entre 5 et 10%,
- très élevé au delà 10%.
Si on veut estimer le risque
de survenue d’accident fatal
et non fatal, il faut multiplier
le chire SCORE par 3 chez
l’homme et par 4 chez la
femme. Mais cette démarche
n’a pas d’intérêt pratique.
SCORE prend en compte l’âge
entre 40 et 65 ans, la pression
artérielle systolique, le sexe,
O. NALLET (Montfermeil)
Comment évaluer
le risque cardio-vasculaire
en consultation
O. NALLET
Congrès CNCH 2016
COMMENT ÉVALUER LE RISQUE CARDIO-VASCULAIRE EN CONSULTATION
12

CNCH - CARDIO H - N°40
Congrès CNCH 2016
13
CNCH - CARDIO H - N°40
INSUFFISANCE CARDIAQUE ET REIN : HISTOIRE D’UNE CONJUGOPATHIE
le tabagisme et le cholesté-
rol total. Important : le bilan
lipidique de dépistage peut
être prélevé non à jeun. Bien
sûr le diabète n’est pas pris en
compte dans SCORE car c’est
une variable d’emblée clas-
sante. Il faut ensuite choisir la
table qui correspond à son pays
car la prévalence des maladies
cardiovasculaires est variable
en Europe. La France fait partie
des pays à faible risque contrai-
rement à la Pologne (risque
élevé) ou l’Ukraine (risque très
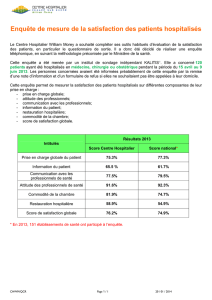
élevé) par exemple. Dans cette
table colorée (gure 1), il faut
choisir la case qui correspond
le mieux à son patient. Le calcu-
lateur est imparfait mais il per-
met de repérer les extrêmes,
c’est à dire les patients à haut
risque et à faible risque. C’est
dans le groupe « intermédiaire
» qu’il faut préciser l’estimation
et reclasser les patients.
SCORE prend également en
compte le HDL cholestérol dans
le calculateur en ligne (https://
escol.escardio.org/heartscore/
calc.aspx?model=europelow)
ou l’application ESC Guidelines
facilement téléchargeable sur
un mobile ou une tablette.
SCORE a des limites. Les va-
leurs de pression artérielle sys-
tolique par exemple devraient
être celles avant le traitement
antihypertenseur et on connaît
la variabilité de la mesure en
consultation. Il ne s‘applique
pas aux populations migrantes.
Les plus de 65 ans et les moins
de 40 ans ne rentrent pas dans
le tableau.
Avant 40 ans, évaluer le risque
CV à 10 ans sous-estime la
probabilité de survenue d’une
complication qui sera plus tar-
dive. Il faut traiter les FDR et
encourager ceux qui n’ont pas
de FDR à avoir une bonne hy-
giène de vie.
Après 65 ans, les variables
d’emblée classantes (maladie
CV, diabète, insusance ré-
nale, FDR sévère) gardent leur
valeur pronostique. En dehors
de ces situations, il faut traiter
les grands FDR en particulier
l’HTA, le tabagisme. Pour les
dyslipidémies, la question est
plus délicate en prévention pri-
maire. Si les patients ont déjà
un traitement bien supporté, il
n’y a aucune raison de le sup-
primer ; initier un traitement
hypolipémiant après 65 ans en
prévention primaire en dehors
du diabète n’est pas très fré-
quent et le jugement médical
intervient beaucoup dans la
décision. Il existe des tables
SCORE après 65 ans mais elles
sont peu utilisées (5).
Tableau1 : Catégories de risque cardiovasculaire (SCORE est la probabilité de
décès cardiovasculaire à 10 ans). DFG : débit de ltration glomérulaire
Figure 1 : le tableau SCORE dans une population à faible risque CV comme la
France à 10 ans). DFG : débit de ltration glomérulaire

Le reclassement des patients
à risque intermédiaire
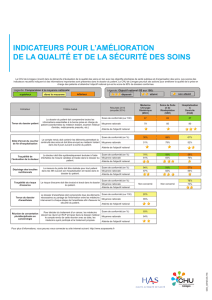
1. Les variables à prendre en
compte (tableau 2)
Certaines situations modient
le RCV des patients à risque in-
termédiaire. Elles ne modient
pas le risque d’un coronarien
diabétique qui est à très haut
risque. Par rapport aux précé-
dentes recommandations, les
mauvaises conditions socio-
économiques, les maladies
psychiatriques graves et les
pathologies inammatoires
chroniques sont prises en
compte. Le taux de TG n’est pas
un facteur de risque assez puis-
sant pour reclasser les patients
mais on en tient compte indi-
rectement puisque le HDL est
le reet du taux moyen de tri-
glycérides. Toutes les variables
du tableau 2 décalent le risque
vers le haut mais leur poids
est variable et c’est forcément
avec subjectivité que lors de
la consultation on décidera de
« placer » ou non un patient
dans une catégorie de risque
plus élevé.
2. Quels autres marqueurs de
risque peut-on utiliser ?
- marqueurs biologiques :
Le dosage du brinogène, de
la CRPus, de l’homocystéine,
de la lipoprotéine A n’ont pas
de valeur prédictive addition-
nelle et n’ont pas de place en
routine.
- Les explorations fonction-
nelles.
Parmi les marqueurs d’athé-
rome infra-clinique, la mesure
du score calcique est l’examen
recommandé chez les patients
à risque intermédiaire mais il
ne doit pas être systématique.
Il est peu irradiant et a une
bonne capacité de reclasse-
ment. Un score calcique nul a
une forte valeur prédictive né-
gative. Une valeur très élevée
(> 300-400 UA) correspond à
un niveau de risque équivalent
à celui observé en prévention
secondaire.
Il faut remarquer que c’est la
seule variable qui décale le
risque CV dans les deux sens.
La recherche d’ischémie myo-
cardique silencieuse (test d’ef-
fort, echo de stress, scintigra-
phie) n’est pas indiquée pour
évaluer le RCV d’un patient
asymptomatique. Ni l’écho-
doppler des vaisseaux du cou
à la recherche de plaques, ni la
mesure de l’épaisseur intima-
média ne sont des examens de
routine dans cette indication.
3- Les patients athéromateux
représentent un groupe hété-
rogène
Le risque de récidive d’événe-
ments ischémiques chez les
patients « athéromateux » est
très hétérogène. Les données
sont peu nombreuses chez
le coronarien stable. On peut
citer l’étude SMART (Second
Manifestations of ARTerial
disease) à partir de laquelle
un score de risque de récidive
d’événement athéromateux a
été développé (6, 7). A 10 ans,
le risque médian de récidive
d’événement varie de 14%
chez le coronarien à 35% chez
le polyvasculaire.
Cibler une population à parti-
culièrement haut risque aurait
des conséquences pratiques :
consultation plus fréquentes,
motivation du malade mais
aussi du médecin, autres stra-
tégies pour les dyslipidémies,
durée des traitements anti-
plaquettaires. Les dernières
recommandations anglaises
NICE sur les dyslipidémies fami-
liales individualisent ce groupe
de patient en cas d’accidents
ischémiques récidivants dans
le même territoire ou dans des
territoires diérents (8).
Conclusion
Les mesures de prévention pri-
maire et secondaire dépendent
du risque cardiovasculaire.
Les dernières recommanda-
tions sur les dyslipidémies
proposent une méthode pour
l’évaluer. Les cardiologues sont
le plus souvent confrontés à
des situations à haut risque
cardiovasculaire. Le calcula-
teur SCORE est sous utilisé en
France malgré les outils numé-
riques qui en facilitent l’usage.
Chez les patients athéroma-
teux, l’incidence des récidives
ischémiques est très variable.
Les patients les plus à risque
méritent une attention parti-
culière et pourraient la cible de
nouvelles thérapeutiques en
particulier pour les dyslipidé-
mies.
CNCH - CARDIO H - N°40
14
COMMENT ÉVALUER LE RISQUE CARDIO-VASCULAIRE EN CONSULTATION
Congrès CNCH 2016
Tableau 2 : les variables qui modient le risque SCORE (3)

CNCH - CARDIO H - N°40
INSUFFISANCE CARDIAQUE ET REIN : HISTOIRE D’UNE CONJUGOPATHIE
15
Congrès CNCH 2016
CNCH - CARDIO H - N°40
Bibliographie
1. French Society of E, Franco-
phone Society of D, New French
Society of A, Beliard S, Bonnet
F, Bouhanick B, et al. Consen-
sus statement on the mana-
gement of dyslipidaemias in
adults. Diabetes & metabolism.
2016;42(6):398-408. 2. Bruckert
E, Bonnelye G, Thomas-Dele-
court F, Andre L, Delaage PH.
Assessment of cardiovascular
risk in primary care patients
in France. Archives of cardio-
vascular diseases. 2011;104(6-
7):381-7. 3. Catapano AL, Gra-
ham I, De Backer G, Wiklund O,
Chapman MJ, Drexel H, et al.
2016 ESC/EAS Guidelines for
the Management of Dyslipi-
daemias. European heart jour-
nal. 2016;37(39):2999-3058. 4.
Piepoli MF, Hoes AW, Agewall
S, Albus C, Brotons C, Cata-
pano AL, et al. 2016 European
Guidelines on cardiovascular
disease prevention in clini-
cal practice. European heart
journal. 2016;37(29):2315-81.
5. Cooney MT, Selmer R, Lind-
man A, Tverdal A, Menotti A,
Thomsen T, et al. Cardiovas-
cular risk estimation in older
persons: SCORE O.P. European
journal of preventive cardio-
logy. 2016;23(10):1093-103.
6. Dorresteijn JA, Visseren
FL, Wassink AM, Gondrie MJ,
Steyerberg EW, Ridker PM,
et al. Development and vali-
dation of a prediction rule
for recurrent vascular events
based on a cohort study of
patients with arterial disease:
the SMART risk score. Heart.
2013;99(12): 866-72. 7. Kaa-
senbrood L, Boekholdt SM, van
der Graaf Y, Ray KK, Peters RJ,
Kastelein JJ, et al. Distribution
of Estimated 10-Year Risk of
Recurrent Vascular Events and
Residual Risk in a Secondary
Prevention Population. Circu-
lation. 2016;134(19):1419-29.
8. https://www.nice.org.uk/
guidance/ta394/chapter/1-Re-
commendations
1
/
4
100%