pharmacologie-cardiovasculaire-lambert-prise-de-note

Pharmacologie cardiovasculaire (Lambert)
- "Fiche"
Ce document correspond à notre prise de note en cours, et grosso modo au cours écrit de Lam-
bert. On s'est dit que ça peut vous servir de support pour une fiche ! Mais attention ce n'est pas
non plus exhaustif - Cécile et Ludivine
Introduction
• Les facteurs de risque CV: HTA, tabac et hypercholestérolémie : Ces 3 causes vont provoquer
l'athérosclérose.
∘ Athérosclérose : maladie touchant l'intima des artères, dépôt de cholestérol , prolifération de
cellules inflammatoires, rétrécissement du diamètre des artères. L'athérosclérose ne touche que
certains terrains artériels (coronaires, artères céphaliques et artères des jambes).
Ca cause : AVC, complications rénales et complications coronaires, AOMI.
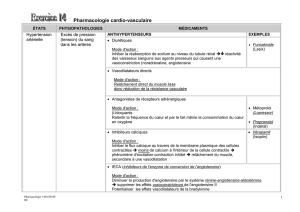
En bleu: maladies sur lesquelles les médicaments vont agir
HTA
TABAC
Hypercholestérolémie
↘ ↓ ↙
Athérosclérose
↙ ↓ ↘
AVC
Complications coronaires
Complications rénales
↓
Ischémie
↓
IDM
↓
Insuffisance cardiaque
↙ ↘
Complications thrombo-em-
boliques
Troubles du rythme

Béta bloquant : HTA et trouble du rythme
IEC : HTA et vasodilatateur
Les médicaments agissent au niveau de récepteurs, de canaux, de transporteurs, d'enzymes...
On va étudier : - les diurétiques
- les inhibiteurs de l'enzyme de conversion
- les inhibiteurs du récepteur à l'angiotensine II
- les anti-arythmiques
- les hypolipémiants
- les médicaments de l'hémostase.
Les diurétiques
Principe d'action identique : inhiber la réabsorption de sodium. Ils ont en commun de
réduire l'hypertension artérielle essentiellement en réduisant les réserves sodées de l'orga-
nisme.
Ca provoque une diminution du volume sanguin (on fait pipi) du coup le débit cardiaque
diminue (au début puis revient à la normale), les résistances vasculaires périphériques vont dimi-
nuer, diminution du tonus vasculaire (ou du tonus vasoconstricteur artériolaire) et enfin la réac-
tivité vasculaire à l'action de substances vaso-constrictrices diminue (cf angiotensine II).
Chez l'IC (insuffisant cardiaque) il existe une altération de la capacité du rein à éliminer le
sodium. Ils vont donc faire des rétentions de sels et d'eau (œdème) et ce phénomène s'accentue
avec l'avancée de la maladie.
Ce qui maintient la pression artérielle c'est le système rénine-angiotensine-aldostérone or
chez l'IC si maintient ce système élevé on augmente de la pression du VG lors de son remplissage
et donc il y a une augmentation du travail du cœur (qui ne marche pas bien) : apparition œdèmes
pulmonaires. Il faudra alors leur prescrire des diurétiques.
On distingue 3 classes :
- inhibiteur de la réabsorption du sodium a.n. de la branche ascendante de Henlé
- inhibiteur de la réabsorption du sodium au niveau du tube contourné distal
- inhibiteur de la réabsorption du sodium au niveau du TCD et surtout du canal collec-
teur
Les médicaments diurétique doivent passer plusieurs barrières car ils agissent sur des transpor-
teurs au niveau de la lumière des néphrons (là où il y a l'urine) :
- barrière intestinale
- métabolisme du foie

- barrière au niveau du glomérule (il faut qu'il soit filtré).
Diurétiques de l'anse
• Lasilix (furosémide) : ils jouent sur la réabsorption du sodium, potassium et chlorure
• Inhibition du cotransport sodium/potassium/chlorure
• Augmentation +++ de la diurèse et de l'excrétion du sodium et du potassium.
• Ce sont les plus puissants
• Non recommandé en première intension pour traiter l'HTA sauf pour HTA résistante chez l'IR
chronique et sévère.
• Effet rapide : 10 à 30min (selon la forme : cachet, IV) • Durée : quelques heures
• Prise au matin (pour pas pisser dans la nuit)
• Utilisable dans des situations d'urgence comme l'OAP : dépélétion hydrosodée très rapide
• Augmentation, par un mécanisme indirect, de l'excrétion du magnésium et de calcium (ttt des
cas d'hypercalcémie ⟶ rare).
• Indications : Œdèmes dans l'IC mais aussi dans l'IR et dans la cirrhose.
Diurétiques thiazidiques
• Esidrex (hydrochlorothiazide) et Fludex (indapamide)
• Au niveau du tube contourné distal
• Inhibe le transport sodium/chlore (ça n'inhibe la réabsorption de calcium)
• Indications principales : HTA lorsque la fonction rénale est conservée (diurétique pour mon-
sieur et madame tout le monde)
• Effet moins rapide et moins puissant que Lasilix
• Action progressive et plus prolongée
• Inactif chez les IR chroniques et sévères.
Diurétiques distaux : (fin du TCD)
• Aldactone (spironolactone)
• Anti aldostérone et leurs apparentés
• Soit on bloque le canal sodium (= M apparentés comme l'amiloride) ENAC = nom du canal
• Soit on bloque le récepteur à l'aldostérone (=spironolactone, antialdostérone). Ce récepteur mé-
die la transcription et la production du canal ENAC.
(Donc soit on bloque le canal soit on bloque sa fabrication)
• Augmentation de l'excrétion de sodium et il y a une diminution des fuites de potassium = classe
épargnante de potassium.
• Certains anti-aldostérones ne sont pas spécifiques au récepteur de l'aldostérone (comme
l'aldactone) et interagissent avec les récepteurs aux androgènes et à la progestérone : perturba-
tions hormonales (développement de "seins" chez les hommes).
• Il existe des antagonistes spécifiques aux récepteurs de l'aldostérone donc sans effets indési-
rables.
• Prescrit en addition aux thiazidiques (quand les thiazidiques ne sont plus suffisant on prescrit
les 2).

• Indications : IC chronique systolique et l'HTA.
Risque de la prescription de diurétiques
• Hypovolémie et déshydrations
• La prescription nécessite une surveillance de l'état d'hydratation extracellulaire (plis cutané), du
poids, de la présence d'œdème et de la tension artérielle.
• Perte de potassium : il faut vérifier via un ECG les conséquences de l'hypokaliémie (Lasilix)
• Surveillance biologique du sodium, du chlore, potassium et créance de la créatinine.
Les IEC et les ARAII
• IEC = inhibiteur de l'enzyme de conversion
• ARAII = antagoniste du récepteur à l'angiotensine II
• L'angiotensinogène est fabriquée au niveau du foie, le rein sécrète de la rénine.
L'angiotensinogène est convertie en angiotensine I en présence de rénine. L'angiotensine I est
elle-même convertie par l'enzyme de conversion (EC) en angiotensine II au niveau du poumon.
L'AII interagit sur 2 types de récepteur AT1 et AT2.
• L'EC permet la dégradation de la bradykinine en peptide inactif. La bradykinine joue sur des
récepteurs et cause l'augmentation de la synthèse des prostaglandines et vasodilatation : diminu-
tion de la résistance artérielle périphérique.
Les IEC
• Coversyl (perindopril)
• Inhibiteur compétitifs de l'enzyme de conversion.
• Rappel : L'EC dégrade la bradykinine et transforme l'angiotensine I en II.
• L'angiotensine II via ses récepteurs AT1 : augmentation de la TA
• La bradykinine : vasodilatation et donc diminution de la TA
⟶Donc ici on fait exactement ce qu'on veut : on garde la bradykinine et on diminue l'AII.
• Indications : HTA, IC, IDM
• L'inhibition de la dégradation de la bradykinine potentialise leur effet vasodilatateur et restaure
la fonction endothéliale (donc vasodilatation) des artères et des artérioles si elle est abimées (va-
soconstriction permanente due au tabac, hyperglycémie/diabète, hyperlipémie, hypertension arté-
rielle).
• IDM : les IEC préviennent le "remodelage" ventriculaire càd la déformation ou la dilation du V
surtout lorsque cet infarctus à été étendu.
• On va associer un IEC avec un diurétique thiazidique pour avoir un effet synergique car ses diu-
rétiques activent le système rénine/angiotensine/aldostérone (feedback).

Les ARAII
• Sartan : Aprovel (Irbésartant), Atacand (Candesartan)
• Antagonistes compétitifs ou non compétitif du récepteur AT1 de l'angiotensine II
• Antagonistes compétitifs sélectifs de AT1 ou non sélectif et donc joue sur AT1 et AT2.
• Angiotensine II = effet vasoconstricteur très puissant.
• Les sartans sont dix mille fois plus sélectif d'AT1 que d'AT2 (donc AT2 fonctionne toujours ce
qui est bien car il permet la vasodilatation)
• Les ARAII inhibent de façon plus efficace les effets de l'angiotensine II que les IEC car ça
"shunt" aussi les voies annexes de production de l'AII.
• Indications : - HTA
- parfois prise en charge de complications rénale chez l'adulte diabétique
- parfois lors d'IC suite à un infarctus du myocarde
• Il faut surveiller : potassium, sodium, chlorure
• L'angiotensine 2 à un feedback négatif sur la rénine et donc quand il n'y a plus il y a feedback
positif. Penser qu'il y a des systèmes de rétro-contrôle partout.
• Il ne faut pas associer IEC et sartan !!!!
Les anti-arythmiques
∘ Arythmie : Soit ralentissement de la conduction, soit une hyper automaticité, soit un raccourcis-
sement de la période réfractaire
Les conséquences dépendent du contexte et de la localisation.
Risque principal :
- Fibrillation auriculaire (+ fréquent) : contractions anarchiques des oreillettes causant une
stase sanguine (du sang stagne dans les oreillettes ⟶ formation de caillots : AVC ischémique sur
embole)
- Fibrillation ventriculaire et tachycardie : pronostic vital est toujours engagé
Il y a 4 classes d'anti-arythmiques.
⟶ AVC : Ischémique : 80% Hémorragique : 20%
Bloqueurs de canaux de Na+ rapides : classe 1
• Diminution des automatismes anormaux qui crée les conditions du ralentissement de la conduc-
tion permettant d'interrompre les circuits de réentrée.
• A l’ECG, allongement du segment QT, et de la durée de QRS d’où le ralentissement des con-
tractions ventriculaires.
• Indications : prévention et récidive de fibrillation auriculaire
• Traitement et prévention des arythmies
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%